Появление пота: безобидные симптомы
Внимательные и чересчур бдительные мамы сразу идут к врачу за консультацией, когда замечают, что голова ребенка часто потеет. Врач для полного успокоения может назначить анализы (например, биохимическое обследование крови).

Частые причины, почему потеет голова у маленького ребенка:
- Переутомление. В этом случае ребенок начинает плакать, капризничать, часто зевает, трет ручками глазки, у него выступает пот. Если уложить грудничка спать, то во время сна процессы терморегуляции придут в норму и проблема исчезнет.
- Некачественная, искусственная ткань одежды, которая не пропускает воздух. Тело начинает потеть, когда грудничок ест, двигается или играет. Следом может присоединиться аллергическая реакция, потница. Очень внимательно нужно подходить к выбору одежды для ребенка. Материал должен быть натуральным, например, хлопок.
- Неправильный уход за кожными покровами малыша. Сюда можно отнести редкое купание, чрезмерное использование косметических средств (лосьонов, масел, кремов).
- Возможно, ребенка во время сна окружают пуховые и шерстяные подушки и одеяла. Эти материалы создают парниковый эффект, и у малыша выступает пот на лбу, шее.
- Перегрев. Одевать ребенка нужно по погоде и в зависимости от температуры в комнате. Когда в жару или при температуре воздуха в помещении выше 20-22 градусов он укутан, то начинает потеть. При этом лицо малыша становится красным, конечности – горячими. Риск перегрева увеличивается ночью во сне, и это даже может привести к летальному исходу.
- Когда ребенок ест или сосет пустышку, для него это является физической нагрузкой. Поэтому во время кормления очень часто можно заметить, что лоб, затылок, спинка ребенка мокрые. В процессе кормления особенно усиливается потоотделение у детей, которые родились раньше срока или недавно переболели простудой. Когда малыш сосет молоко из груди, то это намного сложнее, чем пить из бутылочки, так как задняя порция высасывается с приложением максимум усилий.
- Медикаментозные препараты могут привести к данной проблеме. При этом пот может пахнуть лекарствами. Даже витамины при несоблюдении дозировки и возрастных ограничений могут привести к повышенному потоотделению.
- Излишний вес. Часто проблема затрагивает детей, которые находятся на искусственном кормлении. Пот выступает, когда малыш ест, играет или плачет.
- Не последнюю роль играет наследственность. При подобной предрасположенности малыш покрывается потом, когда ест, спит или во время эмоционального стресса.
В первые месяцы жизни происходит изменение гормонального фона. Организм привыкает к новым условиям среды, кожа адаптируется к воздействиям температуры воздуха.
Как правильно лечить гипергидроз?
Как бороться с проблемой и как вылечить навсегда – это волнует людей, столкнувшихся с заболеванием. Можно ли вылечить гипергидроз? Можно, но понадобится много усилий.
Важно учитывать причины для успешного избавления от проблемы. Иногда гипергидроз передается по наследству
В настоящее время применяют разные методы лечения потливости и сопутствующего ей неприятного запаха.
Первой рекомендацией является регулярное мытье проблемных зон. При повышенной потливости ног, в большинстве случаев, достаточно их обмывания прохладной водой дважды в день. Как избавиться от чрезмерной потливости под мышками, на груди и спине? Чаще посещайте душ. Это особенно актуально в жару.
Если гигиенические методы не эффективны, нужно использовать специальные антиперспиранты. Если и специальные средства не помогают, нужно знать, к какому врачу обратиться. Необходимо выяснить причины, сдать анализы.
Если раньше потоотделение было нормальным, а потом развилась чрезмерная потливость, можно заподозрить гипергидроз. Если причины, вызвавшие проблему, не удалось определить, можно прибегнуть к ионофорезу, хирургической операции или ввести «Ботокс».
Польза и вред пчелиного яда
Пчелиный яд (апитоксин, состоящий из греч. «apis», что означает пчела и «toxikon» — яд) представляет собой результат биохимического соединения различных веществ с ярко выраженными биологическими свойствами. Это прозрачная, чуть желтоватая жидкость. Пахнет медом. Имеет жгучий вкус. Апитоксин не поддается разрушению при воздействии кислот и щелочей. Сохраняет свои свойства при замораживании и нагревании до 100 градусов. В высушенном виде сохраняет активность в течение несколько лет. Однако пищеварительные ферменты человека, при попадании яда внутрь, полностью его разрушают.
Химический состав пчелиного яда, как и меда, точно описать невозможно.
Так, на 10-й день жизни она производит больше мелитина, а на 35-40 день — гистамина. Если разложить апитоксин на составляющие, то получаем 18 химических элементов из таблицы Менделеева. Вступая в различные соединения они образуют белки, жиры, углеводы, соляную и фосфорную кислоту. Но свойства яда определяют 3 группы биологически активных веществ:
- Белки. Это гиалуронидаза, кислая фосфатаза и фосфолипаза A2;
- Токсические пептиды и полипептиды представлены мелитином, апамином, тертиапином, секапином;
- Биогенные амины — гистамин и дофамин.
Среди приведенных веществ можно выделить феромоны и токсины. Феромоны служат средством сигнализации для остальных представителей вида. Выделяясь во время укуса пчелы в окружающую среду, они объявляют тревогу в радиусе нескольких десятков метров. Токсины предназначены для нейтрализации врага.
Мелитин. Самый опасный ингредиент яда. Разрушает эритроциты, замедляет обменные процессы, нарушает целостность стенок сосудов, вызывает спазмы мышц.
Апамин. Воздействует на ЦНС, нарушая связь между ее отделами.
Фосфолипаза A2. Повреждая мембраны и митохондрии, разрушает стенки клеток.
Гистамин. Участвует в образовании опухоли вокруг ранки. Вызывает спазм бронхов и расширение сосудов, в результате чего резко снижается артериальное давление.
Гиалуронидаза. Разрушает мукополисахариды, чем способствует ураганному распространению отека.
Следует отметить, что сами по себе токсины не смертельны для живого существа. Но воздействуя одновременно, они дополняют друг друга, превращаясь в вещество, убивающее все живое.
Сложность состава пчелиного яда обуславливает и сложность воздействия токсинов на человеческий организм. У каждого человека своя реакция на укус пчелы.
Но опасность возникает в случае различных заболеваний:
- цирроза печени;
- почечной недостаточности;
- аритмии сердца;
- сахарного диабета;
- аллергии.
В таких случаях без срочной медицинской помощи возможен летальный исход.
Однако природа предусмотрела, что токсичные компоненты пчелиного яда способны произвести уникальный лечебный эффект на человеческий организм. В народной медицине образовалось особое направление — апитерапия, в рамках которой пчелиным ядом лечат множество заболеваний. В результате воздействия на человека небольших доз апитоксина достигаются обезболивающие, спазмолитические, цитостатические и антибактериальные эффекты. Помимо этого, попадание яда в организм приводит к:
- усилению процесса восстановления костной массы;
- восстановлению ритма сердца;
- очищению стенок сосудов от холестерина, в результате чего снижается артериальное давление;
- увеличению выработки серотонина, что ведет к усилению потенции;
- улучшению процесса пищеварения.
Компоненты пчелиного яда позволяют восстановить работу центральной нервной системы, усилить иммунитет, а также омолодить кровь. Лечат им радикулит, подагру, ревматизм и множество других заболеваний.
Симптоматика и последствия
Заболеванию присущи симптомы разной выраженности. Различают несколько уровней тяжести. На 1-м уровне потоотделение не мешает деятельности человека, оно незаметно. На 2-м уровне гипергидроз может мешать повседневной жизни, но заболевание переносится терпимо. На 3-м уровне проблема доставляет значительные неудобства. На 4-м уровне повышенное потоотделение мешает человеку вести повседневную жизнь.
При тяжелых случаях наблюдаются следующие симптомы:
- отечность;
- боли;
- покраснения;
- постоянное охлаждение тела в связи с испарением жидкости;
- психосоматика – проблемы в социуме, состояние тревоги, частое сердцебиение.
Симптоматику усугубляют стрессовые ситуации, сильная эмоциональность, теплое время года, жар тела, а также употребление шоколадных изделий, кофе и определенных пряностей.
У многих наблюдается сезонное повышенное потоотделение весной и летом. Постоянные проявления встречаются редко – потливость возникает независимо от погоды, не связана с деятельностью и стрессами. Могут возникать рецидивы, когда после гипергидроза работа потовых желез нормализуется, а затем повышенное потоотделение возвращается. Обычно это связано со скачками гормонов, сбоями в функционировании автономной нервной системы.
В большинстве случае причины заболевания не известны, патологию может вызвать высокая активность рефлексов, отвечающих за потоотделение. Гипергидроз подмышечных впадин и ладоней характерен для людей до 25 лет и появляется без причины. Имеет значение генетика, в более чем 40% случаев заболевание есть в анамнезе.
Применение средств: антиперспирантов и дезодорантов
Антиперспиранты – это не лекарства, а средства, не допускающие повышенного выделения пота после проведенной обработки. При гипергидрозе лучше пользоваться средствами, которые продаются в аптеке, либо прибегнуть к рецептам народной медицины. Рекомендуется сочетать средства, придерживаясь правил использования.
Дезодоранты при гипергидрозе наносят перед сном, чтобы действие началось с утра. Это оптимальное время для нанесения, поскольку протоки желез ночью не функционируют. Место нанесения необходимо подсушить, можно воспользоваться феном.
В состав нередко входит гексагидрат алюмохлорида. Такие антиперспиранты являются лекарственными, их применяют вечером, перед сном, один раз в пять дней. При продолжительном использовании вы можете добиться нормализации потоотделения и переходить на привычные средства.
Что предлагает народная медицина:
- квасцы – минералы с антибактериальным действием;
- масла жожоба, а также чайного дерева и кокоса эффективны от потливости;
- каолиновая пудра.
Чтобы избавиться от сопутствующего неприятного запаха, пользуются пищевой содой.
Диагностика эпилепсии
- Прежде чем поставить диагноз «эпилепсия», специалист в детской эпилептологии выясняет все нюансы протекания приступов: их частоту, что им предшествовало. Беседа с родителями, которые могут детально описать судорожный припадок своего ребенка, – это один из ключевых моментов в диагностике эпилепсии.
- Чтобы исключить любые другие причины возникновения судорог, назначаются лабораторные и инструментальные обследования, а также консультации узкопрофильных специалистов – кардиолога, эндокринолога, гастроэнтеролога и других.
- Для уточнения диагноза проводится электроэнцефалография (ЭЭГ). С ее помощью оценивается биоэлектрическая активность мозга, определяется участок повышенной возбудимости.
- Также применяется такое исследование, как Видео-ЭЭГ мониторинг, при котором одновременно с показаниями приборов на видеокамеру записывается поведение, пароксизмы, которые описывали родители пациента.
- Могут быть назначены, компьютерная томография, магнитно-резонансная томография (МРТ).
Возможные причины
Факторов, влияющих на работу сальных желез немало, и многие из них имеют скрытый характер, из-за чего определить первопричину гипергидроза невозможно. Все причины делят на 2 большие группы: внешние и внутренние.
Внешние
Самой распространенной ошибкой является примитивное превышение температуры воздуха в спальне. Молодые мамы боятся, чтобы ребенок не замерз и не заболел, поэтому повышают температуру в комнате, всячески укутывают малыша и накрывают одеялами. Делать этого категорически нельзя, а нормальная температура воздуха должна составлять 18-20 оС (а вовсе не 25 оС, чего требуют санитарные органы от детских учреждений).
Среди распространенных внешних причин выделяют:
- синтетическое постельное белье и одежда из ненатуральных тканей;
- сухой воздух;
- отсутствие регулярного проветривания квартиры;
- активные игры и эмоциональное возбуждение перед сном.
Нет рекламы 2
Внутренние
К таковым факторам относятся как физиологические особенности организма и наследственность, так и наличие болезней и патологий. Причины, не требующие врачебного вмешательства:
- обезвоженность организма;
- переедание, требующее большего количества энергии для переваривания пищи, из-за чего тело перегревается;
- ночные кошмары;
- гиперактивность.
 Некоторые родители отмечают, что ребенок стал потеть после приема назначенных медикаментов. Это побочный эффект на препарат, и, как только ребенок выздоровеет и врач отменит лечение, состояние система потоотделения стабилизируется
Некоторые родители отмечают, что ребенок стал потеть после приема назначенных медикаментов. Это побочный эффект на препарат, и, как только ребенок выздоровеет и врач отменит лечение, состояние система потоотделения стабилизируется
В таких случаях можно самостоятельно скорректировать побудители повышенной потливости. Гораздо опаснее заболевания, которые характеризуются выделением пота и требуют медицинской помощи:
- вирусные и инфекционные заболевания (грипп, ангина, ОРВИ, ОРЗ и др.);
- болезни сердца и сердечно-сосудистой системы;
- апноэ и другие нарушения дыхательной системы (чаще всего характеризуются краткосрочными задержками дыхания во время сна);
- нарушение гормонального фона;
- авитаминоз;
- расстройства ЦНС (центральной нервной системы);
- нарушения эндокринной системы и щитовидки;
- болезни печени;
- отклонения в развитии ЖКТ (желудочно-кишечного тракта);
- лимфатический диатез.
Холодный пот у ребенка во время сна может быть не только следствием ночных кошмаров, но и говорить о недостатке витамина D, провоцирующего рахит. Это заболевание формируется на 1-2 месяце жизни и сопровождается неспокойным сном, отсутствием аппетита, запорами.
Причины обильного потоотделения по возрастам
В зависимости от возраста ребенка детский организм могут преследовать различные факторы усиленной работы сальных желез.
| Возраст | Возможные причины |
| 1-3 месяца | Сильное укутывание, наследственность, нехватка витамина D. |
| 4-5 месяцев | Повышенная физическая активность. |
| 6 месяцев | Прорезывание зубов, на фоне которого снижается иммунитет и повышается температура. |
| 7-8 месяцев | Переутомление, эмоциональные всплески, аллергия. |
| 9-12 месяцев | Пуховые подушки и одеяла – не друзья ребенку в этом возрасте. Поэтому лучше заменить их на изделия, наполненные гречневой лузгой, холлофайбером или латексом. |
| 2 года | Чрезмерное утепление (одежда, одеяла и пр.) или следствие недавно перенесенной болезни. |
| 3 года | Лимфатический диатез (не требует врачебного вмешательства, поскольку проходит самостоятельно после полного созревания всех органов. Из-за этого может наблюдаться у детей возрастом от 3 до 7 лет). |
| 4 года | Излишний вес, неправильное питание, несоблюдение режима дня, длительный прием медикаментов, темперамент ребенка. |
Каждая из причин потовыделения во время сна может возникнуть на любом временном отрезке жизни младенца. Но при отсутствии резкого запаха пота и сопровождающих отклонений они не представляют опасности.
Нет рекламы 3
ОРВИ

Первое, о чём думают родители в такой ситуации, так это вирусные заболевания. Для детей болезни такого рода не редкость, а младенцы совсем не исключение, даже наоборот. Слабый иммунитет не в состоянии остановить вирусы, с которыми сталкивается впервые, как и полноценно бороться с ними.
Ребёнок, за температурным режимом которого недостаточно хорошо следили, или же просто случайно заразившийся вирусом от других детей, впадает в тяжёлое состояние борьбы организма с вирусом, который сопровождается неприятными и тяжёлыми симптомами даже для взрослого человека.
Наличие ОРВИ – первое, что вы должны проверить. Пусть обычная простуда лечится легко, но крохотному ребёнку сложно перенести её проявления. Причины возникновения вирусных инфекций довольно широки, но, к счастью, её лёгко распознать с первых дней.
Признаки возникновения у ребёнка ОРВИ:
- повышенная температура тела, особенно если она чувствуется на ощупь;
- беспокойство ребёнка во время сна (часто идёт в связи с температурой);
- повышенный уровень потливости в сравнении с общей нормой для младенцев или конкретными границами вашего ребёнка;
- характерный простудный кашель или сухие попытки кашля;
- слизистые выделения из носа (сопли);
- расстройства сна из-за вышеперечисленных симптомов.
Как диагностировать эпилепсию у новорожденного?
Наблюдая за симптомами и за общим состоянием ребенка, можно распознать эпилепсию. Появление приступов без причин может вызвать подозрение. Стоит незамедлительно вызвать скорую помощь, если у ребенка случился припадок. Определить эпилепсию способен врач-невролог.
Этапы диагностики эпилепсии:
- Происходит сбор данных с целью составления истории болезни. Такой сбор включает в себя информацию о течении беременности, состоянии ребенка после родов, травмы и болезни, а так же наличие в семье родственников с подобной патологией.
- Следует детально рассказать о приступе ребенка.
- Проводится медицинское обследование, которое включает в себя оценку неврологического, психического и сердечного статусов.
- Для исключения иных заболеваний, сдается кровь на анализ.
- Для того, чтобы определить характер приступа, проводится КТ мозга.
- Обязательно проведение ЭЭГ.
- Для оценки состояния мозга и выявлении патологии, проводят МРТ.
После проведенных исследований и анализа полученных результатов, врач-невролог дает заключение о наличии или отсутствии эпилепсии.
Ботулотоксин при гипергидрозе
«Ботокс» – широко известное средство для сохранения молодости. Еще одним способом его использования является снижение повышенной потливости.
Инъекции ботулотоксина применяют для лечения локального гипергидроза путем введения вещества в проблемную зону. Действие препарата блокирует импульсы и устраняет эффект гипергидроза. В большинстве случаев эффект процедуры сохраняется 6-8 и более месяцев i Рахматуллина Э.Ф. Ботулотоксин типа А в лечении вегетативных расстройств / Э.Ф. Рахматуллина // Практическая медицина. — 2013. — № 1 (66). — С. 50-54. .
Особенности воздействия и преимущества инъекций «Ботокса»
Медпрепараты для лечения чрезмерной потливости подмышечных впадин включают ботулотоксин типа А – это сильный яд, имеющий органическое происхождение. В малых дозах он безопасен для организма – его используют для блокирования нервных и мышечных импульсов.
При введении «Ботокса» под кожу импульсы от волокон потоотделения не передаются к железам – гипергидроз прекращается. При этом не нарушается тепло- и водообмен кожи.
Лечение данным способом эффективно при второй и третьей стадиях заболевания, когда сильное выделение пота наблюдается при нервном напряжении, дискомфорте в общении, либо у человека постоянная потливость и намокшая одежда под мышками. При первой стадии рекомендовано пользоваться алюмохлоридными антиперспирантами, блокирующими потовые железы на срок от 3 до 4 дней.
Среди преимуществ:
- долго длящийся эффект, сохраняющийся до 10-12 месяцев;
- безопасность инъекций при условии правильной техники введения;
- короткий период восстановления.
Противопоказания
Абсолютные противопоказания применения ботулотоксина — нервно-мышечные нарушения, беременность, лактация, локальный воспалительный процесс, гиперчувствительность к компонентам препарата. Относительные противопоказания — неврологические заболевания в анамнезе, применение антикоагулянтов и антиагрегантов, хронические заболевания в стадии обострения, гемофилия.
Техника лечения с помощью ботулотоксина
Процедура не требует специальной подготовки и проводится после предварительного проведения йод-крахмальной пробы. Оценивается площадь синего пятна и его интенсивность. Чтобы исключить болезненность, на кожу наносят местный анестетик. Состав вводят внутрикожно с интервалом 1,5-2 см на глубину от 2 до 3 мм. Вместе с пробой Минора процедура занимает от 40 до 60 минут.
Уход после процедуры
После сеанса в зоне подмышек наблюдается незначительная отечность, краснота и узелки, которые исчезают спустя 3-4 дня. Ботулотоксин начинает действовать на 4-й день, конечный результат будет виден через 2 недели и держится на протяжении 10-12 месяцев, это зависит от особенностей организма. Затем требуется повторить лечение. Каждый раз количество препарата уменьшается, а длительность воздействия увеличивается.
Рекомендации по уходу после процедуры:
- в течение трех дней противопоказан массаж, снижающий эффективность средства, и пользование антиперспирантами;
- в течение семи дней не рекомендуется посещать баню, бассейн, активно заниматься спортом и употреблять алкоголь.
Какой препарат лучше?
Для инъекционного лечения потливости применяют препараты, содержащие ботулотоксин типа А, блокирующий нервные импульсы, поступающие к потовым железам. Различие состоит в получаемом результате, цене, расходе средства и длительности сохранения эффекта. Предлагаем ознакомиться с характеристиками препаратов.
Наименование | Эффективность, % | Длительность эффекта, месяцы | Приблизительный расход, ед. | Примерная стоимость, доллары США | |
за единицу | за сеанс | ||||
«Ботокс» | от 90 до 100 | от 8 до 10 | от 80 до 100 | 3,75 | от 300 до 375 |
«Диспорт» | от 80 до 100 | от 8 до 10 | от 200 до 300 | 1,5 | от 300 до 450 |
«Ксеомин» | от 80 до 90 | от 6 до 8 | около 80 | 2,5 | 200 |
«Лантокс» | около 80 | около 6 | около 100 | 2,5 | 250 |
Введение ботулинического токсина типа А под кожу относится к безопасным, простым и действенным методам лечения повышенного отделения пота.
Когда стоит беспокоиться
Факторами того, что грудничок потеет, могут служить несоответствующие внешние условия в комнате, где спит ребенок или ненадлежащий уход. В таких случаях достаточно избавиться от причины появления такой ситуации и более внимательно следить за ребенком. Но существует такой фактор, как нервное перенапряжение, который внешне может никак не проявляться, а потеть ребенок будет достаточно интенсивно.
Причем, если ребенок сильно потеет не только во сне, но и после активных игр (обычно таким детям достаточно 2-5 минут, чтобы вспотеть), это может говорить о том, что нервная система не успевает за развитием ребенка. Отличительными особенностями являются потеющие ладошки и ноги, а не привычные голова и шея.
Нет рекламы 1
Повышенная потливость патологического характера имеет специфические признаки:
- вместе с потом малыша преследует кишечная непроходимость;
- повышенная тревожность, когда даже незначительный шум вызывает истерику;
- непроизвольные сокращения конечностей или всего тела во сне;
- появление залысин на затылке из-за усиленной работы сальных желез;
- неприятный запах пота и несвойственная консистенция, оставляющая зуд и раздражение на тельце малыша.
СПРАВКА! Особенно обильно ребенок потеет при засыпании и во время сна, но никак не днем. Зачастую много пота выделяется при кормлении, когда младенец прилагает много сил, чтобы ощутить сытость или из-за жаркого микроклимата в спальне.
Действия родителей во время приступа. Первая помощь
Если приступ был короткий, то необходимости в особых мерах нет. Во время приступа, сопровождающегося сильными припадками, родители должны сделать все, чтобы ребенок себя не поранил.
Первая помощь включает в себя следующие действия:
- Удерживать туловище и голову ребенка;
- Снять сдавливающую одежду;
- Открыть форточку, дать доступ кислороду;
- Если остановилось дыхание, сделать искусственную вентиляцию легких.
- Не отходить от ребенка, находиться рядом.
- Давать лекарства ребенку можно только после того, как он придет в себя.
Если такой приступ случился впервые, длился более 5 минут, то необходимо вызвать скорую помощь.
После припадка ребенок глубоко засыпает. Имеет большое значение наблюдение за ребенком после приступа, так как судороги могут повторяться. Если в течении двух часов ребенок спал спокойно, то это означает, что приступ завершился.
Осложнения
Синдром Гийена-Барре оказывает влияние на нервы и может вызвать эффект домино на другие системы в организме, такие как дыхание и сердечнососудистая деятельность. Осложнения Синдрома Гийена-Барре включают в себя:
- Нарушение дыхания. Потенциально смертельным осложнением синдрома Гийена-Барре является то, что слабость или паралич может распространяться на мышцы, которые участвуют в акте дыхания. В таких случаях может потребоваться искусственная аппаратная вентиляция легких в условиях стационара.
- Остаточные онемение или другие ощущения. Большинство людей с синдромом Гийена-Барре выздоравливают полностью или отмечают лишь незначительную остаточную слабость или необычные ощущения, такие как онемение или покалывание. Тем не менее, полное восстановление может быть достаточно медленным, часто год или более, у 20 — 30 процентов пациентов отмечается неполное восстановление.
- Сердечнососудистые нарушения. Колебания артериального давления и нарушения сердечного ритма являются частыми побочными эффектами синдрома Гийена-Барре, что требует мониторинга давления и частоты сердечных сокращений.
- Боль. У почти половины пациентов с синдромом Гийена-Барре отмечается наличие невропатической боли, которая достаточно легко снимается анальгетиками.
- Нарушение функции кишечника и мочевого пузыря. Вялая функция кишечника и задержка мочи может быть следствием синдрома Гийена-Барре.
- Тромбоз. Пациенты, которые находятся в неподвижном состоянии из-за синдрома Гийена-Барре, подвергаются повышенному риску развития тромбов. Поэтому пока пациент в состоянии самостоятельно ходить, необходимо принимать препараты для разжижения крови и носить компрессионные чулки.
- Пролежни. Неподвижность увеличивает также риск развития пролежней и поэтому рекомендуется частое репозиционирование, что позволяет минимизировать появление пролежней.
- Рецидив. Почти у 10 процентов пациентов с синдромом Гийена-Барре отмечается рецидив.
Тяжелая, ранняя симптоматика при синдроме Гийена-Барре значительно увеличивает риск серьезных долгосрочных осложнений. В редких случаях возможно наступление смерти от осложнений, таких как респираторный дистресс-синдром и острая сердечно-сосудистая недостаточность.
Причины возникновения пота
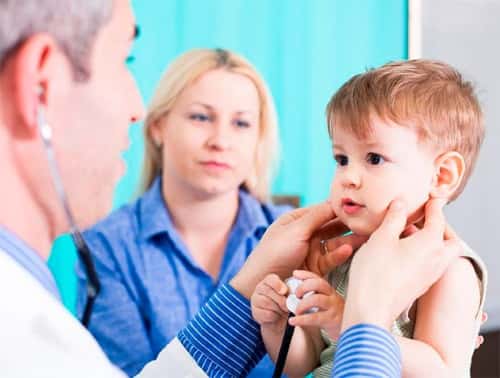
Если ребенок полностью здоров, то холодное потоотделение может проявляться при следующих обстоятельствах:
- жаркая постель;
- температура в комнате малыша выше предельно-допустимой нормы;
- наличие у малыша избыточного веса.
Но имеется и ряд заболеваний, которые могут оказаться характерными причинами гипергидроза:
- недостаток витамина Д в организме или развитие рахита;
- сердечные или сосудистые патологии;
- неправильная функция щитовидной железы;
- инфекционные заболевания, в их числе простудные.
Если при возникновении холодного пота у малыша наблюдается кашель, в том числе и ночью, тот необходимо посещение специалиста. И чем раньше будет это сделано, тем больше шанс на скорейшее выздоровление.
Причины проявления холодного потоотделения у новорожденного могут оказаться разными. Если температура тела малыша понижена, то это явление нормальное для одних детей, а для других может быть следствием заболеваний. Чтобы правильно оценить состояние ребенка рекомендуется за ним понаблюдать: во сне происходит потоотделение либо во время занятий или игр.
В период наблюдений следует направить внимание на факторы:
- нет ли запаха аммиака от кожного покрова;
- равномерно ли распространется потливость;
- какова температура тела у ребенка.
Если у ребенка холодный пот является следствием проявления гиперактивности, то в этом ничего серьезного нет. Но если потоотделение встречается после перенесенных инфекционных заболеваний, то этот фактор выражает слабость организма.
Причиной гипергидроза может быть и период прорезывания зубов, так как проходит процесс воспаления и потовые железы начинают активно работать. Если у грудничка в постели жарко, то организм за счет потоотделения регулирует температурный режим тела.
Причины повышенной потливости у детей также могут быть признаками наследственной предрасположенности, и лечение в этом случае бывает безуспешным и направленным только на исключение симптомов.
Сопутствующие причины гипергидроза:
- нарушение работы органов пищеварения;
- нарушение функций дыхания, в их числе пневмония;
- повышенный уровень сахара в крови;
- туберкулез;
- иные заболевания.
Также к общим причинам возникновения потоотделения относится слабая сопротивляемость организма к инфекционным заболеваниям.
Особенности детской терморегуляции
Потение ребенка во сне более распространенное явление, чем многим кажется. Но всегда ли это является проблемой? Потеют во сне все люди, этот процесс различается разве что интенсивностью. У малышей он наблюдается с третьей недели и длится до трех лет. В первые месяцы жизни он может быть обильным, что объясняется несформированной системой потоотделения, которая полностью формируется в 5-6 летнем возрасте.
Прежде чем бить тревогу, родителям стоит вспомнить, что вместе с потом из организма выводятся токсины и другие вредные вещества. Важен и тот факт, что терморегуляция у новорожденных происходит не столько за счет кожных покровов (как у взрослых), сколько посредством дыхательных функций.
Поэтому дыхательным путям грудного ребенка ничего не должно мешать во время сна, носовые и ротовые проходы должны всегда быть чистыми, а воздух в детской увлажненным. Педиатры говорят, что с частыми жалобами на ночное потоотделение жалуются родители детей, не достигших 6-летнего возраста. Именно переступив этот рубеж, проблема решается посредством «перерастания».
Если ребенок регулярно потеет на протяжении всего периода сна, а родителям приходится несколько раз его переодевать и менять постельное белье, речь идет о гипергидрозе – усиленном потоотделении. Это основательная причина показаться педиатру.
Лечение эпилепсии
Сейчас для лечения эпилепсии широко применяют противосудорожные препараты. Их назначают в малых дозах, постепенно доводя до концентрации, достаточной для прекращения приступов. Препарат отменяют в случае, когда приступы не повторяются более 4-ех лет при нормальных показателях ЭЭГ. Иногда лекарства приходится принимать пожизненно, сочетать два и более препаратов, однако это оправдывается существенным повышением качества жизни больного.
Если было выявлено, что причиной судорожных припадков являются новообразования в мозгу, проводится хирургическое лечение.
В клинике «Семейный доктор» предоставляют все необходимое для диагностики этого опасного заболевания:
- консультацию профессионального невролога-эпилептолога;
- электроэнцефалографию (ЭЭГ) бодрствования и дневного сна;
- видео-ЭЭГ мониторинг дневного сна (ВЭЭГМ);
- ультразвуковое обследование;
- лабораторные анализы;
- дополнительную консультацию специалистов для уточнения причины возникновения судорожных припадков (психолога и психиатра, кардиолога, эндокринолога, гастроэнтеролога и других).
ЭЭГ и ВЭЭГМ могут быть проведены в один и тот же день. В этот же день можно записаться на консультацию эпилептолога.
Не откладывайте визит к врачу, диагностику необходимо проводить после первого же приступа! Чем раньше начато лечение, тем больше вероятность, что ваш ребенок сможет излечиться.
В клинике «Семейный доктор» прием ведет опытный эпилептолог – врач-невролог, специалист, способный вовремя распознать судорожный припадок и назначить эффективное лечение. Он знаком с особенностями протекания заболевания у детей самого раннего возраста.
+7 (495) 775 75 66







