Причины снижения температуры
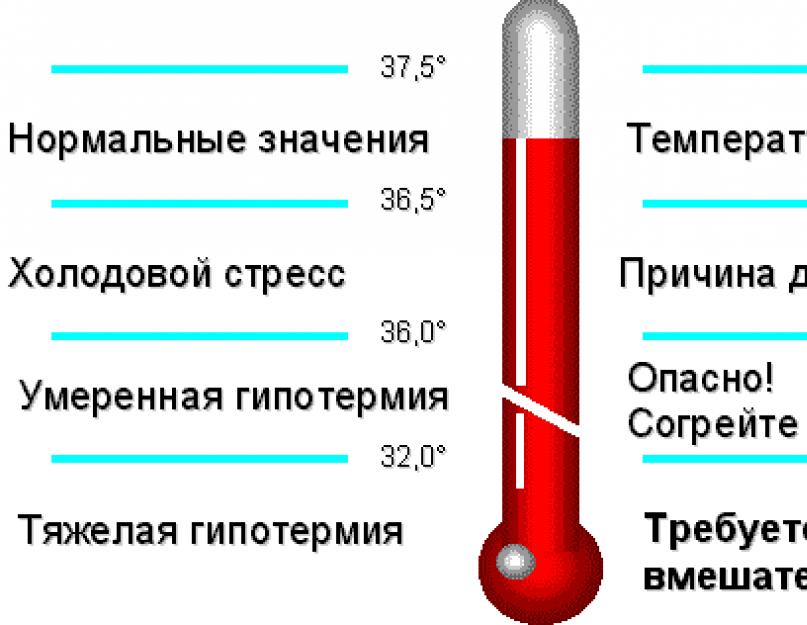
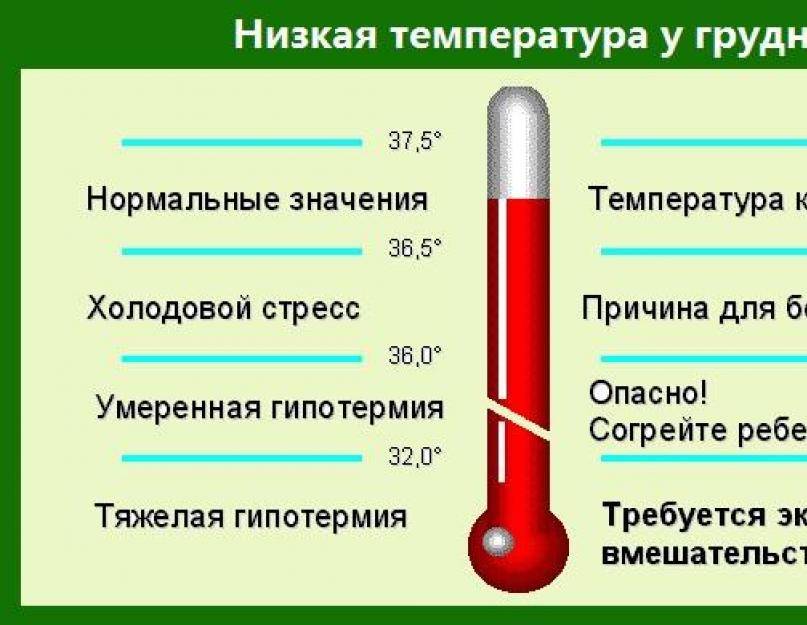
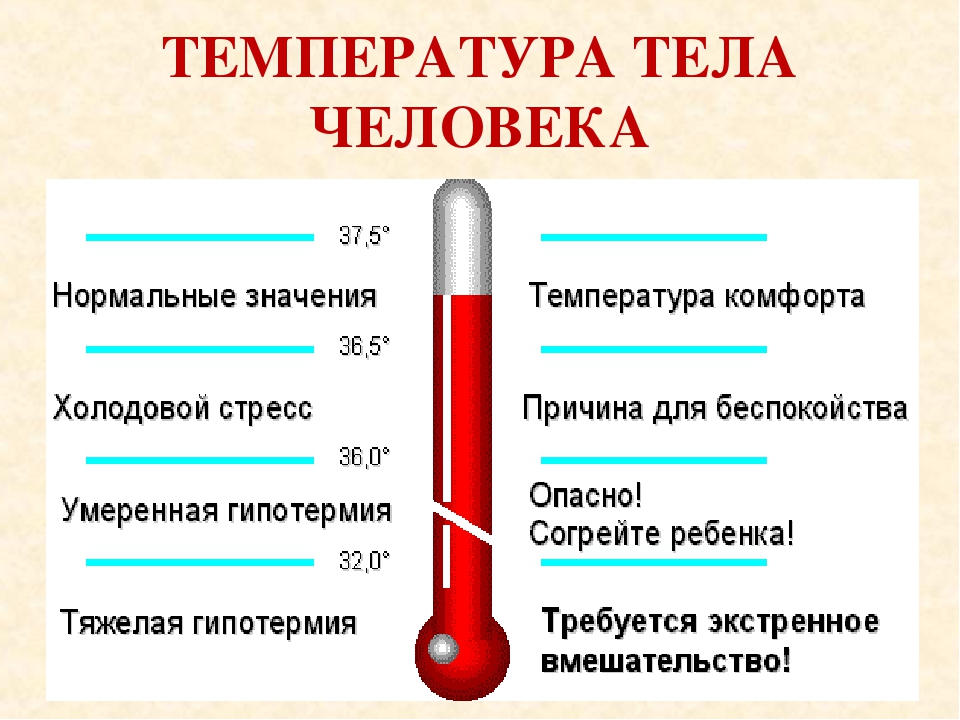
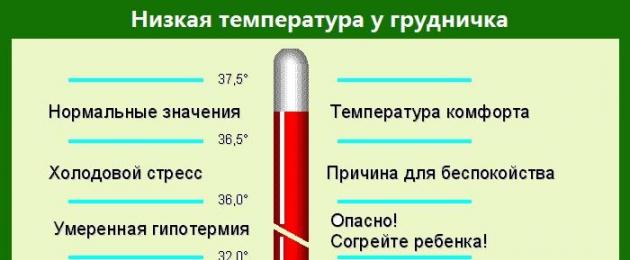
Температура на уровне 35,5-35,8 градуса в первые два дня после сильного жара — нормальное явление. Если ребенок чувствует себя хорошо, не проявляет признаков апатии и не отказывается от еды и питья, переживать по этому поводу не стоит. Незначительное понижение температуры также допускается в ночные часы — это физиологическая норма.
Но в некоторых случаях гипотермия может представлять реальную опасность для здоровья ребенка. Как понять, что дело не только в упадке сил после ОРВИ? Присмотритесь к сыну или дочке повнимательнее: возможно, потребуется помощь врача. Насторожиться следует, если у детей наблюдаются:
- постоянная сонливость и апатия,
- вялость и отказ от игр,
- тремор конечностей,
- обильное потоотделение,
- плохой аппетит и притупление чувства жажды,
- снижение веса,
- появление темных кругов под глазами,
- боль в желудке.
Привести к патологически пониженной температуре у ребенка после ОРВИ могут:
- злоупотребление жаропонижающими препаратами и сосудосуживающими каплями в нос — эти лекарственные средства часто провоцируют гипотермию, особенно у детей в первые годы жизни;
- осложнения вирусной инфекции — анемия, нарушение деятельности желез внутренней секреции.
Если пониженная температура сохраняется более двух дней, необходимо вызвать врача на дом. Специалист проведет осмотр и порекомендует дополнительную диагностику для уточнения диагноза.
Чего лучше не делать
Какой бы тяжелой лихорадка ни была, родители всегда должны помнить, что некоторые лекарства могут нанести больше вреда, чем сама болезнь. Из жаропонижающих средств детям до 12 лет не показан аспирин, особенно при ветрянке и гриппе. Связано это с вероятностью развития синдрома Рея — редкого угрожающего жизни состояния, при котором возникает отек головного мозга и острая печеночная недостаточность. До 12 лет детям нельзя давать анальгин в таблетках, только в виде инъекции.
Препараты нимесулида, которые хорошо зарекомендовали себя как жаропонижающие средства у взрослых, запрещены к применению у детей до 12 лет из-за риска токсических эффектов. Это же самое относится и к анальгину.
Антибиотики и сульфаниламидные препараты может назначить только врач. Они эффективны лишь при бактериальных инфекциях, а большинство причин лихорадок у детей связано с вирусами.
Большое заблуждение родителей — использование всевозможных иммуномодуляторов и противовирусных средств у детей с ОРВИ. Применение специфических противовирусных лекарств оправдано только при гриппе и некоторых герпетических инфекциях.
Не следует прикладывать холодные предметы к телу лихорадящего ребенка, так как это провоцирует спазм сосудов. Обтирания растворами уксуса и спирта тоже не нужны из-за возможности всасывания токсичных веществ через кожу. При «белой лихорадке», когда появилась бледность кожи, конечности холодные на ощупь, есть озноб, обтирания нежелательны, так как они могут усилить спазм сосудов.
Врач скорой помощи
Обтирайте ребенка водой комнатной температуры, даже можно чуть теплее – 20-25°С. Не используйте горячую или холодную воду и ничего в нее не добавляйте, ни уксус, ни спирт. Обтирайте шею, подмышки, паховые складки, под коленками и ладошки. Дайте воде высохнуть и повторите обтирание еще несколько раз. Когда вода испаряется, происходит теплообмен с окружающей средой и температура у ребенка снижается без таблеток.
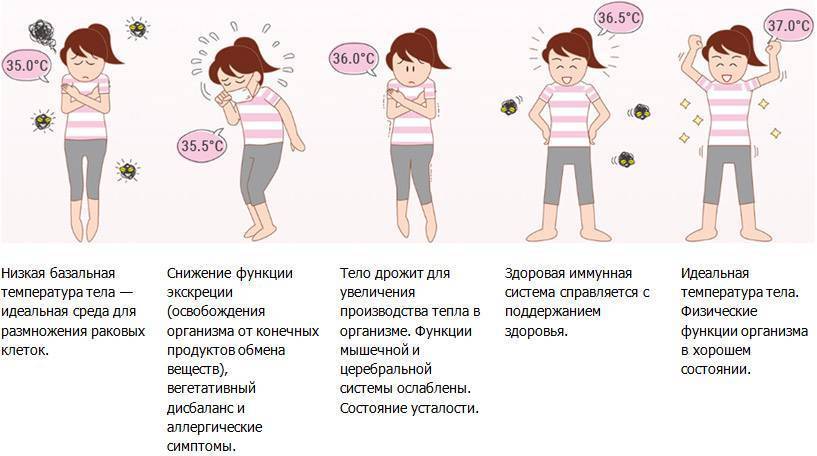
Какие симптомы гипотермии?
Если разделить симптоматику гипотермии на 4 температурных блока, признаки понижения температуры тела будут следующие:
От 35°С до 36°С | Дрожь, общая вялость, отсутствие привычной активности. Кожа становится бледной, а конечности – холодными. |
От 35°С до 34°С | Дрожь усиливается, происходящая реальность с трудом воспринимается, помутнение сознания. |
От 34°С до 33°С | Дрожь становится очень сильной, человек не может самостоятельно передвигаться, кожа становится пепельного оттенка, не исключены галлюцинации. |
От 33°С и ниже | Речь неразборчива, очень сильная дрожь, человек не понимает, что происходит вокруг и теряет связь с реальностью. |
Как правило, при температуре ниже 33°С наступает смерть. Так как полностью нарушается обмен веществ и химических реакций в организме. Дыхание становится редким и прерывистым, зрачки перестают реагировать на свет, сердце останавливается.
Чувство жжения и его происхождение
Чувство жжения в теле и конечностях проявляется в виде покалывания, ощущения жара. Оно присутствует постоянно на протяжении дня либо имеет волнообразный характер, но, как правило, не беспокоит ночью.
Появлению данного симптома способствует поражение периферических нервов. Такое наблюдается, например, при сахарном диабете. В этом случае ощущение жжение концентрируется, прежде всего, в конечностях, присоединяются покалывание и онемение.
Ишиас – воспаление седалищного нерва, сопровождается ощущением жжения в ногах вплоть до стопы.
При рассеянном склерозе жжение объединяется с покалыванием. Распространяется такой альянс на конечности. Насторожить должно их одновременное возникновение с проблемами речи и координации.
Радикулопатия – поражение нервных корешков спинномозговых нервов. В этом случае патологическое чувство жара возникает также в руках и ногах.
Опасным является появление жжения в одной половине тела. Наряду с другими признаками, такими, как непонятная речь, головная боль, нарушение зрения, бред, галлюцинации, оно может стать признаком инсульта.
Жар в ногах нередко свидетельствует о сосудистой патологии.
К другим состояниям, способным вызвать подобное ощущение, относят:
- укусы пауков и змей;
- отравление химическими соединениями;
- авитаминоз;
- дефицит кальция;
- ожоги.
Особый дискомфорт вызывают зуд и жжение в интимной зоне у женщины (во влагалище, вульве и промежности).
Жжение во влагалище, наряду с сухостью, являются проявлениями климактерических изменений или атрофического его воспаления. Если причиной жжения стали разного рода выделения, то это говорит о кандидозе, воспалительных процессах или заболеваниях, передающихся половым путем. Умеренный зуд во влагалищной области может стать свидетельством аллергических реакций на латекс или медикаментозные средства.
Обсуждаемые симптомы в области вульвы (наружные половые органы) также проявляются на фоне половых инфекций. Другими причинами могут быть:
- вши;
- экзема и микозы;
- опухолевидные образования;
- глистные инвазии;
- болезни почек и печени.
Промежность включает в себя область вокруг половых органов и анального отверстия. Возникновение неприятных ощущений в ней говорит о наличии таких состояний:
- глистные инвазии;
- аллергия на порошок или белье;
- геморрой;
- опухоли прямой кишки;
- системные заболевания;
- половые инфекции;
- герпес, кандиды;
- неправильный гигиенический подход.
При повышении температуры тела не следует спешить с ее понижением
Повышение температуры тела — признак того, что организм борется с инфекцией. Иммунная система человека играет важную роль — чем она сильнее, тем легче и быстрее преодолевается болезнь. Если у ребенка температура 38° C, но он чувствует себя хорошо, достаточно бодр, ее не следует снижать – пусть организм борется.
Защита человека — интерферон (особый протеин, нейтрализующий вирусы) активнее всего образуется при 39-39,5° C. Количество интерферона напрямую связано с температурой тела: чем она выше, тем больше интерферона. Максимальный объем достигается на вторые-третьи сутки повышения температуры, поэтому многие простуды успешно заканчиваются именно на третьи сутки.
Если у редко болеющего поднимется температура до 39-40,5° C, будут вырабатываться антитела. Так тело очищается и исцеляется. Поэтому лучше терпеть и не понижать температуру.
Если температура невысокая, не поднимается до 38° C и выше, не следует принимать жаропонижающие (если у вас нет диабета, рака, заболеваний печени)
Важно пить много жидкости, потому что больной с высокой температурой сильно потеет и теряет много жидкости. Необходимо проветривать комнату, поддерживать нормальную температуру около 18° С
Помните, что жар – это средство защиты организма от инфекции. Повышенная температура говорит о том, что организм борется с болезнями, воспалениями. Таким образом, жаропонижающие средства подавляют защиту организма от инфекции.
Если во время болезни не принимать жаропонижающие средства, вы не почувствуете слабости (которую мы часто испытываем, принимая лекарство трижды в день), утомляемости.
С другой стороны, высокая температура тела (+ 39-40° C) ослабляет организм, нарушает функции различных систем. Пациенты поднимают тревогу, если температура не падает двое суток, но на третий день она обычно падает. Если нет, принимайте на ночь жаропонижающие (но не принимайте антибиотики самостоятельно!). Потея, меняйте белье.

От чего ещё происходит повторный подъем температуры у ребенка при ОРВИ
В последнее время появилось много упоминаний о суперинфекциях, которые все чаще циркулируют в стационарных отделениях медицинских учреждений, и могут вызывать опасные осложнения и затруднять излечение больного. Вторичная инфекция, или, как ее еще называют ко-инфекция, очень широкое понятие. Она может быть и вирусной, и бактериальной. Известно, что вирусная инфекция меняет сопротивляемость организма, в одних случаях вызывая избыточный иммунный ответ (негативный пример – цитокиновый шторм), в других – наоборот подавляет его, что делает возможным присоединение бактериальной инфекции. Смешанные инфекции довольно часто встречаются, так как большинство микроорганизмов уже «живут» в организме, например, в кишечнике, откуда могут попадать в другие органы и среды. В медицинской практике нередки случаи бессимптомных инфекций, таких как хронические бронхиты, фарингиты, синуситы.
Причины высокой температуры у детей
Наиболее частые причины высокой температуры у детей — инфекции (вирусные и бактериальные).
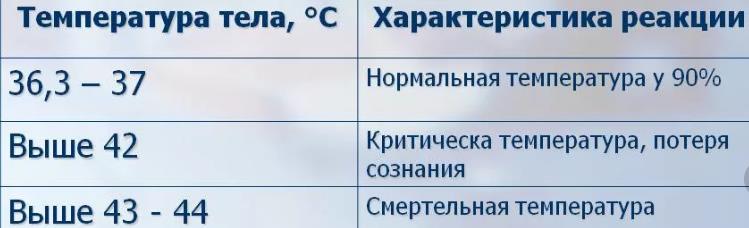
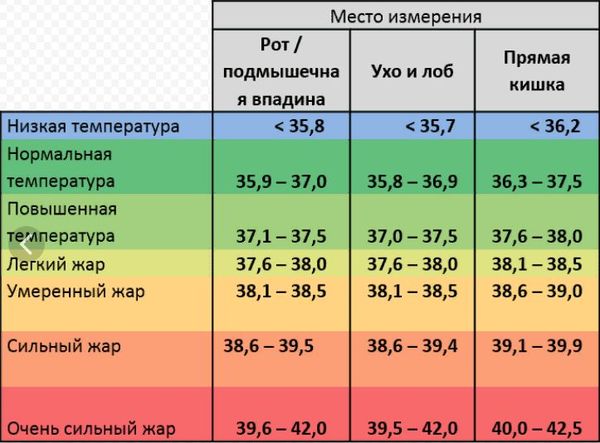
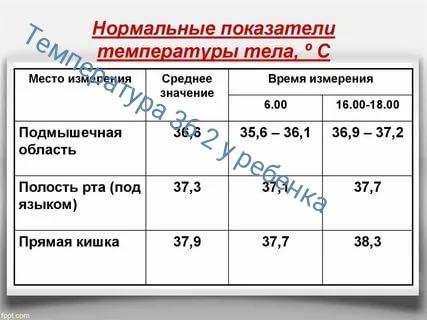
У возбудителей инфекционных заболеваний есть в составе экзогенные пирогены. При попадании в организм эти биологически активные вещества способны повышать температуру. Экзогенные пирогены вызывают выработку клетками крови и некоторыми органами эндогенных пирогенов (интерферонов, интерлейкинов). Они перестраивают работу гипоталамуса — центра терморегуляции, который расположен в головном мозге. По этой причине возникает лихорадка — повышение температуры выше 38°С в прямой кишке и выше 37,5°С под мышкой, при которой организм борется с инфекцией.
Лихорадка сама по себе не считается опасной. Она бывает при разных болезнях, чаще всего – при бактериальных и различных вирусных инфекциях, например, ОРВИ или гриппе. При этом в первые дни развития инфекций у детей может быть только высокая температура без симптомов. Есть и неинфекционные причины высокой температуры: рост зубов, перегрев на солнце. Мы расскажем лишь о наиболее частых причинах детской лихорадки. Лучше разобраться в симптомах вам также поможет наш небольшой тест.
С чем можно и с чем нельзя принимать антипиретики?
Как и большинство лекарств, жаропонижающие не стоит сочетать с алкоголем. Так, парацетамол в комбинации с этиловым спиртом образует опасные для печени токсичные вещества8. Напомнить об этом стоит тем, кто покупает популярные ныне порошки от простуды, в состав которых это вещество входит в больших дозировках. Усиливает спиртное и негативное воздействие НПВС на желудочно-кишечный тракт, что в крайних случаях может привести к желудочным кровотечениям.
По той же причине, что и с алкоголем, опасно сочетать жаропонижающие с любыми препаратами, которые обладают гепатотоксическим действием — от совместного приема негативное воздействие на печень значительно усилится.
Опасным является одновременный прием НПВС и варфарина. Доказано, что их совместное использование значительно повышает риск развития у пациентов серьезных желудочных кровотечений9. Несколько лучше с варфарином сочетается парацетамол: он также усиливает действие этого антикоагулянта за счет блокировки действия витамина К в печени9, но врачи допускают их совместное применение, если дозировка антипиретика не превышает 2 г. в сутки (по данным инструкции к одному из препаратов). Однако, в любом случае, делать это необходимо с разрешения медиков.
Крайне плохо НПВС сочетаются и с антидепрессантами класса СИОЗС. Их одновременный прием в сотни раз увеличивает риск желудочного и кишечного кровотечения, которые каждый из этих препаратов способен вызвать и по отдельности10.
Вообще, лекарственное взаимодействие антипиретиков достаточно обширно, и, хотя это не всегда вредные для здоровья комбинации, лучше рекомендовать клиентам аптек внимательно читать инструкции перед их применением.
Что делать, если препараты не помогли
Иногда родители сталкиваются с ситуацией, когда прием одного жаропонижающего не дает эффекта. Если через 2 часа после приема лекарства в нужной дозе температура не снизилась, следует дать другой жаропонижающий препарат.
«Можно комбинировать средства. Например дать ребенку жаропонижающее, спазмолитик и что-то из противоаллергических препаратов. Спазмолитик расширит периферические сосуды, антигистаминное средство снимет отек, жаропонижающее снизит температуру. Это тройка препаратов, которые входят в укол, который делает врач скорой помощи. Если у ребенка высокая температура, ибупрофен и парацетамол желательно чередовать, чтобы не превысить суточную дозировку. Сначала дайте ибупрофен, через 4-6 часов парацетамол, потом снова через это промежуток ибупрофен и так далее.»
Ковальчук Мария Сергеевна
эксперт
УЗ «ГССМП г. Минск»
Через 30 минут после приема парацетамола или ибупрофена можно делать обтирания водой комнатной температуры. При этом кожа должна самостоятельно высохнуть. Снижения температуры на 1–1,5 градуса достаточно для прекращения процедуры.
Если никакого эффекта не наступило, следует вызвать скорую помощь (рис. 4).
Когда нужно вызвать врача или скорую помощь
Поводом для осмотра врачом в ближайшее время должны быть:
- Возраст ребенка до 6 месяцев.
- Риски обезвоживания: понос, рвота, невозможность обеспечить адекватный питьевой режим.
- Появление сыпи на коже, что может говорить об определенном заболевании или аллергической реакции на лекарственную терапию.
- Высокая температура без симптомов в течение трех дней.
- Ухудшение самочувствия ребенка и возобновление лихорадки после временного улучшения. При таком состоянии вероятны риски осложнений вирусных инфекций.
Вызвать скорую помощь необходимо, если наблюдаются:
- повышение температуры у детей до трех месяцев, так как риск тяжелых инфекций в этом возрасте большой;
- судороги;
- нетипичный сон или нетипичный длительный плач, возбуждение;
- неукротимая рвота, профузный понос более 1-2 часов, признаки обезвоживания: сухие подгузники, сухой язык, запавшие глаза;
- прерывистое, затрудненное или слишком редкое дыхание;
- сыпь на коже, которая не бледнеет при надавливании, похожа на кровоизлияния;
- боль в животе и сильная головная боль;
- выбухание родничка;
- невозможность прижать подбородок к груди (симптом менингита).
Если высокая температура не сбивается или растет, несмотря на все принятые меры (обильное питье, прием двух жаропонижающих, обтирание водой), вызов скорой помощи также необходим.
Всегда ли повышение температуры является симптомом заболевания?
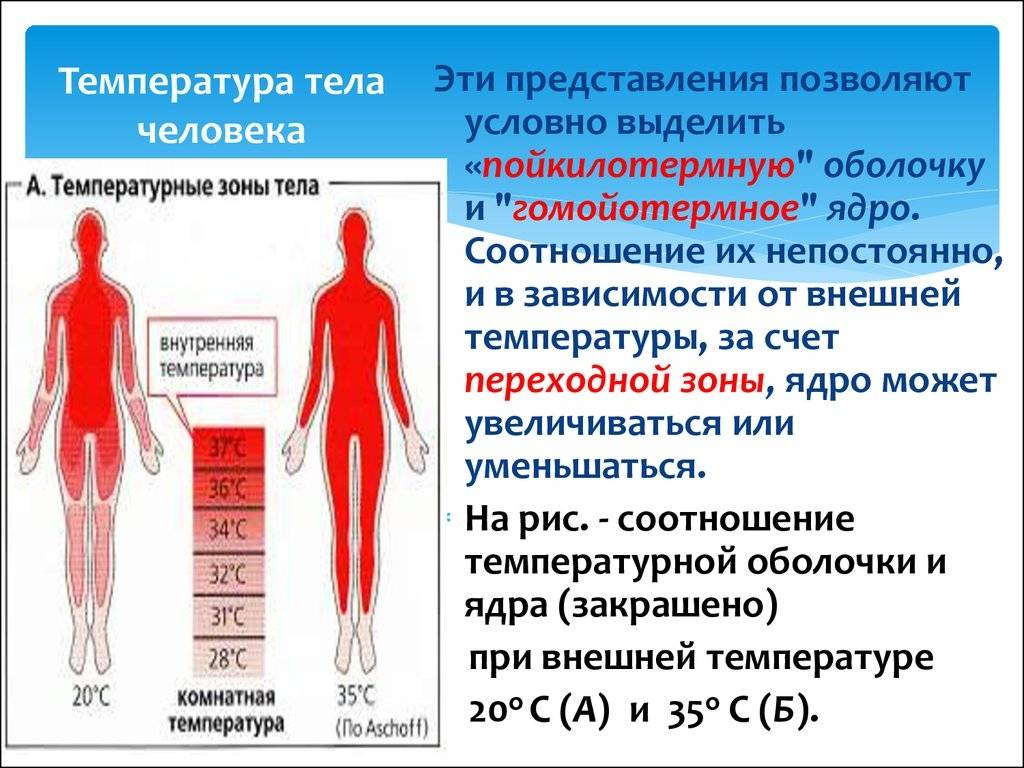
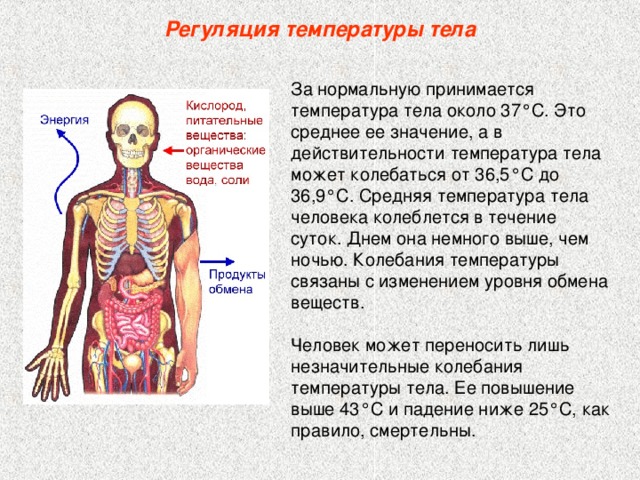
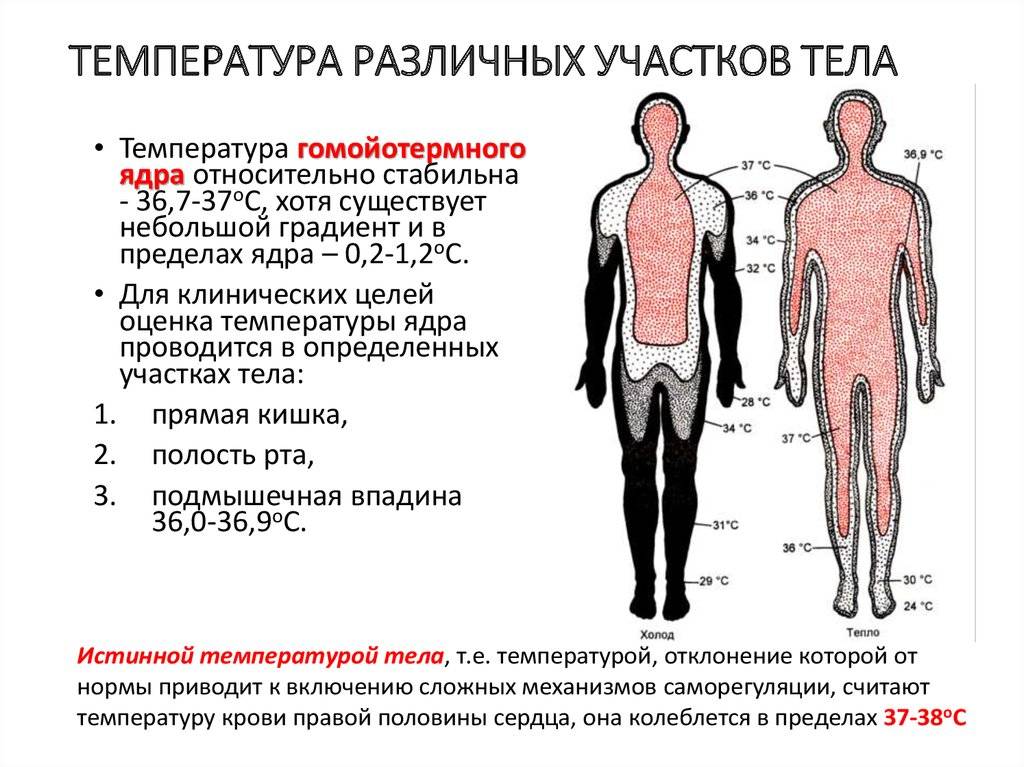
Температура тела — вовсе не такой стабильный показатель, как мы привыкли считать. Не все знают, но 170 лет назад нормой для человека считалась температура в 37 градусов. В 1851 году это установил немецкий врач Карл Вундерлих, обследовавший для этого 25 тысяч пациентов. Получается, с середины XIX века человечество «остыло» на 0,4 °C.
И продолжает «остывать»: по подсчетам американских ученых, с каждым годом средняя температура человеческого тела снижается на 0,004 градуса7. Причину этого исследователи видят в развитии медицины и гигиены, из‑за чего интенсивность воспаления в наших телах постепенно снижается.
Но в отдельно взятом человеческом организме всё не так прямолинейно. За температуру у нас отвечает система терморегуляции, которая может повышать или понижать ее в зависимости от обстоятельств внешней среды: при стрессе, нагрузке, напряженной работе и т. д. Так что подъем столбика термометра далеко не всегда бывает спровоцирован заболеванием. У детей температура иногда повышается просто из‑за того, что родители их слишком тепло одели.
Поэтому, если человек не чувствует других симптомов недомогания, ему не стоит тут же сбивать умеренно повышенную температуру антипиретиками. Вполне возможно, вскоре организм сам справится с этой задачей.
К чему могут привести зуд и чувство жара в теле
Эти симптомы настолько дискомфортны, что не придать им значения просто не получится
Все внимание концентрируется на них, из-за чего человек становится невнимательным, рассеянным, появляются сбои в его профессиональной деятельности, падает работоспособность
Раздражительность и напряженность при этом достигают пикового состояния. Возможны депрессия, нервные срывы. Такое перенапряжение приводит к психическому дисбалансу. У больного нарушается сон, развивается бессонница. В итоге, днем он ощущает себя разбитым и не выспавшимся.
Сильный зуд в интимной зоне порой доводит страдальцев до того, что они применяют различные предметы, которые травмируют слизистую и кожные покровы в этой области.
Расчесы на коже и слизистых оболочках могут инфицироваться, воспаляться и нагнаиваться, распространяя процесс на более обширные зоны.
В каких случаях нужно вызывать врача?
Может случиться так, что температура 37-37,5°С держалась несколько дней, после чего состояние ребенка стало ухудшаться. Данная ситуация требует срочного врачебного вмешательства. Основанием для вызова врача являются наличие у ребенка следующих симптомов:
- температура, подскочившая до 39°С и более;
- затрудненное дыхание или одышка;
- появились признаки обезвоживания;
- у ребенка появились рвота и понос;
- обострились хронические заболевания;
- у ребенка начались судороги и онемение конечностей.
Родители должны трезво оценить ситуацию и вовремя обратиться за квалифицированной медицинской помощью, не запуская ситуацию.
Можно ли принимать антипиретики без рецепта?
Большинство жаропонижающих средств продаются в аптеках свободно. Однако, принимать их в течение нескольких дней, не проконсультировавшись с врачом, не рекомендуется. Как мы писали выше, «греша» на простуду, человек может не распознать у себя более серьезной болезни и упустить необходимое для её эффективного лечения время.
Кроме того, любые препараты с жаропонижающим эффектом не стоит принимать длительным курсом. И НПВС, и парацетамол имеют ряд серьезных побочных эффектов. Согласно приведенным в инструкциях данным, первые особенно плохо действуют на ЖКТ, а второй — на почки и печень. Поэтому, назначая жаропонижающие, врачи всегда выбирают самые низкие эффективные дозы и максимально короткий курс.
Еще один минус регулярного приема антипиретиков заключается в том, что они могут маскировать осложнения. Например, если постоянно пить их при ОРВИ, врачам будет сложнее заметить начало у больного отита или пневмонии, так как важный их признак — высокая температура — будет отсутствовать. Поэтому повторную дозу таких препаратов можно принимать лишь при новом подъеме температуры.
Лечение субфебрилитета
Выяснив точную причину возникновения субфебрилитета, составляется план лечения, который зависит от основного заболевания. Назначается лекарственная терапия для лечения болезни, вызывающей повышение температуры, а также прием жаропонижающих медикаментов при температуре выше 38,5° С. При длительном повышении температуры пациента госпитализируют..
В целях профилактики субфебрилитета и его рецидива рекомендуется соблюдать следующие меры предосторожности: избегать вредных условий труда, переохлаждений, перегреваний, обеспечит полноценный и правильный режим сна и отдыха, соблюдать правила личной гигиены, диету, следить за качеством питания. И, конечно же, регулярный осмотр врача.
Как облегчить состояние ребенка?
Помочь ребенку справиться с неприятным состоянием поможет несколько рекомендаций. Они направлены на то, чтобы повысить теплоотдачу и понизить теплопродукцию. На практике это можно осуществить следующим образом:
- обеспечьте ребенку постельный режим или минимум двигательной активности;
- постарайтесь контролировать эмоции ребенка, крики и истерики способствуют повышению t°;
- кормите ребенка по желанию, не стоит настаивать на кормлении, если он не хочет есть;
- следите за температурой еды, также лучше избегать горячих напитков (не более 40°C);
- поддерживайте оптимальный климат в комнате, а именно около 20° (+/-2°);
- давайте ребенку обильное питьё, это может быть вода, компот, сок, чай с малиной.
Данные советы помогут ребенку справиться с невысокой температурой. Однако, родителям стоит контролировать ситуацию, чтобы в случае ухудшения состояния ребенка принять адекватные меры.
Психогенная природа жжения и зуда
Термин «психосоматика» в наше время довольно распространен. Он определяется как появление телесных проявлений на основе психологических факторов.
Если в процессе обследования больного не удается найти объективных причин, вызывающих подобные впечатления, дело, наверняка, в психической сфере человека. А точнее, в ее негативных проявлениях.
Например, зудящие и жгучие ощущения в теле развиваются на фоне перенесенной стрессовой ситуации. Если она была однократной, то после ее устранения проходят и неприятные проявления.
Что касается хронического стресса, то данные симптомы могут сохраняться либо даже усиливаться. Это, в свою очередь, увеличивает нервное напряжение и усугубляет ситуацию. Получается замкнутый круг.
Появлению кожных парестезий при психологических расстройствах есть вполне доступное к пониманию объяснение. При негативных эмоциях в организме повышается выработка серотонина и дофамина. Именно эти нейромедиаторы и провоцируют возникновение зуда и жжения, как правило, без видимых кожных элементов. Но иногда возможно появление и сыпи, сухости и шелушения.
Когда нужно сбивать температуру
Сама по себе лихорадка — не болезнь, а защитная реакция организма, которая направлена на борьбу с вирусами и бактериями.
Цифры на градуснике не всегда считаются критерием применения жаропонижающих средств.
Дать жаропонижающее следует в тех случаях, если:
- ребенок плохо себя чувствует, не может уснуть, капризничает, жалуется на сильную головную боль;
- есть озноб, ребенок дрожит, кожные покровы стали бледными, с мраморным оттенком;
- есть заболевания нервной системы, болезни обмена и сердца;
- ребенок до года, недоношенный;
- на фоне повышенной температуры у малыша появились судороги (или такое состояние наблюдалось в прошлом).
«Нет универсальной цифры на термометре, до достижения которой лихорадку не следует снижать. Правильнее ориентироваться на самочувствие малыша: если у него 39,3°С, но его уже бросило в жар и пот, можно и не давать жаропонижающее, температура снизится сама. Если 37,2°С, но его сильно колотит ознобом, не ждите никаких условных цифр, дайте препарат. Помните, что нет цели сбить температуру до 36,6: было 40,3, стало 38,9, но ребенок ожил, ему полегчало — это хороший признак и достаточный эффект». Отрывок из книги педиатра Сергея Бутрия «Здоровье ребенка. Как научиться справляться с болезнями и собственной паникой».