Как диагностируют пузырчатку
Вначале дерматолог обследует состояние слизистых и кожи, осмотрит пузыри в поисках индикатора состояния, называемого симптомом Никольского: при легком трении ватным тампоном или пальцем здоровой с виду кожи верхние слои эпидермиса отслаиваются и обнажается мокнущая поверхность.
Затем для подтверждения диагноза врач может провести биопсию зоны поражения (волдыря), просмотрев образец ткани под микроскопом. В лаборатории в образце могут быть найдены аномальные антитела, которые помогут специалисту определить тип пузырчатки.
Типы пузырчатки
Пузырчатка обыкновенная (Pemphigus vulgaris) – наиболее распространенный тип этого заболевания, симптомы которого обычно сначала появляются во рту и не зудят, но могут быть болезненными. Волдыри могут появиться на коже, а иногда и на половых органах. Листовидная или эксфолиативная пузырчатка (Pemphigus foliaceus) не сопровождается образованием пузырей во рту. Волдыри сначала появляются на лице и коже головы. Затем на груди и спине появляются волдыри, которые, как правило, но безболезненны. Вегетирующая пузырчатка, или болезнь Нейманна (Pemphigus vegetans) сопровождается образованием волдырей в паху, под руками и на ногах. Паранеопластическая пузырчатка – очень редкий тип пузырчатки, которая встречается у людей с некоторыми видами рака. Волдыри и язвы в этом случае могут появиться во рту, на губах и на коже. Также может вызвать проблемы с легкими.
Какой врач может помочь при возникновении патологии
Если вы обнаружили у себя паховую грыжу, первым делом следует обратиться к терапевту. Этот врач сможет точно диагностировать заболевание и скорее всего направит вас к хирургу. Это не означает, что вам обязательно потребуется хирургическое лечение — специалист только оценит ваше состояние.
На начальной стадии вас направят к физиотерапевту или другим врачам, которые могут провести консервативное лечение. Но если грыжа уже невправляемая или ущемленная, то скорее всего лечением займется именно сам хирург.
Вместо терапевта можно обратиться к урологу или андрологу — этот врач тоже может провести диагностику и направить вас к нужному специалисту.
Лечение
Алгоритм лечения определяется индивидуально: в зависимости от конкретного заболевания, его степени тяжести и особенностей пациента.
Основные группы препаратов, которые назначаются при болезнях мочеполовой системы, включают в себя:
- Антибиотики. Препараты с антибактериальным эффектом назначают при бактериальных воспалениях и большинстве ИППП.
- Антисептики. Уроантисептики – большая группа лекарственных средств, которые способны остановить болезнетворное действие условно-патогенной микрофлоры и некоторых патогенных микробов.
- Противовоспалительные препараты. Они нужны для того, чтобы устранить признаки воспаления, снять отек и облегчить процесс мочеиспускания.
- Спазмолитики. При МКБ и некоторых других болезнях врачи назначают препараты, расслабляющие гладкую мускулатуру мочевыводящих путей, чтобы устранить болевой синдром, связанный со спазмом.
Спектр лекарственных средств, которые применяются в таких случаях, достаточно большой, поэтому назначить правильную терапию может только врач.
Важно! Заниматься самолечением опасно: неправильное назначение препаратов может привести к развитию осложнений и даже необратимой потере функций мочеполовой системы. Врачи клиник «МедЦентрСервис» обеспечивают полноценную диагностику и квалифицированную помощь на любом этапе обращения пациента с жалобой на боль при мочеиспускании
Комплексный подход к определению причины болевого синдрома позволяет своевременно выявить причину симптомов и предупредить развитие опасных осложнений
Врачи клиник «МедЦентрСервис» обеспечивают полноценную диагностику и квалифицированную помощь на любом этапе обращения пациента с жалобой на боль при мочеиспускании. Комплексный подход к определению причины болевого синдрома позволяет своевременно выявить причину симптомов и предупредить развитие опасных осложнений.
Диагностика варикоза у детей
Всё вышеизложенное говорит о том, что выявлять варикозную трансформацию клапанов подкожных вен необходимо уже в детском возрасте. Ультразвуковое дуплексное сканирование вен позволяет определить предварикозное состояние и своевременно начать лечение.
с большим опытом работы хорошо знают, что чем раньше заболевание начало проявляться, тем быстрее оно будет развиваться. Диагностика варикозного заболевания вен у детей на первых этапах его развития позволяет не только предоставить рекомендации по его общей профилактике, но и провести процедуры, останавливающие прогрессирование болезни.
Наши врачи
Дроздов Сергей Александрович
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
Стаж 47 лет
Записаться на прием
Малахов Юрий Станиславович
Врач — сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием
Современное лечение варикоза у детей
Современные технологии лечения варикоза отличаются высокой эффективностью и безопасностью, что позволяет с успехом использовать их для лечения больных возрастом до 18-ти лет.
Очень важно начать малоинвазивное лечение своевременно, поскольку оно позволит остановить развитие заболевания и предотвратить образование крупных варикозных узлов и гроздевидных венозных сплетений, равно как и варикозного дерматита и трофических язв. Некоторое время назад раннее лечение варикоза было затруднено из-за травматичности операции и целого ряда побочных эффектов в виде появления грубых рубцов и парестезии
Все эти негативные последствия перевешивали положительный эффект от удаления несостоятельных вен. Из-за отсутствия ультразвукового оборудования, позволявшего проводить полноценное предоперационное обследование, нередко случались и ошибки диагностики. Немаловажным фактором, который приводил к откладыванию радикального лечения, была необходимость госпитализации наряду с длительным периодом восстановления
Некоторое время назад раннее лечение варикоза было затруднено из-за травматичности операции и целого ряда побочных эффектов в виде появления грубых рубцов и парестезии. Все эти негативные последствия перевешивали положительный эффект от удаления несостоятельных вен. Из-за отсутствия ультразвукового оборудования, позволявшего проводить полноценное предоперационное обследование, нередко случались и ошибки диагностики. Немаловажным фактором, который приводил к откладыванию радикального лечения, была необходимость госпитализации наряду с длительным периодом восстановления.
На сегодняшний день существует целый ряд малоинвазивных технологий, которые позволяют проводить лечение амбулаторно, не прибегая к хирургическому вмешательству. Наличие современного ультразвукового оборудования позволяет выявлять источник переполнения подкожных вен уже в раннем возрасте. При применении эндоваскулярных технологий лечения усиленное образование новых сосудов исключено. Такой подход позволяет свести к минимуму возможность рецидива не только в ближайшее время, но и в отдалённой перспективе.
Наши услуги в флебологии
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 3 000 |
| Прием врача-сердечно-сосудистого хирурга (флеболога), д.м.н. Малахова Ю.С. с ультразвуковым исследованием (первичный) | 4 500 |
| Дуплексное сканирование вен обеих нижних конечностей | 6 000 |
| Дуплексное сканирование вен одной нижней конечности | 3 500 |
- Ретикулярный варикоз
- Варикозная болезнь
Диагностика и лечение цистита у мужчин
Цистит у мужчин имеет специфические симптомы и признаки, диагностика не представляет сложностей – течение патологии такое же, как и у женщин. Но врач обязательно назначит глубокое обследование пациенту, потому что необходимо выявить причину заболевания. В рамках диагностики могут проводиться:
- бактериальный посев мочи – у мужчины выявляют возбудителя патологии, определяют его чувствительность к препаратам;
- мазок из уретры – помогает выявить заболевания, передающиеся половым путем;
- общий анализ мочи – подтверждается цистит, при повышенной кислотности могут назначить обследования на выявление/отрицание туберкулеза почек;
- цистоскопия – целесообразна, если цистит у мужчин протекает в хронической форме, помогает выявить наличие в мочеиспускательном канале камней или инородных тел;
- ультразвуковое исследование почек.
Лечение цистита у мужчин терапевтическое, назначения делаются в индивидуальном порядке:
Прием антибактериальных препаратов. Эффективен, если цистит у мужчин имеет бактериальную этиологию, длится 7 дней. Чаще всего назначают средства из групп фторхинолонов, нитрофуранов и цефалоспоринов.
Средства из категории растительных
Важно у мужчины стабилизировать и нормализовать процесс мочеиспускания и поэтому ему необходимо принимать отвары/настои с хвощом, брусникой и толокнянкой в составе. Эти лекарственные травы обладают мочегонным и противовоспалительным свойствами
Фитотерапия используется длительное время, никогда не является основой лечения цистита.
Обезболивающие препараты. Если у мужчин цистит протекает с выраженным болевым синдромом, то нужно максимально быстро устранить его. Такой симптом вносит существенный дискомфорт в жизнь, а облегчить состояние помогут стандартные анестетики и спазмолитики.
Если цистит у мужчин протекает остро и с выраженными признаками, симптомами, то им показана госпитализация. Но чаще всего лечение воспаления мочевого пузыря у мужчины проводится в амбулаторных условиях, но под контролем врача. К общим рекомендация в отношении лечения цистита у мужчин относятся:
- постельный режим – вред принесут даже незначительные физические нагрузки;
- обильное питье – у мужчины нужно как можно быстрее нормализовать процесс опорожнение мочевого пузыря;
- прием жаропонижающих средств – только при повышенной температуре тела и ознобе, лихорадке;
- диета с исключением соленых, кислых, острых и жареных блюд, алкоголя.
После окончания курса лечения необходимо пройти контрольное обследование – цистит у мужчин коварен и исчезновение его симптомов, признаков не всегда свидетельствует о выздоровлении. Неоконченное лечение может привести к тому, что цистит у мужчин осложняется пиелонефритом, органическими изменениями в мочевом пузыре, ослаблением сфинктера мочевого пузыря (недержание мочи).
К какому доктору обращаться, если у мальчика болит в области паха?
Диагностикой и терапией данного состояния должен заниматься только квалифицированный доктор.
Своевременное и адекватное лечение позволит предотвратить появление проблем во взрослом возрасте (сексуальных дисфункций, трудностей с зачатием и так далее). Необходимо обратиться к врачам следующего профиля:
- Педиатр.
- Специалист общей практики.
- Хирург.
- Андролог.
- Уролог.
- Невролог.
Если у мальчика болит в паху, он, как правило, способен указать точную локализацию неприятных ощущений, сообщить об их характере и интенсивности. Препараты, которые нужны для устранения дискомфорта и необходимые дозировки медикаментов подбираются с учетом возраста ребенка. На начальных этапах патологии лечатся гораздо быстрее и проще, чем запущенные стадии недугов. Кроме того, своевременная терапия значительно снижает вероятность возникновения опасных осложнений.
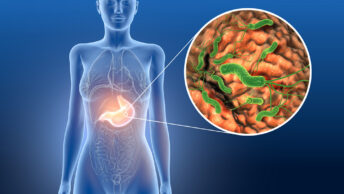
Хронический панкреатит у детей
Признаки хронического воспаления поджелудочной железы у детей определяются в первую очередь формой болезни и состоянием других органов пищеварительного тракта. Обычно детей беспокоят ноющие боли под грудью, которые усиливаются после употребления жирных и острых блюд, физического и психоэмоционального переутомления.
Хронический панкреатит в детском возрасте чаще всего развивается на фоне неблагоприятной наследственности. Если у родителей и близких родственников появляется подобное заболевание, риски его развития у ребенка значительно возрастают.
Хроническое течение воспалительного процесса может приводить к необратимым изменениям тканей поджелудочной железы и нарушению функций органа. При появлении характерных признаков обострения, таких как боль в животе, горечь во рту, рвота, частый и жидкий стул, необходимо обращаться к специалистам. Самолечение может усилить воспалительную реакцию.
Другие признаки ущемления грыжи
Понять, что у пациента ущемление паховой грыжи, можно не только по тесту с кашлем. Обычно мужчина чувствует слабость, его постоянно тошнит, возникает рвота. Могут быть проблемы со стулом и мочеиспусканием. Некоторые пациенты жалуются на тахикардию — значительное ускорение сердцебиения даже в состоянии покоя, а не только после физических нагрузок. Если раньше грыжа вправлялась руками или в положении лежа, то это прекращается, зато появляется острая боль и сильное напряжение грыжевого мешка.
Даже если не брать во внимание такие тяжелые осложнения, как некроз или перитонит, грыжа доставляет сильный дискомфорт, причиняет боль и значительно ограничивает как физическую, так и половую активность мужчины
Почему болит нога в бедре ближе к паху
Среди наиболее часто встречающихся причин болей, локализованных в этой области, можно выделить миалгии различной этиологии, проблемы с сосудами, травмы, заболевания соединительной ткани, невралгии, грыжи и новообразования.
При сильном ударе, падении с высоты, автомобильной аварии резкая боль по внутренней стороне бедра, отдающая в пах, может свидетельствовать о травме костей и суставов:
- переломах шейки бедра, бедренной кости, крестца, лобковой кости;
- вывихе или ушибе тазобедренного сустава.
К нетравматическим причинам болей можно отнести заболевания опорно-двигательного аппарата:
- Артрит тазобедренного сустава – хроническое воспалительное заболевания синовиальной ткани, сопровождающееся её дегенеративными изменениями.
- Синовит – воспаление, протекающее в синовиальной сумке сустава, вызванный травмой или инфекцией, сопровождающийся скоплением экссудативной жидкости в тканях.
- Коксартроз – патология дегенеративного характера, вызывающая дистрофические изменения в тканях сустава вплоть до его полного разрушения.
- Тендинит – воспаление тканей сухожилий мышц, удерживающих и приводящих в движение тазобедренный сустав.
- Бурсит – воспалительное заболевание мягких тканей синовиальной сумки сустава, имеющее инфекционную или травматическую природу.
Мышечные боли
Часто боли на внутренней поверхности бедра и в паху вызваны микротравмами мышц и связок. Повреждение мышечных волокон, отек, воспалительный процесс в мышечной ткани, вызывающие болезненные ощущения, могут быть следствием:
- ненормированных и неадекватно высоких нагрузок при занятиях спортом или любым другим видом физической активности;
- бытовых и производственных травм;
- длительного статического пребывания в неудобной, нефизиологичной позе;
- недостатка коллагена и эластина в организме, отвечающих за прочность и эластичность тканей;
- дегенеративных изменений мышечной ткани, вызванных малоподвижным образом жизни;
- генетически обусловленных заболеваний соединительной ткани.
Боль в левом бедре и паху может быть обусловлена патологией внутренних органов, находящихся в непосредственной близости от тазобедренного сочленения. Отраженные боли могут быть одним из признаков заболеваний:
- Паховая грыжа — патологический выход петель кишечника через паховый канал за пределы брюшной полости.
- Аппендицит – острое воспаление аппендикса. В этом случае боль может локализоваться в бедре и паху справа.
- Воспалительные заболевания органов мочеполовой системы – цистит, уретрит, мочекаменная болезнь и другие.
- Геморрой – застой каловых масс, вызванный затруднением дефекации из-за патологически увеличенных и воспаленных геморроидальных узлов, может вызвать боли внизу живота, отдающие в пах и внутреннюю часть бедра.
Боль в описываемой области может быть связана и с нарушениями функций крупных сосудов кровеносной системы. В ряде случаев боль может свидетельствовать о состоянии, угрожающем жизни пациента. Особо пристального внимания заслуживают следующие возможные причины боли:
- Окклюзия брюшной аорты. Полная закупорка просвета главной артерии, снабжающей кровью нижние конечности, может вызывать резкую боль в бедре и паху.
- Стеноз бедренных артерий — сужение просвета крупных сосудов, которое вызывает обширное нарушение кровообращения в нижних конечностях и малом тазу.
- Эмболия почечной артерии — закупорка тромбом, жировым, воздушным или жидкостным эмболом просвета сосуда.
- Атеросклероз сосудов.
Другие причины
К другим причинам, вызывающим болевые ощущения на внутренней поверхности бедра и в паху, можно отнести:
- Лимфаденит – воспаление крупных лимфоузлов, расположенных в паховой зоне.
- Саркому – злокачественное заболевание, при котором здоровые клетки костной ткани замещаются раковыми. Боль в левом бедре и паху может косвенно указывать на опухоль в левой бедренной кости, соответственно, в правом – о наличии новообразования в правом бедре.
- Физиологические изменения, происходящие в организме женщины во время беременности. Подобное состояние на поздних сроках вынашивания не считается патологией и встречается у подавляющего большинства беременных женщин. Как правило, спустя некоторое время после родов болезненные ощущения полностью исчезают.
- Рост костной ткани. В некоторых случаях активный рост костей у детей и особенно подростков может сопровождаться умеренными болевыми ощущениями.
Клинически значимая анатомия
Анатомия паховой области
Затрагивая тему пубалгии, необходимо сделать небольшое отступление и вспомнить анатомию. В первую очередь мы должны вспомнить кости и мышцы: две бедренных кости, крестец и копчик, а также все мышцы, которые прикрепляются к лобковому симфизу – переднебоковые мышцы брюшного пресса (наружные и внутренние косые мышцы, поперечная мышца и прямая мышца живота), а также приводящие мышца бедра (гребенчатая, тонкая, длинная, короткая и большая приводящие мышцы).
Среди всех мышц, которые прикрепляются к симфизу, наибольшую роль в поддержании стабильности переднего наклона таза в сагиттальной плоскости играют прямая мышца живота и длинная приводящая мышца.
Диагностика паховой грыжи
Паховую грыжу легко может продиагностировать даже сам пациент — она видна в положении сидя и стоя даже невооруженным глазом, на ощупь обычно мягкая, хотя на поздней стадии может быть твердой и напряженной. Но для точной диагностики одного осмотра недостаточно, поэтому пациенту назначают анализы:
- Цистографию — введение в мочевой пузырь контрастного раствора и просвечивание его через рентген.
- Герниографию — специализированный рентген именно грыжевого мешка.
- Ирригоскопию — заполнение таким же контрастным веществом толстой кишки для рентгена. Это помогает выявить ворота грыжи и ее содержимое.
- Ультразвуковое исследование мочевого пузыря, брюшной полости, мошоночной области и паха.
Если хирург подозревает ущемление грыжи, то обязательно нужно провести дифференциальную диагностику с грыжей неущемленной. Также заболевание необходимо отличить от варикоцеле (разновидность варикозного расширения вен, когда страдают вены яичка), лимфаденита (воспаление лимфоузлов) или гидроцеле (накопление жидкости в мошонке) — они иногда имеют похожие симптомы. В некоторых случаях в паховую область выходит бедренная грыжа — она требует другого лечения, так необходимо точно установить происхождение выпячивания при помощи рентгена.






Боль в паху у ребенка может быть вызвана разными причинами. Это может быть связано с травмой, инфекцией или воспалением. Важно обратить внимание на дополнительные симптомы, такие как отечность, покраснение или изменения в активности ребенка. Если боль не проходит или становится сильнее, лучше обратиться к врачу для проверки.