Корь у взрослого человека
У взрослых корь обычно протекает более тяжело, чем у детей. Высыпания появляются позже, но более густые. Катаральные симптомы (кашель, насморк, конъюнктивит) выражены меньше, чаще возникают боли в животе, диарейный синдром, а также развиваются микробные суперинфекции и пневмония.
Таким образом, заподозрить о заболевании корью можно, если вы зафиксировали следующее:
- острое внезапное начало,
- пятнистая энантема и пятна Бельского-Филатова-Коплика на слизистой рта с начала заболевания,
- блефарит, конъюнктивит,
- катаральный синдром с первых дней (ринит, трахеит, возможно ларингит),
- типичная лихорадка: подъем температуры, снижение перед появлением сыпи, резкое снижение по окончанию периода высыпаний,
- этапность высыпаний,
- после высыпаний мелкопластинчатое шелушение и пигментация,
- в общем анализе крови – выраженное снижение лейкоцитов.
Существует понятие о митигированной (ослабленной) форме кори. Она развивается после введения иммуноглобулина или после введения из-за других причин препаратов крови, а также очень редко после введения вакцины. Этот вариант отличается от классического легким течением, более длительым инкубационным периодом, слабо выраженным или отсутствующим интоксикационным синдромом и коротким катаральным периодом. Может отсутствовать этапность высыпаний.
Также существуют субклинические варианты кори, когда диагноз можно поставить только на основании результатов лабораторных обследований.
Симптомы кори
Заболевание, если оно развивается в соответствии с типичной картиной, проходит три стадии: катаральную, период высыпаний и период пигментации.
АО Семейный доктор — Лечение кори.JPG
У детей в возрасте до года корь может протекать в стертой форме, так как в этот период у ребёнка есть пассивный иммунитет, полученный от организма матери.
Катаральная стадия
Начало болезни внезапно, по симптомам напоминает простуду.
Повышается температура – до 38-39°C. Появляется головная боль, насморк, конънктивит, сухой и навязчивый кашель. Наблюдается покраснение горла, на твердом и мягком нёбе появляются красные пятна. Голос становится сиплым. Через 1-2 дня после начала болезни во рту, на слизистой щек у коренных зубов возникают мелкие белесые пятнышки, окруженные узкой красной каймой, слегка возвышающиеся над уровнем слизистой оболочки. По внешнему виду они напоминают манную крупу или отруби.
К концу первой стадии температура снижается.
Период высыпаний
На второй стадии (обычно 4-й или 5-й день болезни) снова повышается температура – до 39-40 °C и появляется сыпь: сначала на лице, шее, за ушами. На следующий день – на туловище. На 3-й день высыпания сыпь покрывает разгибательные поверхности рук и ног, включая пальцы. Сыпь имеет темно-красный (багровый) цвет, элементы сыпи сливаются. Пораженная кожа становится шероховатой. Период высыпаний – самый тяжелый этап болезни.
На четвертый день после появления, сыпь начинает угасать – в том же порядке, что и возникала. Сыпь темнеет, буреет, пигментируется, шелушится, температура нормализуется.
Период пигментации
Бурые шелушащиеся пятна на месте сыпи сохраняются ещё 1,5 недели. Это третья стадия болезни – период пигментации.
Пути проникновения вируса кори
Попадает вирус на слизистые верхних дыхательных путей и конъюнктиву глаза. Далее он проникает в подслизистую и регионарные лимфатические узлы. Там и происходит его фиксация и размножение вируса. Где-то с третьего дня возбудитель проникает в кровь (виремия). Если в это время использовать иммуноглобулин, то вирус можно нейтрализовать, потому что в крови имеется еще небольшое количество вируса. С кровью возбудитель попадает в селезенку, печень, костный мозг, лимфатические узлы, инфицирует клетки крови (мононуклеары и лимфоциты). С седьмого дня возникает повторная виремия, которая приводит к фиксации вируса в эпителиальных клетках кожи (в следствии чего возникает сыпь), дыхательных путей, кишечника, конъюнктивы глаза.
Что делать, если произошел контакт с больным корью?
Данная ситуация регламентируется Санитарно-эпидемиологическими правилами СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита»
5.10. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
5.12. Детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее – иммуноглобулин) в соответствии с инструкцией по его применению.
5.14. Контактные лица из очагов кори, краснухи или эпидемического паротита, не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения, указанного в пункте 5.7 настоящих санитарных правил.
Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно-противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
Эффективность вакцин
В 2014 году около 85% всех детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни (по сравнению с 73% в 2000 году). Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2014 гг. вакцинация от кори предотвратила, по оценкам, 17,1 миллионов случаев смерти. Глобальная смертность от кори снизилась на 75%, сделав вакцину от этого заболевания одним из наиболее выгодных достижений общественного здравоохранения.
Вакцинация также эффективно предотвращает риск опасных осложнений. Например, такое осложнение, как энцефалит, встречается в 1 случае из тысячи заболевших людей и в 1 случае из 100 000 привитых. Риск развития серьезного осложнения в случае вакцинации против кори в 100 раз меньше, чем при полноценном заболевании. Прививка от кори обеспечивает человеку иммунитет на достаточно длительный промежуток времени – в среднем на 20-25 лет.
Сегодня в ходе исследований выявлен активный иммунитет против кори и у людей, привитых до 36 лет назад. Зачем же делать ревакцинацию от кори ребенку в 6 лет, когда от времени первой прививки прошло всего 5 лет?
Данная необходимость вызвана тем, что примерно у 15% вакцинированных в 1 год после первой дозы иммунитет не вырабатывается, и дети так и остаются без защиты. Поэтому вторая прививка направлена на то, чтобы дети, у которых вовсе не сформировался иммунитет (или он ослабленный), смогли получить надежную защиту от инфекции перед началом занятий в школе.
Корь у детей, ребенка
Корь у детей – вирусное заболевание, передающееся воздушно-капельным путем и характеризующееся высокой температурой тела, поражением верхних дыхательных путей, конъюнктивитом и пятнисто-папулезной сыпью. Прививка ребенка от кори — детская поликлиника «Маркушка».
Вирус кори распространяется с потоком воздуха на большие расстояния: в соседние комнаты, в соседние квартиры, с этажа на этаж по вентиляционной системе. Передача инфекции через предметы и третьих лиц невозможна. Источник инфекции – больной, который заразен с последних 1-2 дней инкубационного периода до 4-го дня с момента появления сыпи. Дети до 6 месяцев жизни болеют редко (пассивный иммунитет — прием детского иммунолога в Москве поликлиника «Маркушка»). После перенесенной кори вырабатывается стойкий иммунитет.
Корь у детей: симптомы
Инкубационный период кори составляет 9-17 дней. У детей, получивших иммуноглобулин, инкубационный период может увеличиваться до 21 дня.
Течение кори характеризуется тремя периодами: катаральным, периодом высыпания и периодом пигментации.
Катаральный период при кори продолжается 3-4 дня и характеризуется повышением температуры тела, катаральными явлениями (конъюнктивитом со слезотечением, светобоязнью, насморком, кашлем). Нарушается общее состояние: ребенок становится вялым, плаксивым, беспокойным, у него ухудшается аппетит и сон. На небе возникает энантема (сыпь на слизистой оболочке) в виде мелких розовато-красных пятен. Затем вся слизистая оболочка полости рта становится ярко гиперемированной. На 2-3 день заболевания на слизистой оболочке щек появляются мелкие пятнышки белого цвета, окруженный каймой гиперемии. К концу катарального периода температура тела снижается, а катаральные явления (насморк, конъюнктивит) усиливаются. Лицо ребенка отечно, одутловато.
Период высыпания при кори – это новый подъем температуры и появление пятнисто-папулезной сыпи (от 2-3 до 4-5 мм в диаметре). Сыпь распространяется сверху вниз: сначала – лоб и за ушами, затем – лицо, туловище и конечности. Симптомы интоксикации нарастают: лицо ребенка одутловато, веки опухшие, обильные выделения из носа, сильный конъюнктивит.
Период пигментации начинается с 3-4 дня от начала высыпаний. У ребенка падает температура, уменьшаются катаральные явления, постепенно исчезает сыпь.
Прививки ребенку до года — детский медицинский центр «Маркушка».
Корь у детей: лечение
Корь у детей лечат на дому. Обязателен постельный режим, защита глаз от света (шторы на окнах должны быть закрыты — консультация детского офтальмолога). Глаза надо промывать заваркой чая, отваром ромашки, использовать противовирусные глазные капли. Необходимо обильное питье – морсы, минеральная вода, компоты, фруктовые соки, отвары липы, мать-и-мачехи, багульника. Ребенку назначается полноценная легкоусвояемая диета, обогащенная витаминами.
Вызов детского врача на дом — поликлиника «Маркушка».
Из медикаментов назначают антигистаминные препараты, аскорбиновую кислоту, витамин А, антибиотики (только ослабленным детям раннего возраста и при наличии осложнений)
Очень важно, чтобы в комнате все время был свежий воздух
Профилактика кори
Для общей профилактики контактным устанавливают карантин с 9 по 21 день от начала контакта.
В данный момент используются коревая культуральная живая вакцина (моновакцина) или комбинированные (против кори, краснухи, паротита – «Приорикс», паротитно-коревая вакцина). Прививку делают детям, которые не болели корью по календарю вакцинации. Также проводят ревакцинацию. Её цель – защитить детей, у которых по той или иной причине не сформировался специфический противокоревой иммунитет.
Если же ребенок по каким-либо причинам не был вакцинирован до 2-х лет, ему проводят экстренную профилактику живой ослабленой вакциной не позже 3-4 дня после контакта с больным человеком. Убитая вакцина во всем мире не используется из-за побочных эффектов и частого атипичного течения кори после использования.
* * *
Для устранения кори в Соединенных Штатах страна сосредоточена на обеспечении высокого охвата вакцинацией детей дошкольного и школьного возраста. В 1990-х годах страны Южной и Центральной Америки начали проводить кампании, вакцинируя всех молодых людей в возрасте от 9 месяцев до 15 лет, чтобы быстро прервать распространение вируса кори. Этот подход был важным фактором в деле ликвидации кори в Западном полушарии (2002 год) и ликвидации коренной краснухи в 2016 году.
Использованные материалы
- 1.https://measlesrubellainitiative.org/ — профилактика кори; особенности заболеваемости в современном мире; методы, которые направлены на борьбу с заболеванием.
- 2.http://apps.who.int/iris/bitstream/10665/259533/1/WER9248.pdf?ua=1 – эпидемиологические особенности кори в разных странах, пути борьбы.
- 3. http://www.who.int/immunization/diseases/measles/en/ — иммунизация при кори.
- 4. http://apps.who.int/iris/bitstream/10665/44855/1/9789241503396_eng.pdf?ua=1 – глобальный стратегический план борьбы с корью 2012-2020 года.
- 5. http://www.who.int/mediacentre/factsheets/fs286/en/ — клинические особенности, цели глобального стратегического плана.
- 6.http://www.who.int/immunization/monitoring_surveillance/burden/vpd/surveillance_type/active/measles_monthlydata/en/ — подтвержденные случаи кори за последние шесть месяцев.
- 7. Крамарев С. О. Инфекционные болезни у детей (Клинические лекции). – К.: МОРИОН, 2003. – 480с.
- 8. Голубовская О. А. Инфекционные болезни. — М .: ВСВ «Медицина», 2012. — 728 с. + 12 с. цвет. вкл.
Методы лечения кори
Вакцинация против кори
Лечение при кори направлено на предотвращение осложнений, которые весьма вероятны. Корь может вести к воспалению среднего уха (отиту), заболеваниям горла и бронхов, пневмонии, воспалению лимфоузлов. Среди возможных осложнений – слепота и энцефалит.
Немедикаментозное лечение
Больному корью необходим постельный режим, пока держится температура. Помещение, где находится больной, должно хорошо проветриваться. Два раза в день там следует делать влажную уборку.. Если свет больному мешает, окна надо держать зашторенными.
Питание при кори должно быть лёгким, не раздражающим кишечник, но в то же время калорийным. Больному необходимо обязательно получать витамины A и C.
Медикаментозная терапия
Медикаментозное лечение при кори может включать антигистаминные препараты, жаропонижающие средства, витамины, препараты симптоматического действия (капли для глаз, средства, разжижающие мокроту, и т.п.). При присоединении бактериальной инфекции могут назначаться антибиотики.
Вакцинация
В случае с корью мы имеем яркое подтверждение известного положения, что заболевание лучше предотвратить, чем лечить. Именно поэтому вакцинация против кори включена в Национальный и региональный календари профилактических прививок. Вакцинация против кори производится в возрасте 12 месяцев. Иммунитет, полученный в результате вакцинации, с течением времени теряется. Поэтому в возрасте 6 лет необходима ревакцинация. Первичная и повторная иммунизация против кори допускается в возрасте до 35 лет.
Обратившись по поводу вакцинации против кори в «Семейный доктор», Вы гарантируете, что вакцина будет качественной, а квалификация медицинского персонала – высокой. Направление на вакцинацию выписывает: детям – врач-педиатр, взрослым – терапевт.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Лечение кори
Лечение включает постельный режим при выраженной интоксикации, а также диету при развитии диареи. Этиотропное (противовирусное) лечение не разработано. Проводят уход за конъюнктивами, слизистыми рта. При выраженной интоксикации применяют большое количество жидкости.
В первые дни целесообразно внутривенное введение солевых и глюкозных растворов. Также необходимы антигистаминные, откашливающие средства. При высокой лихорадке – нестероидные противовоспалительные препараты.
В ранний период заболевания имеет смысл назначить препараты интерферона. Антибактериальная терапия проводится только после присоединения вторичной бактериальной микрофлоры и возникновении неспецифических осложнений.
Клиника кори
Клиника кори состоит из четырех следующих периодов: инкубационный (от заражения до появления клинических симптомов), катаральный (продромальный), высыпаний и восстановления.
- Инкубационный период длится от 8 до17 дней. Он может затягиваться до 21 дня, если проводилась постконтактная профилактика иммуноглобулином.
- Продромальный период начинается с повышения температуры, общеинтоксикационных симптомов и типичной коревой триады: кашель, насморк, конъюнктивит. Обычно этот период длиться 2-3 дня, но иногда достигает 8 дней. Симптом, который дает возможность поставить диагноз до возникновения сыпи, — появления пятен Филатова-Коплика. Это бело-серые элементы, размером 1-3 мм, которые окружены гиперемированной окантовкой, и расположены на слизистой ротовой полости напротив коренных зубов. При попытке их убрать – не снимаются, потому что являются участком некроза эпителия.
- Период высыпаний. Здесь наблюдают новую волну повышения температуры, общее состояние ухудшается, усиливается насморк, кашель, возникает светобоязнь, слезотечение. Реже в этом периоде бывает умеренная диарея. Первые высыпания обычно появляются за ушами, потом на лице и верхней части шеи, в тот же день они распространяются на волосистую часть головы и всю шею. На второй день сыпь возникает на туловище, плечах и бедрах, на третий день — на предплечьях, голенях и стопах, а на лице начинает бледнеть. Нисходящая этапность появления элементов сыпи является отличительной особенностью кори от других заболеваний, характеризующихся экзантемой. Элементы сыпи являют собой пятна и папулы, размер которых составляет до 10 мм. Они склонны к слиянию, но даже при густых высыпаниях можно найти участки полностью нормальной кожи. При тяжелых вариантах течения могут появиться кровоизлияния (петехии). Обычно элементы сыпи не локализуются на ладонях и подошвах. Сыпь начинает исчезать в том же порядке, в котором она появлялась. В среднем высыпания начинаются через 14 дней после контакта с вирусом (в пределах от 8 до 17 дней). До пятого дня от появления сыпи все её элементы исчезают, остается лишь пигментация и затем отрубевидное шелушение. Пигментация сохраняется до 1,5 недели.
- Период восстановления. В этом периоде характерными симптомами являются выраженная общая слабость, повышенная утомляемость, сонливость, раздражительность, снижение иммунитета. Кашель сохраняется до 2 недель.
Корь, клиническая картина и течение заболевания
Заболевание начинается с инкубационного периода, который в среднем у детей составляет от 10 до 14 дней. В этот период происходит скрытое развитие вируса в организме, поэтому единственный критерий, по которому можно заподозрить, что ребенок мог заразиться, это если в школе или детском саду был объявлен карантин по кори. В этом случае Вы можете уберечь других детей и не привитых от кори членов своей семьи, разобщив их с ребенком после 8-9-го дня инкубационного периода на неделю (или больше, если ребенок заболел).
Начальный период заболевания кори — катаральный. Поскольку в этот период болезнь начинается остро с повышения температуры тела до 39 градусов С, появляется сухой, навязчивый кашель в сочетании с выраженным конъюнктивитом – покраснением слизистых оболочек глаз и «светобоязнью». Яркий свет сильно раздражает больного корью. Кашель в начальном периоде кори имеет свойство усиливаться в течение 3 – 4х дней, у детей до 5 лет высока вероятность появления осиплости голоса, что является первым признаком обструктивного ларингита (в старой терминологии — ложный круп). Кашель у больного корью сопровождается насморком с обильными слизистыми, а затем слизисто-гнойными выделениями из носа, выраженной общей интоксикацией: слабостью, нарушенным сном и сниженным аппетитом.
Лицо больного корью к 3 – 4-му дню заболевания приобретает отечный вид с «набухшими» веками, красными конъюнктивами, слезотечением и возможным гнойным отделяемым из глаз.
Описан типичный симптом кори, так называемые пятна Филатова-Коплика, которые появляются в конце катарального периода и за 1 -2 дня до первых кожных высыпаний. Пятна Филатова-Коплика представляют собой мелкие беловато-серые точки, окруженные венчиком гиперемии. Располагаются они во рту, на слизистой оболочке щек, напротив коренных зубов. Помимо пятен Филатова-Коплика во рту на мягком небе возможно появление красных пятен, которые носят название коревой энантемы.
Период высыпаний начинается на 4 – 5-е сутки болезни с появлением на коже пятнисто-папулезных элементов сыпи. В этот период интоксикация, как правило, усиливается, температура после некоторого снижения в конце катарального периода вновь повышается до высоких цифр. Для кори характерна «этапность высыпаний». Первые элементы сыпи появляются за ушами, на волосистой части головы, а также на лице и шее. На 2-е сутки сыпью покрывается туловище и руки, на третий день от начала первых высыпаний коревая экзантема распространяется на нижнюю часть туловища и на ноги. Коревую сыпь можно описать как ярко-розовую, имеющую тенденцию к слиянию в крупные очаги. Угасание элементов сыпи происходит также постепенно в том же порядке, в каком они появлялись. На случай поздней диагностики надо иметь в виду, что старые элементы коревой экзантемы сначала бледнеют, затем приобретают коричневый цвет, и держатся в таком виде довольно долго, до 10 дней. В этот заключительный период течения кори – период пигментации на коже отмечается также мелкое шелушение.
В заключительном периоде кори симптомы интоксикации и лихорадки спадают, наступает выздоровление.
Методы диагностики кори
В большинстве случаев корь диагностируется на основании осмотра больного. Однако в некоторых случаях требуется проведение дополнительных исследований.
Общий анализ крови является базовым исследованием при любом инфекционном заболевании. В случае заболевания корью анализ покажет снижение уровня лимфоцитов, лейкоцитов, моноцитов, нейтрофилов и эозинофилов (последние могут вообще отсутствовать). Умеренно возрастает скорость оседания эритроцитов (СОЭ).
Общий анализ мочи
Общий анализ мочи – ещё одно исследование «обязательного минимума» – покажет лейкоцитурию (повышение уровня лейкоцитов), а также примесь белка в моче.
Серологический анализ крови
Серологический анализ крови предназначен для выявления антител IgM и IgG к вирусу кори. Данный анализ позволяет установить, что организм подвергся атаке именно этого вируса. Антитела класса IgG обеспечивают иммунитет к данному заболеванию, не позволяющий заболеть корью повторно. Они начинают вырабатываться со второго дня высыпаний (или через 10-14 дней с начала болезни).
Рентгенография грудной клетки
Рентгенография грудной клетки проводится на предмет выявления пневмонии – возможного осложнения кори.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Диагностика кори
Специфическая диагностика проводится путём выявление специфических антител Ig M к вирусу кори (серологический метод). Из-за того, что в первые дни болезни антитела в крови выявить невозможно, исследование нужно проводить с 3-го дня в течении 1 месяца. Для более поздней диагностики используют метод парных сывороток, которое при положительном результате дает повышение Ig G в 4 и более раза. Антитела этого класса стоит определять не раньше, чем к концу первой недели заболевания.
Пациенты с подострым склерозивным панэнцефалитом имеют очень высокие титры антител к вирусу кори в сыворотке крови и спинномозговой жидкости.
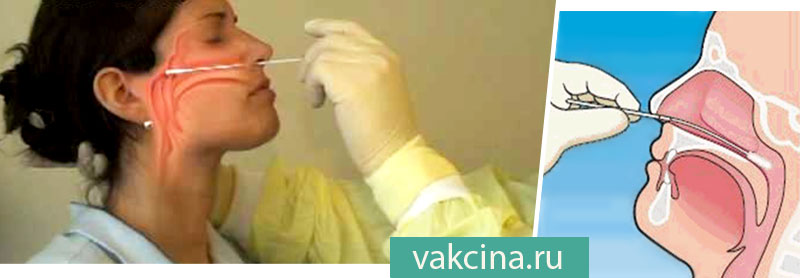
Вирус кори можно выделить из мазков из носоглотки.
У пациентов со сниженным иммунитетом из-за нарушений в системе антителообразования серологический метод является нецелесообразным для применения. Поэтому диагноз подтверждается с помощью выделения вируса из инфицированных клеток в реакции иммунофлюоресценции. Также возможно выделение вирусной рибонуклеиновой кислоты (РНК) методом полимеразной цепной реакции (ПЦР).
Осложнения
Наиболее серьёзным осложнением является коревой энцефалит. Чаще всего возникает на 5-10 день заболевания. Острый энцефалит при кори, в отличии от других инфекций (грипп, ветряная оспа, краснуха), характеризуется большей распространенностью процесса, часто с вовлечением спинного мозга, корешков и нервных стволов, с развитием энцефаломиелита или энцефаломиелополирадикулоневрита.
Начало энцефалита острое, часто внезапное, с повышения температуры тела и нарастания мозговой симптоматики (головная боль, рвота, нарушение сознания, появление клонико-тонических судорог). У части больных может возникнуть очаговая симптоматика (парезы, поражения зрительного или слухового нервов и др.). Также при кори возможно развитие серозного менингита.
По мнению некоторых исследователей при кори может возникнуть хроническая персистирующая инфекция центральной нервной системы – подострый склерозирующий панэнцефалит, который чаще всего развивается у подростков и людей молодого возраста. Для него характерны расстройства в виде эпилептического синдрома, нарушения походки, парезы, слепота, снижение интеллекта. Течение болезни 1-3 года, последствия неблагоприятные.