Профилактика кори
Основным методом профилактики кори является активная иммунизация, то есть прививка от кори, которая согласно обязательного календаря прививок, утвержденного в РФ, проводится у детей в возрасте 12 месяцев и 6 лет, а также взрослым до 35 лет, не болевшим корью.
К сожалению, практика «необоснованных мед.отводов», а говоря прямо, не желание некоторых родителей делать прививки в случае с корью уже приводит к весьма негативным последствиям. В 2011 году была зафиксирована вспышка кори в Москве, источником которой был взрослый человек, работавший в детском коллективе (не медработник), а в результате инфицировались дети с молодыми мамами в нескольких детских больницах, куда были доставлены грудные дети из детского учреждения в катаральном периоде коревой инфекции с диагнозом ОРВИ, когда специфических для кори высыпаний на коже и слизистых, как мы с Вами теперь знаем, еще не бывает. Ежегодно в городах Российской Федерации фиксируются случаи эпидемических вспышек кори. С учетом большой подвижности населения, в том числе детского в крупных городах от контакта с больным корью, к сожалению, не застрахован никто. Вовремя сделанная прививка от кори значительно снижает риск заболеть при случайном контакте в общественных местах, но если по несчастному стечению обстоятельств, произошел близкий контакт с родственником или знакомым, находящимся на ранней стадии коревой инфекции, то наличие поствакцинального иммунитета снижает вероятность средне-тяжелого или тяжелого течения кори у привитого человека примерно на 80%, а у ребенка с хорошим иммунитетом практически на 100%. Иными словами, привитые дети обычно болеют корью в легкой форме в отличие от не привитых, которые болеют всегда тяжело, а некоторые еще и переносят серьезные осложнения, упомянутые выше.
Пути проникновения вируса кори
Попадает вирус на слизистые верхних дыхательных путей и конъюнктиву глаза. Далее он проникает в подслизистую и регионарные лимфатические узлы. Там и происходит его фиксация и размножение вируса. Где-то с третьего дня возбудитель проникает в кровь (виремия). Если в это время использовать иммуноглобулин, то вирус можно нейтрализовать, потому что в крови имеется еще небольшое количество вируса. С кровью возбудитель попадает в селезенку, печень, костный мозг, лимфатические узлы, инфицирует клетки крови (мононуклеары и лимфоциты). С седьмого дня возникает повторная виремия, которая приводит к фиксации вируса в эпителиальных клетках кожи (в следствии чего возникает сыпь), дыхательных путей, кишечника, конъюнктивы глаза.
Симптомы кори у детей на начальной стадии
Для кори характерны общая интоксикация организма, повышение температуры тела (до 40,5 градусов), конъюнктивит, воспаление слизистых оболочек во рту и в верхних дыхательных путях, красноватые высыпания на теле.
Болезнь может протекать типично (со всеми характерными симптомами) или атипично, когда симптомы слабо выражены или даже некоторые из них отсутствуют.
Возбудитель заболевания — вирус из семейства парамиксовирусов. Он передается от больного человека здоровому воздушно-капельным путем (при кашле, чихании, когда из верхних дыхательных отделов вырываются микрочастички слизи). Взрослые и дети, не имеющие иммунитета к данному заболеванию (не вакцинированные или не переболевшие), после контакта с больным в 95% случаев заражаются. Чаще всего болеют дети от одного до пяти лет, реже — взрослые (до 40 лет), у последних заболевание переносится гораздо тяжелее, чаще случаются осложнения.
Вирус гибнет вне человеческого тела уже через 2 часа (при комнатной температуре), а патогенные характеристики теряются через 2-4 минуты. Однако при более низких температурах он может сохраняться в течении нескольких дней. Разрушают вирус также солнечный свет, ультрафиолетовое излучение, дезинфекция.
Корь относится к так называемым «летучим» инфекциям, то есть вредоносные микроорганизмы заражают людей даже на большом расстоянии, переносясь с потоками воздуха. Можно заразиться, находясь и за 100 метров от больного. Известны случаи, когда вирус переносился по вентиляционным шахтам в многоквартирных домах. То есть если в подъезде есть больной корью ребенок, то все его жильцы рискуют заразиться, а если такой малыш посещает, например, детский сад, то подхватить инфекцию может любой ребенок или взрослый, бывающий в заведении.
Коварность этого заболевания в том, что инкубационный период достаточно длительный — от 6 до 21 дня. Больной может заразить окружающих с последних двух дней инкубационного периода до четвертого дня после появления высыпаний.
Корь у детей начинает проявляться с резкого повышения температуры — до 38,5-39 градусов, появляется насморк, «сухой» кашель, симптомы конъюнктивита (слизистые оболочки глаз воспаляются, начинают течь слезы, затем гнойные выделения, нередко развивается светобоязнь), могут увеличиться лимфоузлы, появиться головная боль, понос и рвота. Ухудшается общее самочувствие, ребенок становится вялым, капризным, беспокойным, нарушается аппетит и сон.
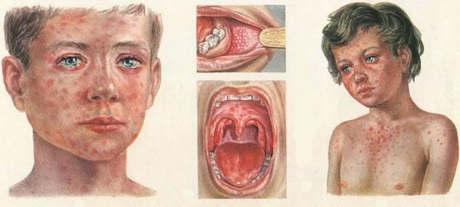
В первые дни заболевания еще до появления высыпаний на теле, изменяется состояние слизистых оболочек рта. На внутренней поверхности щек, на губах, на деснах появляются серо-белые пятнышки, окруженные красной каймой, размером с маковое зернышко (пятна Бельського-Филатова-Коплика). Слизистые оболочки рта становятся рыхлыми, тусклыми, шероховатыми. По этим симптомам можно диагностировать корь еще до появления сыпи на коже.
Она проявляется на 4-5 день болезни. Сначала небольшие розовые точки можно увидеть у ребенка за ушами, на носу, на лице. Со временем отметины увеличиваются в размере, часто несколько из них сливаются, создавая большие красноватые пятна на коже. Высыпание очень быстро распространяется по всему телу. На второй день после появления оно уже есть на лице, шее, плечах, туловище. На третий — сыпью покрыто уже почти все тело больного.

При появлении высыпки у ребенка может увеличиться температура, хотя за один-два дня до этого она немного снижается. Одновременно с проявлением сыпи на коже продолжаются обильные выделения из носа, проявления конъюнктивита, могут быть отеки на лице.
На четвертый-пятый день после появления высыпаний на коже начинается обратный процесс. Постепенно снижается температура. Отметины приобретают более темный, бурый оттенок, постепенно светлеют, начинают шелушиться. Высыпания полностью исчезают через 7-10 дней.
Специального лечения от кори нету, применяется симптоматическая терапия: промывание глаз, гигиена кожи, питьевой режим, сбалансированная диета, жаропонижающие и болеутоляющие средства. При неосложненном протекании заболевания больной ребенок может получать лечение и уход в домашних условиях. При осложнениях — только в условиях стационара.
Случаются такие осложнения заболевания кори: ларингит, трахеобронхит, пневмония, энцефалит.
Эффективной профилактикой этого заболевания медики называют вакцинацию.
Как лечить корь?
Каких-то специальных методов лечения кори нет, организм справится с инфекцией самостоятельно. Лечение ребенка здесь применяется симптоматическое, которое будет облегчать общее состояние больного:
- Антигистаминные. Назначаются, чтобы снять отечность слизистых носоглотки.
- Жаропонижающие. Рекомендуется применять препараты на основе парацетамола и ибупрофена.
- Витаминотерапия. При кори нарушается витаминный обмен, значительно снижаются защитные свойства организма. Врач может назначить прием витамина С и комплекс витаминов.
- Прохладный влажный воздух в комнате. Помогает увлажнять слизистые, кашель становится не таким сухим.
- Гигиенические процедуры. В период выздоровления можно принимать ванны. Также необходимо проводить тщательную гигиену полости рта, промывать глаза, если есть воспалительный процесс.
- Диета. После острого периода, когда спадет температура, у ребенка появляется аппетит. Нужно предлагать легкую, протертую, теплую пищу.
В период болезни важно также обеспечить ребенка необходимыми витаминными комплексами для поддержания иммунитета, а потрескавшиеся губы смазывать вазелином. Больному корью необходим постельный режим пока держится температура
По возможности, выделите ему отдельную комнату. Влажная уборка должна проводиться не реже 2-х раз в день. Очень важно, чтобы воздух постоянно оставался свежим, поэтому чаще проветривайте помещение. Если яркий свет вызывает неприятные ощущения, то задерните шторы, а вечером вместо люстры включайте настольную лампу. Соблюдайте режим дня. Хотя сон нарушен и появилась бессонница, старайтесь ложиться вовремя. Особенно это касается детей. Если трудно удержать ребенка в кровати, то разрешите поиграть в спокойные игры, немного посмотреть телевизор, почитайте вместе. Но желательно, чтобы после обеда он поспал
Больному корью необходим постельный режим пока держится температура. По возможности, выделите ему отдельную комнату. Влажная уборка должна проводиться не реже 2-х раз в день
Очень важно, чтобы воздух постоянно оставался свежим, поэтому чаще проветривайте помещение. Если яркий свет вызывает неприятные ощущения, то задерните шторы, а вечером вместо люстры включайте настольную лампу
Соблюдайте режим дня. Хотя сон нарушен и появилась бессонница, старайтесь ложиться вовремя. Особенно это касается детей. Если трудно удержать ребенка в кровати, то разрешите поиграть в спокойные игры, немного посмотреть телевизор, почитайте вместе. Но желательно, чтобы после обеда он поспал.
Симптоматическое лечение проводится в домашних условиях под наблюдением педиатра. В отделение больницы ребенка помещают в том случае, если начинают развиваться осложнения. При наличии осложнений терапию дополняют антибактериальными препаратами.
Лечение кори у грудных деток: стационар или домашние условия?
Лечебная терапия кори у грудничков может проводиться как в поликлинике, так и дома. Все зависит от остроты заболевания. Если врачи видят риски осложнений и опасность для жизни крохи, обязательно кладут его в больницу и ведут постоянное наблюдение.
Для профилактики кори у грудничков делают прививки
Перед началом лечения проводится диагностика кори у грудничка по основным симптомам, а также при помощи сбора анализов крови и мочи. Также проводится серология — она определяет наличие антител к вирусу кори у младенца. При подозрении на осложненную форму заболевания ребенку назначают рентген и обследование головного мозга.
В основном лечение симптоматическое, и организм борется с инфекцией самостоятельно, родители лишь должны помочь грудничку справиться с корью и облегчить болезненное состояние следующими методами:
- давать крохе жаропонижающие средства;
- сиропы от кашля в соответствии с рекомендациями врача;
- лекарственные препараты от насморка;
- спреи для горла;
- не забывайте про обильное питье и постельный режим.
Педиатры рекомендуют в период лечения снабжать организм грудничка витаминами, восстанавливающими нормальную работоспособность организма. Какие витамины для грудничков разрешены, спросите у своего лечащего врача.
Прививка
Вакцина – самый действенный метод в профилактике кори. Прививка представляет собой искусственное заражение вирусом. Но концентрация его настолько мала, что организм ребенка справляется с инфекцией самостоятельно и заодно вырабатывает защитные антитела.
После прививки возможно:
- незначительное повышение температуры;
- появление конъюнктивита;
- мелкая сыпь на теле.
Все это совершенно безопасно и проходит за 2-3 дня. Первая вакцинация проводится у деток в возрасте одного года, ревакцинация – в 6 лет. Дальше вы можете надеяться на долговременный эффект, обеспечивающий вашему ребенку защиту от вируса на протяжении 15 лет. Смотри календарь прививок
Корь – болезнь не из приятных. К тому же у маленьких детей она часто осложняется другими неприятными заболеваниями, которые могут принести гораздо больше вреда, чем сама корь. В то же время малыши, переболевшие этой болячкой единожды, приобретают пожизненный иммунитет.
Прививка от кори – надежный метод профилактики заболевания, но и она не панацея. Прежде чем согласиться на вакцинацию вы должны убедиться, что у ребенка стойкий иммунитет и отсутствуют другие противопоказания.
Болезнь в раннем детском возрасте
Особенности течения кори у детей раннего возраста:
- Дети до трехмесячного возраста не могут заразиться корью — это связано с тем, что мама передала им свой иммунитет при рождении. Сама же женщина либо прививалась от кори, либо ею болела.
- Пассивный иммунитет, сохраняющийся до 6 месяцев, позволяет защитить грудничков в этом возрасте и они заражаются крайне редко.
- Для раннего детского возраста более характерен атипичный вид кори. Налицо сокращенный катаральный период, слабовыраженная симптоматика, отсутствие пятен Филатова-Коплика и энантемы на слизистой поверхности рта. Иногда на смену инкубационному периоду приходит сыпь, а катаральный период при этом полностью пропускается.
- Хотя симптоматика в раннем детском возрасте не такая выраженная, корь нередко дает осложнения. Это связано с тем, что слабая иммунная система не всегда умеет дать отпор мощному вирусу, который подавляет все защитные силы организма.
Методы лечения
В лечении больных корью важное место занимает создание условий, исключающих вторичное инфицирование и развитие осложнений. Если больного не могут изолировать или наблюдается тяжелая форма болезни, ребенок будет лежать в больнице. Если кроха находится дома, нужно свести к минимуму его контакты с окружающими людьми
Если кроха находится дома, нужно свести к минимуму его контакты с окружающими людьми
Важно обеспечить надлежащий уход. Строго следить за гигиеной больного и помещения, в котором он будет жить во время болезни. В домашних условиях надо постоянно мыть руки и лицо малыша детским мылом, прополаскивать глаза чистой кипяченой водой, очищать рот после еды (грудничкам давать больше пить жидкости)
Во время лихорадки нельзя нарушать постельный режим и купаться. Питание должно быть полноценным и щадящим
В домашних условиях надо постоянно мыть руки и лицо малыша детским мылом, прополаскивать глаза чистой кипяченой водой, очищать рот после еды (грудничкам давать больше пить жидкости). Во время лихорадки нельзя нарушать постельный режим и купаться. Питание должно быть полноценным и щадящим.
Специфического лечения кори нет. Противокоревой иммуноглобулин можно ставить в инкубационный период только непривитым при подтвержденном контакте с больным человеком.
Медикаментозная терапия используется в зависимости от симптоматики и осложнений. Назначения делает врач. Он решает, какое средство, сколько и как часто использовать.
При высокой температуре тела применяют жаропонижающие средства (парацетомол, «Нурофен» и т. п.). При гнойном конъюнктивите капают в глаза 20%-ный раствор сульфацила натрия и аналогичные препараты. Делают промывания с крепким чаем или пищевой содой. Кожные покровы рекомендуют обрабатывать синтетическим танином («Деласкин»). Заложенность носа устраняют с помощью 2%-ного раствора протаргола или сосудосуживающих капель. При гнойных выделениях можно закладывать противовоспалительные антибактериальные мази и проводить физиопроцедуры. Навязчивый кашель можно вылечивать, применяя отвары трав, специальные микстуры. Бактериальные осложнения должны лечиться антибиотиками. Врач расписывает схему с обозначением препаратов и их доз. Грудничкам назначают лекарство в виде капель или суспензии. Взрослым детям выписывают таблетки. Если есть болячки на коже, их нужно мазать антисептиками и противомикробными препаратами
Обработка слизистых проводится очень осторожно, особенно у маленьких детей. Чем раньше начнется антибактериальная терапия, тем больше шансов, что осложнение будет полностью вылечиваться
Совместно с антибиотиками применяют иммуностимуляторы, витамины (особенно С и А), противовирусные препараты
Возможно назначение физиотерапевтических методов.
Осложнения
Наиболее серьёзным осложнением является коревой энцефалит. Чаще всего возникает на 5-10 день заболевания. Острый энцефалит при кори, в отличии от других инфекций (грипп, ветряная оспа, краснуха), характеризуется большей распространенностью процесса, часто с вовлечением спинного мозга, корешков и нервных стволов, с развитием энцефаломиелита или энцефаломиелополирадикулоневрита.
Начало энцефалита острое, часто внезапное, с повышения температуры тела и нарастания мозговой симптоматики (головная боль, рвота, нарушение сознания, появление клонико-тонических судорог). У части больных может возникнуть очаговая симптоматика (парезы, поражения зрительного или слухового нервов и др.). Также при кори возможно развитие серозного менингита.
По мнению некоторых исследователей при кори может возникнуть хроническая персистирующая инфекция центральной нервной системы – подострый склерозирующий панэнцефалит, который чаще всего развивается у подростков и людей молодого возраста. Для него характерны расстройства в виде эпилептического синдрома, нарушения походки, парезы, слепота, снижение интеллекта. Течение болезни 1-3 года, последствия неблагоприятные.
Определение и характеристика кори
Корь – высококонтагеозная патология вирусной природы. Ее корни уходят в глубину веков, когда вспышки инфекции буквально «выкашивали» целые города
Особенно пристальное внимание ей было уделено медицинскими светилами в XIX столетии. А вот действенную вакцину для профилактики удалось получить лишь к середине XX века. После этого было решено включить в обязательный перечень Национального календаря прививок по всему миру
После этого было решено включить в обязательный перечень Национального календаря прививок по всему миру.
Вирусные агенты, проникнув в организм человека, оседают на слизистых тканях, провоцируя в них воспаление. Затем они перемещаются в лимфоидные структуры, где начинают активно размножаться, с быстрым распространением по всем органам. Именно в этот момент, заболевший человек становится особенно опасным для окружающих.
У новорожденных малышей в кровяном русле выявляются достаточно высокие параметры антител к вирусу кори – они переданы ему матерью. Однако, спустя 4.5–6 месяцев риск заболеть многократно возрастает, поскольку параметры антител падают.
Диагностические мероприятия
Выраженная клиническая картина коревой инфекции в большинстве случаев позволяет установить диагноз после визуального осмотра пациента. Однако в начале заболевания, при легком или нетипичном течении, а также присоединении иной инфекции необходима дифференциация с такими болезнями, как скарлатина, краснуха, инфекционная эритема, также сопровождающимися высыпаниями схожего характера и вида. При лабораторной диагностике применяют вирусологический и серологический методы исследования. При вирусологическом методе материалом изучения становятся носоглоточные смывы, отделяемое из глаз, моча больного корью. Проводится определение наличия парамиксовируса в биологических материалах при помощи иммунофлюоресценции, фазово-контрастной и флюоресцентной микроскопии. При серологическом методе прибегают к исследованиям реакции агглютинации, связывания комплемента и др. Анализ проводится дважды: в начале болезни и спустя две недели. Нарастание титра антител в 4 раза и более служат диагностическим критерием болезни.
При помощи современных методов обследования (в частности, иммуноферментного анализа) можно выделять наличие специфических антител в крови, позволяющих судить об острой форме заболевания или более раннем контакте с возбудителем. Для такой диагностики проводят анализ крови на содержание иммуноглобулинов. О наличии выраженного инфекционного процесса свидетельствует наличие иммуноглобулинов М (IgM) в количестве >0,18 МЕ/мл. Анализ проводится с 3 суток после начала заболевания. Дополнительные исследования не нацелены на диагностику, однако позволяют уточнить характер развития процесса и вероятность развития осложнений. Чаще всего для контроля и коррекции терапии назначается анализ мочи. При подозрении на воспаление легких как осложнение заболевания проводят диагностику при помощи рентгенологического исследования органов грудной клетки.
Корь: профилактические меры
Болезнь корь опасна тяжелыми осложнениями: коревой пневмонией, менингитом, энцефалитом, обструктивным бронхитом, ларингостенозом и другими. Вопреки нередкому мнению заболевание не ограничивается температурой и высыпаниями на коже, а может иметь длительное тяжелое течение с выраженным влиянием на различные внутренние органы, требовать длительного периода реабилитации. Осложнения могут провоцировать инвалидизацию или заканчиваться летальным исходом.
Для предотвращения заболевания профилактика в виде вакцинации должна проводиться в установленные сроки (в 1 год и 6 лет ребенка) с ревакцинацией во взрослом возрасте при утере поствакцинального иммунитета.
При контакте с больным человеком мерой профилактики, позволяющей значительно облегчить течение заболевания и предотвратить развитие осложнений, служит срочная вакцинация непривитого ребенка или взрослого «живой» моновакциной против парамиксовируса.
Симптомы кори, фото
Как ни странно, но как начинается корь (см. фото), не увидит даже самый проницательный родитель. Эта коварная болезнь развивается по этапам, причём начальный период может длиться недели и совершенно не проявлять себя. Ребёнок будет продолжать веселиться и играть, а зловредный вирус тем самым временем будет подтачивать его организм изнутри.
1) Инкубационный период детской кори: 7–14 дней (считается от момента заражения до непосредственного появления первых симптомов).
2. Катаральный период, когда у детей появляются первые признаки кори, напоминающие все симптомы простуды:
- общее недомогание;
- отсутствие аппетита;
- резкая слабость;
- головные боли;
- бессонница;
- температура 38–40°C;
- насморк с гнойно-слизистыми выделениями из носа;
- отёк, покраснение век;
- слезотечение;
- сухой, навязчивый кашель;
- конъюнктивит (гнойное воспаление глазной слизистой оболочки);
- разжиженный стул;
- осипший голос;
- светобоязнь;
- боли в животе;
- у детей до года нередко отмечается понижение массы тела.
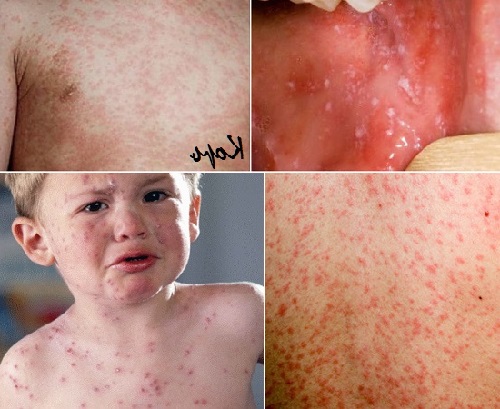
3. Основные симптомы кори у детей (спустя почти три недели после первых признаков заболевания):
- серовато-беловатые мелкие высыпания (размер — с маковое зёрнышко) во рту, на слизистой оболочке напротив коренных зубов;
- ещё через 5 дней появляются яркие, сливающиеся между собой пятна (размер — до 10 мм), слегка возвышающиеся над кожным покровом: начинают проявляться сначала за ушами, на лбу, затем — на остальных частях лица, шее, далее — по всему телу, в последнюю очередь — по рукам и ногам;
- мелкие розовые пятна стремительно увеличиваются в размерах, сливаются, приобретают нелепую, неправильную форму;
- спустя 3 дня после интенсивных высыпаний температура поднимается снова (в большинстве случаев) до 40.5°C.
Сыпь покрывает тело ребёнка в среднем от 4 до 7 дней, сначала после неё остаются коричневатые пигментные пятна, которые начинаются шелушиться, ещё через пару недель кожа очищается окончательно. Исчезает сыпь точно в такой же последовательности, как и возникла, — от лица к конечностям. Вот как проявляется корь на разных этапах её развития: об этом нужно знать, чтобы не спутать болезнь с другими инфекционными заболеваниями (с той же простудой), не заниматься самолечением и своевременно показать ребёнка врачу.
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Как поставить диагноз
Диагностика шизофрении у детей начинается с внимания родителей и близких к ребенку. Только взрослые могут усмотреть в поведении своего чада тревожные симптомы.
Резкая перемена в действиях и личности ребенка, его отстраненность от окружающих, странности и стереотипность поведения, ощущение, что он разговаривает с кем-то невидимым, должны обращать на себя внимание родителей. При первых подозрениях на нестабильность психического развития малыша необходимо обратиться к врачу-психиатру
Специалист тщательно обследует маленького пациента. Собирает сведения о том, как развивался ребенок до «подозрительных симптомов», при каких обстоятельствах появились перемены. С помощью группы психологических методик выявляет уровень развития когнитивных функций, личностных качеств и т.д. При необходимости назначает дополнительные обследования
При первых подозрениях на нестабильность психического развития малыша необходимо обратиться к врачу-психиатру. Специалист тщательно обследует маленького пациента. Собирает сведения о том, как развивался ребенок до «подозрительных симптомов», при каких обстоятельствах появились перемены. С помощью группы психологических методик выявляет уровень развития когнитивных функций, личностных качеств и т.д. При необходимости назначает дополнительные обследования.
Все это необходимо, чтобы собрать все сведения и поставить правильный диагноз.
Шизофрения – это болезнь, которая не стоит на месте. Это прогредиентное заболевание, то есть склонное к прогрессированию.
У детей оно протекает в злокачественной форме. Чем меньше возраст ребенка – тем страшнее последствия. Это связано с тем, что психика ребенка еще до конца не сформирована, а патологический процесс вызывает в ней непоправимые изменения. Так, расстройство, развившееся у детей до 7 лет, вызывает стойкий шизофренический дефект. Дети перестают ходить, вместо этого ползая на четвереньках. Теряют способность говорить, издавая нечленораздельные звуки.
Взять заболевание под контроль и добиться положительных результатов позволяют ранняя диагностика и лечение шизофрении. Чем раньше выявлено расстройство, тем больше шансов на благоприятный исход.
Автор статьи
Царенко Мария Арменовна
Психиатр, Психотерапевт, Психоэндокринолог, Диетолог.
Врачебный стаж: 9 лет
Записаться на прием







