Синдром дефицита внимания
Статья по теме
Послеродовые изменения, о которых не принято предупреждать рожениц
Если в крови беременной не хватает железа, это может стать причиной кровотечений. А для плода железодефицитная анемия опасна гипоксией и задержкой развития.
Важным структурным элементом формирования скелета ребенка является кальций, который также необходим для развития его нервной и мышечной систем. Потому обязательными в рационе будущей мамы должны быть молочные продукты.
Чтобы восполнить дефицит важных веществ, не обойтись без специальных витаминно-минеральных комплексов для беременных, которые продаются в аптеках. Но, чтобы избежать нежелательных аллергических реакций у будущей мамы и вреда для плода, принимать эти препараты надо только по назначению врача.
Как организм пытается защитить ребенка во время беременности?
Природа предусмотрела естественные механизмы защиты ребенка от ВИЧ во время беременности. Этому способствует несколько фактов:
- Неблагоприятная кислотная среда влагалища для выживания сперматозоидов. Эта среда точно также неблагоприятна для вируса, она остается такой на протяжении всей беременности при условии, что нет инфекций, передающихся половым путем.
- Гормональный фон во время беременности способствует утолщению стенок влагалища, что создает хороший защитный барьер против проникновения инфекций извне.
- Защитная слизистая оболочка шейки матки остается неизменной на протяжении всего периода вынашивания плода, что осложняет проникновение вируса внутрь.
В дополнение к этому, неповрежденная плацента является еще одним барьером против передачи ВИЧ ребенку во время беременности. Однако всего этого недостаточно без целенаправленной и персонально разработанной помощи врачей.
Невынашивание беременности – факторы риска
| Факторы | Влияние на течение беременности | Прогноз |
Генетические | Генетические аномалии эмбриона не позволяют ему полноценно развиваться, и беременность прерывается на раннем сроке | Такая аномалия обычно не повторяется, и женщина вскоре рожает здорового малыша |
| Хромосомные нарушения произошли в организме женщины, генетическая информация, передаваясь эмбриону, делает его нежизнеспособным | Это может стать причиной привычного невынашивания | |
Анатомические | Нарушения в строении органов половой сферы женщины – седловидная, одно- или двурогая матка, спайки, узлы, синехии. Эти отклонения мешают эмбриону прикрепиться к маточной стенке или препятствуют нормальному кровоснабжению плода | В результате лечения таких патологий шансы вынашивания беременности значительно повышаются |
| Истмико-цервикальная недостаточность (ИЦН) | Недостаточность шейки матки — развивается после неоднократных внутриматочных вмешательств (аборты, гистероскопия), перенесенных травм (разрывы шейки матки в родах). Во время беременности из-за повышения внутриматочного давления шейка преждевременно сокращается, внутренний зев матки расширяется, в результате разрывается плодный пузырь и происходит выкидыш | Может стать причиной привычного невынашивания. ИЦН поддается лечению, после которого вынашивание и рождение здорового ребенка становится возможным |
Инфекционный | Инфекции, передающиеся половым путем (гонорея, сифилис, хламидиоз и др.), попавшие в организм будущей матери во время беременности или до ее наступления, вызывают поражение эмбриона и его гибель. Для будущего ребенка опасны грипп, бронхит, пневмония и другие инфекции, а так же воспалительные процессы в женском организме | Лечение и последующая профилактика инфекций позволит женщине снова забеременеть и выносить ребенка |
| Нарушение имплантации (прикрепления эмбриона к слизистой оболочке матки) и плацентации | Происходит из-за неадекватной реакции иммунитета женщины – ее организм воспринимает плодное яйцо как чужеродный элемент. Причиной может быть миома, хроническое воспаление эндометрия, утолщение или истончение слизистой матки, низкий уровень прогестерона, генетическая тромбофилия, антифосфолипидный синдром, наличие у матери аутоиммунных заболеваний. В следствие данных процессов происходит либо остановка беременности на малом срок либо развитие нарушения работы плаценты. Нарушением развития и работы плаценты может негативно влиять на плод. Нарушение функций детского места может спровоцировать остановку развития беременности во 2 и 3 триместрах | Комплексная диагностика и соответствующая форме иммунного нарушения коррекция будет способствовать наступлению и вынашиванию беременности. Своевременное выявление нарушений плацентации и их лечение в условиях клиники невынашивания беременности позволят женщине родить здорового малыша |
Чтобы определить причины, пациенткам проводится полный спектр амбулаторных услуг:
- диагностика экспертного класса,
- индивидуально разработанные комплексные программы лечения и ведения беременности,
- участие в создании программ ведущих специалистов — акушеров-гинекологов, репродуктологов, гемостазиологов, иммунологов и генетиков.
ТВОЙ МАЛЫШ
Ваш кроха полностью сформировался. И если ему суждено появиться на свет в течение ближайших нескольких недель, он справится с этим испытанием. Да и вам волноваться не стоит. Конечно, было бы неплохо, если бы вам удалось поносить его ещё немного в своём животе. Но если нет, малыш сможет выжить и вне вас — будьте в этом уверены.
Почти всё свободное пространство, которое имелось в матке, отныне занимает тело малыша. Он уже не может кувыркаться и плавать так же свободно, как он делал это ещё в прошлом месяце. Все органы и системы малыша завершили своё формирование, однако это не значит, что они уже готовы к полноценной работе вне материнского организма. В особенности это касается лёгких и центральной нервной системы.
Малыш уже весит около килограмма и каждую неделю продолжает активно набирать вес. Его рост уже куда больше похож на рост младенца, чем раньше, — 38 сантиметров в длину. На 7 месяц приходится настоящий пик в развитии коры, которая является важнейшей частью мозга. А ещё ваш сынишка или дочурка к этому сроку вынашивания способны ощущать боль ровно так же, как ощущает её новорождённый. Поэтому берегите себя от травм.
Определение пола ребёнка
Методов определения пола малыша существует великое множество. Какие-то из них являются научно доказанными. Другие же являются откровенно антинаучными, но при этом по странному стечению обстоятельств именно они заслужили доверие будущих родителей — в силу правдивости получаемых результатов. Многие практикующие врачи акушеры-гинекологи по одному взгляду на животик беременной могут сказать, кто же сидит внутри. Но несмотря на всё это, самым эффективным способом определения гендерной принадлежности малыша считается УЗИ. На сроке 7 месяцев врач-узист с лёгкостью ответит на ваш вопрос о половой принадлежности вашего крохи, потому что указывающие на это внешние половые признаки полностью сформировались. Если же вы хотите попробовать узнать пол крохи самостоятельно, воспользуйтесь самым простым способом, основанном на дате последних месячных.
Донорство яйцеклеток
В некоторых случаях эндометриоз приводит к полной неспособности женского организма вырабатывать фертильные яйцеклетки. Это делает невозможным ни естественное зачатие, ни ЭКО с использованием генетического материала самой пациентки. Тем не менее, остальные ее репродуктивные функции могут остаться на нормальном уровне. В такой ситуации стать матерью она может с помощью ЭКО донорскими яйцеклетками.
Показаниями к применению такого метода лечения в планировании беременности при эндометриозе являются:
- хроническая форма болезни в запущенной стадии;
- небольшой или полностью исчерпанный овариальный резерв собственных фертильных гамет;
- низкое качество собственных яйцеклеток пациентки;
- затрудненный или невозможный доступ к фолликулам яичников из-за наличия плотной и насыщенной кровеносными сосудами эндометриоидной ткани на них;
- травматизация ткани яичников вследствие оперативного вмешательства, из-за которой качественные гаметы перестают вырабатываться женским организмом.
Для ЭКО с применением донорских яйцеклеток отбирается генетический материал самого высокого качества. Пациентка непосредственно участвует в отборе донора, так его как признаки с высокой долей вероятности унаследуются будущим ребенком. Женщина получает на руки донорскую карту, в которой указаны биометрические параметры, раса, возраст, национальность донора, ее профессиональная деятельность, увлечения и другие характеристики.
Эндометриоз может прогрессировать, со временем ухудшая состояние репродуктивной системы. Молодым женщинам, у которых эта патология находится на ранней стадии развития, рекомендуется во время ЭКО сделать забор нескольких здоровых зрелых яйцеклеток, часть из которых будет использована в текущих попытках, а остальные – в будущем, когда сами пациентки захотят иметь еще детей, но патологически развившийся эндометрий нарушит функцию яичников.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Фолиевая кислота в роли панацеи
В нашей стране принят медицинский стандарт, в соответствии с которым все женщины в течение первого триместра беременности должны обязательно принимать фолиевую кислоту в виде лекарственного препарата. Ее рекомендуемая доза для беременных составляет 600 мкг в сутки, для кормящих мам– 500 мкг, а в период подготовки к зачатию – 400 мкг.
Статья по теме
Топ-10 продуктов для беременности
Однако если назначать фолиевую кислоту только после седьмой недели беременности, заметного профилактического эффекта не наблюдается. Впрочем, и увлекаться приемом фолиевой кислоты не стоит: ее избыток – свыше 1000 мкг в сутки – может быть токсичным для беременной и плода.Фолиевая кислота содержится в зеленом салате, шпинате, томатах, моркови, свежей печени, яйцах, орехах и злаках.
Почему иммунитет беременной не защищает?
Иммунитет в этот период ослаблен, так природа сохраняет не совсем тождественное по генетическому набору будущее потомство. Сильный иммунитет не дал бы прикрепиться плодному яйцу. Некоторым вирусам для размножения идеально подходят ткани эмбриона, где все процессы очень активны и стремительны. При проникновении в беременную матку они способны вызвать поражения, чаще всего в начальный период завершающиеся выкидышем, а позже остановкой развития или врожденными дефектами.
Не только тропизм возбудителя к тканям может привести к повреждениям, но и выделение токсичных продуктов и распад клеток матери, очень важно в какой период закладки органов началась болезнь. Не всегда на УЗИ удается выявить патологию, в части случаев необходимы уточняющие анализы, которые позволят прицельный поиск.
Итак, что нужно чтобы выносить здорового ребёнка?
- Здоровое питание.
От того как вы питаетесь, будет зависеть какую базу здоровья вы создадите своему малышу. Старайтесь питаться разнообразно. Беременность это не время для экономии. Натуральные продукты, свежие, без химических красителей и консервантов дадут вашему малышу гораздо больше витаминов и минеральных веществ, чем любая даже супер дорогая таблетка витаминов для будущих мам.
- Минимум стрессов.
Каждый стресс вызывает внутри Вас выброс адреналина. Адреналин – это гормон, который вырабатывается на любую опасность, и тем самым позволяет человеку либо убежать от опасности, либо стойко отразить нападение.
Эта цепочка реакций идёт из далеких времён и служит основой выживания. Однако ситуация поменялась, а реакции остались прежними. И даже если вы – будущая мама – и не собираетесь вступать в драку (а я уверена, что не собираетесь) адреналин вырабатывается, тем самым создавая избыточное напряжение внутри Вас.
Напряжение затрудняет приток питательных веществ и кислорода к вашему малышу. Поэтому старайтесь избегать ситуаций, которые могут вас расстроить, обидеть, испугать, разозлить.
- Коллекционируйте положительные эмоции.
Малыш, даже находясь внутри Вас, уже чувствует все ваши эмоции и переживания. Чем больше радости и удовольствия вы испытываете от жизни, тем более положительное впечатление об окружающем мире формируется у вашего малыша.
Старайтесь смотреть на красивые картины, слушать приятную музыку, общаться с позитивными людьми. Покажите малышу, что наш мир чудесный и удивительный.
- Больше прогулок на свежем воздухе.
Самое лучшее для будущей мамы на время беременности уехать в чистое место, например, в деревню. Но это доступно далеко не всем. Поэтому постарайтесь почаще выезжать или выходить на прогулку за город или в парк.
Гуляя вдоль загазованных городских магистралей вы лишь надышитесь парами выхлопных газов машин и пользы ребёнку это не принесёт.
- Избегайте непроверенных рассказов о родах.
Каждая будущая мама с интересом читает форумы, слушает подруг, читает журналы где рассказывается о родах. Однако не все рассказы идут в позитивном ключе. Очень много страшилок, и неправды можно встретить в сети.
Поэтому я очень рекомендую Вам ввести собственную цензуру на чтение рассказов о родах. Скорее всего, вы хотите родить легко, хорошо, и оставить приятное впечатление о своих родах?
Как выносить здорового ребёнка – вопрос очень многогранный и волнующий каждую женщину. Я обязательно раскрою более подробно темы здорового питания, мы поговорим о том, как справляться со стрессами, как общаться с врачами и, конечно, как готовиться к родам!
Поделитесь, что по Вашему мнению является самым главным для рождения здорового малыша?
Питание при беременности: как сбалансировать свой рацион
Что необходимо делать?
При самопроизвольном аборте из-за «детской» болезни следующие беременности вне опасности. Но чтобы не случилось беды, необходимо пройти обследование. При выявлении патологии развития необходимо сделать анализы на наличие антител к некоторым возбудителям инфекционных заболеваний, правда, время вспять повернуть не удастся, но можно уменьшить неблагоприятные проявления в отношении женского организма.
При хронических инфекциях тоже можно благополучно выносить и родить здорового ребенка, но для этого необходимо заблаговременно пройти обследование и весь период вынашивания находится под наблюдением врача-инфекциониста. Специалисты международной клиники Медика24 способны подправить нехорошую историю беременностей, запишитесь на консультацию по телефону +7 (495) 230-00-01
Можно ли с ВИЧ-инфекцией родить здорового ребёнка
ВИЧ-инфицированная женщина, которая соблюдает рекомендации врача и принимает противовирусные лекарства, с вероятностью 99% рожает здорового ребенка. Рассказываем, почему так происходит, и что для этого нужно.
Вирус иммунодефицита человека передается от матери к ребенку через плаценту, кровь и молоко. Поэтому малыш может заразиться в утробе, во время родов и кормления грудью.
Чтобы минимизировать риск, в Центре по контролю и профилактике заболеваний США рекомендуют:
- принимать противовирусные препараты на протяжении всей беременности;
- давать младенцу профилактическую терапию в первые 4-6 недель жизни;
- не кормить грудью и не пережевывать для ребенка пищу.
Благодаря этому вероятность передачи инфекции снижается до 1% или ниже.
Сейчас 90% детей, заразившихся ВИЧ от матери, живут в Африке, где низкий уровень медицины, нет противовирусных лекарств, а отказ от грудного вскармливания нередко приравнивается к голодной смерти. В развитых странах случаи заражения происходят редко.
Витаминотерапия будущих мам
Новость по теме
95% утренних недомоганий у беременных снимает завтрак в постель
С 4 по 8 неделю внутриутробного развития формируются органы слуха, зрения, ножки и ручки и, помимо витаминов группы В, очень важен прием витамина А, йода и цинка. При этом надо иметь в виду, что витамин А бывает не только полезен, но и опасен: если его принимать в больших дозах, он может иметь тератогенное действие, то есть приводить к нарушениям в эмбриональном развитии.
На 8-9 неделях беременности, когда у плода происходит формирование половых органов, возрастает значение витамина Е. Этот антиоксидант не только принимает участие в метаболизме белков, жиров и углеводов, но и воздействует на формирование органов и систем.
Витамин D обеспечивает баланс кальция и фосфора и необходим для профилактики рахита. А еще, по мнению некоторых исследователей, заболевание сахарным диабетом может быть связано с недостатком витамина D в период внутриутробного развития.
И едва ли не самым важным для беременных является витамин С, который обеспечивает всасывание и усвоение других витаминов и микроэлементов, воздействует на формирование нервной, хрящевой и костной систем.
Анализы крови на ВИЧ у новорожденного ребенка
Ребенок, рожденный от ВИЧ-положительной матери, с момента появления на свет дает отрицательный результат при тестировании. Это является нормой, ведь ему передаются антитела матери на физиологическом уровне для создания защитного барьера от инфекции.
Белки, которые определяет скрининг-система, уходят из поля видимости примерно к 1,5 годам
Положительный результат ПЦР-анализа может свидетельствовать о возможном заражении ребенка, однако для окончательной установки диагноза важно полное обследование на базе СПИД-центра.. Самым лучшим исходом событий после родов считается отрицательный ПЦР у ребенка на следующий день после рождения от ВИЧ-положительной матери
Этот результат подтверждает, что передачи ВИЧ во время беременности не было. Если такой же ответ при использовании ПЦР будет получен в 1 месяц жизни, это станет показателем того, что инфицирования не было и при родах. В среднем достоверность таких данных составляет 93%.
Самым лучшим исходом событий после родов считается отрицательный ПЦР у ребенка на следующий день после рождения от ВИЧ-положительной матери. Этот результат подтверждает, что передачи ВИЧ во время беременности не было. Если такой же ответ при использовании ПЦР будет получен в 1 месяц жизни, это станет показателем того, что инфицирования не было и при родах. В среднем достоверность таких данных составляет 93%.
Если в период с 4 до 6 месяцев ПЦР показывает еще один отрицательный результат ― вероятность отсутствия вируса в крови ребенка максимально приближена к 100%. Чтобы полностью исключить риски, достаточно провести 2 и более исследования крови после 1 месяца, а также сделать 2 скрининга после исполнения года. Также должно отсутствовать грудное вскармливание на протяжении последних 12 месяцев.
Возможна ли беременность при эндометриозе?
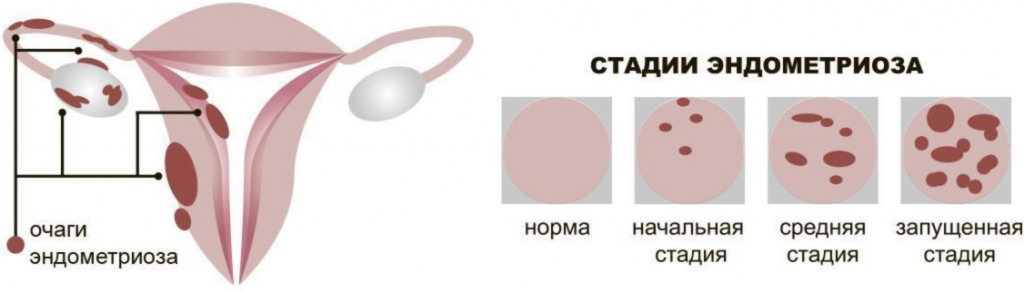
Как уже было сказано, наступление естественной беременности при эндометриозе возможно, если сохраняется функциональность половых желез и фаллопиевых труб. Если болезнь находится в запущенной (хронической) стадии, может понадобиться хирургическое вмешательство для устранения излишков патологически разросшейся ткани, а также вызванных ей спаек, эндометриоидных кист. Рекомендуется совершать попытки зачатия в течение первого года после проведения операции, так как со временем вероятность зачатия снижается.
Дополнительными условиями для успешной беременности при эндометриозе яичника или матки являются:
- регулярное обследование у врача для контроля развития заболевания, уровня половых гормонов в крови;
- отказ от вредных привычек – курения, употребления алкоголя, психоактивных веществ;
- нормализация веса тела и рациона питания;
- ограничение физических нагрузок при сохранении определенной степени активности;
- ограничение влияния стрессовых ситуаций, неблагоприятной экологии, воздействия токсичных веществ, радиации и т. д.
Таким образом, беременность при эндометриозе возможна – патология хоть и несет определенные риски для репродуктивной функции женщины, тем не менее не исключает зачатия, успешного развития и родов здорового малыша. Однако, в 30% случаев женщины, страдающие этим заболеванием, сталкиваются с невозможностью забеременеть естественным путем.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Экстракорпоральное оплодотворение и эндометриоз
Если в течение года активной половой жизни женщина, прошедшая хирургическую операцию по устранению последствий эндометриоза, не смогла забеременеть, врач-репродуктолог после медицинского обследования ставит диагноз «бесплодие». В этом случае стать матерью ей может помочь экстракорпоральное оплодотворение. Суть этого метода заключается в том, что процесс зачатия происходит не в организме будущей матери, а в искусственном инкубаторе, где смешиваются заранее отобранные у супружеской пары яйцеклетки и сперматозоиды. При этом процедура проводится под полным контролем врачей, благодаря чему обеспечивает:
- сокращение влияния патологий женской репродуктивной системы на выработку здоровых яйцеклеток;
- отбор наиболее жизнеспособных ооцитов для оплодотворения, что снижает вероятность отторжения эмбриона или развития у него врожденных патологий.
Показаниями для назначения ЭКО при эндометриозе матки являются:
- поражение матки эндометриозом 3-4 степени;
- возраст женщины от 38 лет при эндометриозе 1-2 степенью, с потенциально адекватным ответом на гормональную терапию;
- экстрагенитальный эндометриоз 4 степени с выраженной симптоматикой;
- недостаточная эффективность лечения в течение 2 лет, после чего вероятность естественной беременности становится низкой;
- после успешной медикаментозной терапии с сохранением низкой или нулевой фертильности.
Экстракорпоральное оплодотворение назначается врачом на основании анамнеза и результатов предварительных диагностических обследований пациентки. Перед этим женщина проходит консультацию, на которой репродуктолог объясняет ей особенности этого способа лечения бесплодия, его преимущества и риски, а также назначает конкретную дату начала процедуры, выбирает дополнительные репродуктивные технологии для повышения ее эффективности и т. д.
Как предотвратить передачу ВИЧ ребенку?
Женщины, которые планируют беременность, в обязательном порядке должны пройти тестирование на ВИЧ. Чем раньше обследование будет сделано, тем лучше. При обнаружении вируса необходимо незамедлительно встать на учет для получения медицинской поддержки и назначения лекарств, которые помогут свести к нулю риск передачи заболевания ребенку.
Анализ проводится в начале беременности и на 30-й неделе вынашивания плода. Этого достаточно, чтобы подтвердить болезнь или опровергнуть ее существование. Зная о заражении и не предпринимая никаких мер, женщина создает беспрецедентную ситуацию, в которой риск передачи болезни ребенку возрастает до 30-40%. При осуществлении профилактических мер противодействия, ВИЧ у детей проявляется в менее чем в 2% случаев.
Наблюдение в СПИД-центре во время беременности
Если у Вас обнаружам ВИЧ во время обследования в женской консультации, вас направят в городский СПИД-центр. Здесь все создано для того, чтобы оказавшиеся в сложной ситуации люди, получили помощь специалистов. Квалифицированные врачи работают с пациентами, предлагая современные методы терапии с высокой эффективностью и минимальными побочными реакциями. При первичном посещении центра вас направят на контрольный скрининг крови, а затем на обследование к эпидемиологу.
Специалист проведет с вами беседу. Расскажет, как жить с болезнью, как предотвратить ее передачу другим людям. Обязателен визит к гинекологу центра, если беременность уже развивается. После тщательного изучения ситуации и постановки сроков вы будете направлены к врачу-инфекционисту. Беременные женщины не стоят в общей очереди, отношение к ним максимально деликатно на всех этапах обследования. Именно инфекционист принимает решение о начале ВААРТ. При этом учитывается клиническая картина заболевания, выявляются показатели вирусной нагрузки, статус.
Главная задача врачей СПИД-центра заключается в снижении нагрузки до уровня, когда ее невозможно определить. Это поможет защитить развивающегося в утробе матери малыша от опасности заражения.
Три незаменимых помощника
- Отслеживайте овуляцию с помощью специальных аптечных тестов или собственных знакомых каждой женщине ощущений (от боли внизу живота до температуры и повышенного желания).
- Занимайтесь сексом. Если позаботиться о качестве спермы партнера, то это увеличит шансы на зачатие. Микроэлементы, которые влияют на качество спермы в первую очередь — это цинк и фолат. Они отвечают за формирование ДНК. Витамины А, Е, В и основные жирные кислоты помогают в производстве спермы и понижают окислительный стресс. Селен способствует формированию энергетической части сперматозоида. Обычно диета или БАДы, назначенные врачом, быстро могут помочь мужчине улучшить качество спермы. Достаточный сон и здоровый рацион также способны чудотворно повлиять на мужскую фертильность.
- Любовь и спокойствие. Принятие партнера и ситуации без завышенных ожиданий не пропишет ни один специалист по зачатию, а зря.
Эндометриоз во время беременности: риски
Эндометрий играет определяющую роль в возникновении и развитии беременности. Этот слизистый слой, покрывающий внутреннюю поверхность полости матки, обеспечивает прикрепление эмбриона и его питание. Из-за патологических изменений эндометрия его функция может быть снижена или полностью отсутствовать. По этой причине возможно развитие следующих осложнений:
- выкидыша в I триместре – вероятность такого исхода у пациенток с эндометриозом на ранних сроках беременности на 76% выше, чем у здоровых женщин;
- внематочной (эктопической) беременности, связанной с имплантацией эмбриона в патологических участках эндометрия за пределами маточной полости (чаще всего в фаллопиевых трубах, на яичнике);
- нарушенного развития плаценты, из-за чего возможны ее преждевременное отслоение во время беременности или недостаточное питание и снабжение эмбриона кислородом;
- преэклампсии – комплекса патологических синдромов у беременных женщин, включающего повышение артериального давления и концентрации белка в моче);
- преждевременного родоразрешения – в этом случае ребенка можно спасти, но для этого требуется его помещение в специальную палату на сохрвнение;
- невозможности естественного родоразрешения из-за неправильного предлежания самого плода или плаценты (в этом случае помогает проведение кесарева сечения).
Современная медицина позволяет пациенткам даже с тяжелой стадией заболевания иметь весомые шансы на успешное зачатие, вынашивание и рождение ребенка. Это требует определенных мер и со стороны самой пациентки – в частности, строгого соблюдения режима посещений врача для обследований, ограничений в еде, внимательного отношения к состоянию своего здоровья (не только репродуктивной функции), отказа от вредных привычек, тяжелого физического труда, изнуряющих психоэмоциональных нагрузок и т. д.