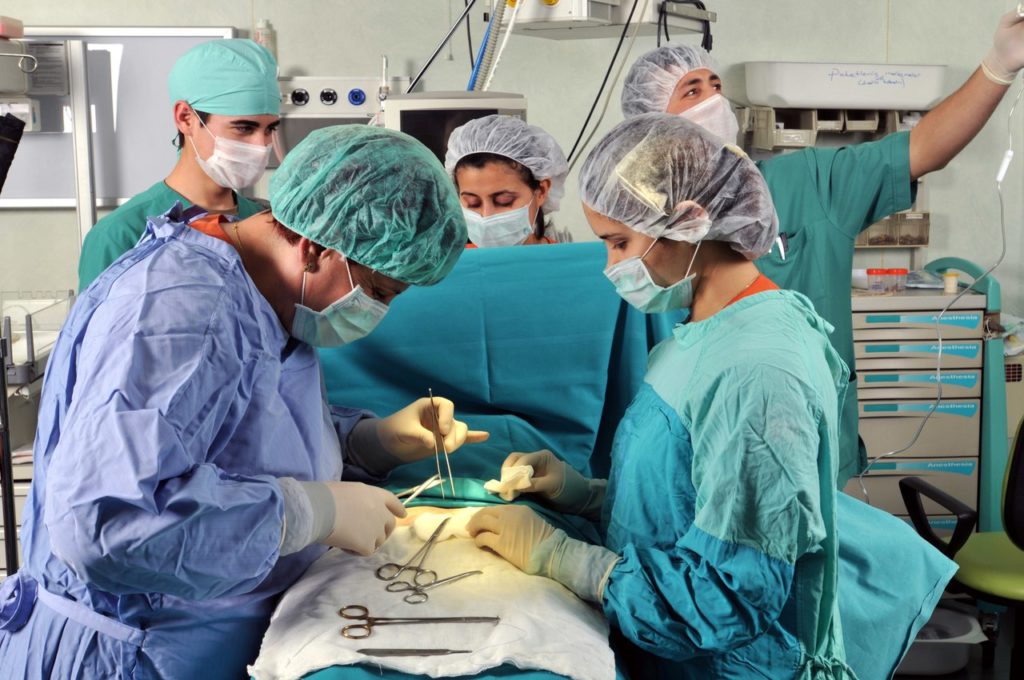
Техника операции Мармара
Операция может выполняться под наркозом, под спинальной или местной анестезией. Вид обезболивания в нашей клинике пациент может выбрать сам, после обсуждения всех плюсов и минусов с хирургом и анестезиологом.
При операции Мармара производится небольшой косметический разрез кожи (не более 2-3 см) в паховой области, сбоку от основания полового члена. Далее уролог выделяет и берет на держалки семенной канатик.
После гидропрепаровки с использованием операционного микроскопа и микрохирургических инструментов осуществляется выделение и перевязка каждого из 8-12 стволиков яичковой вены по отдельности, избегая пересечения лимфатических путей. Конечно, это очень кропотливая работа, требующая, к тому же, специального оснащения, но результаты операции вполне оправдывают затраченные усилия.
Во время выделения венозных стволов очень важно выявить и сохранить яичковую артерию и семявыносящий проток. В этом помогает микроскоп или бинокуляры
От точности выполнения этого этапа операции Мармара зависит ее эффективность и функциональное состояние яичка.
В том случае, если по данным УЗИ сосудов мошонки было выявлено расширение не только внутренних, но и наружных семенных вен (или сообщение между ними), целесообразно применить модификацию Гольдштейна.
При этом, через имеющийся стандартный разрез (иногда его приходится для этого расширить) производится извлечение из полости мошонки соответствующего яичка. Далее выявляются, перевязываются и пересекаются все расширенные ветви наружных семенных вен (идущих к коже мошонки). После этого яичко погружается обратно в мошонку.
Заключительным этапом операции Мармара является послойное ушивание операционной раны саморассасывающимися синтетическими нитями.
Варикоцеле и бесплодие
Варикоцеле — расширение вен яичка вследствие рефлюкса крови по системе яичковой вены. Варикоцеле наблюдается в 15% общей популяции мужчин. Сочетание варикоцеле и первичного бесплодия наблюдается в 35%, вторичного бесплодия и варикоцеле в 80%. В ряде случаев для определения венозного рефлюкса требуется проведение дополнительного ультрасонографического исследования. Необходимо помнить, что между степенью выраженности варикоцеле и качеством эякулята прямая корреляция отсутствует.
При сочетании варикоцеле и любой других клинических и лабораторных изменений за исключением обструктивной симптоматики и эякуляторной дисфункции первым этапом целесообразно провести лечение варикоцеле.
Для лечения варикоцеле предложено несколько оперативных методов. Необходимо различать обструктивные и необструктивные методики хирургического лечения варикоцеле. К первым относятся операция Иваниссевича, Мармара, Паломо, лапароскопическая варикоцелэктомия, трансфеморальная эмболизиция яичковой вены, а также микрохирургическое лигирование вен семенного канатика из минидоступа.
К необструктивное методике относится формирование микрохирургических венозных анастомозов — тестикуло-нижнеэпигастрального и тестикуло-сафенного. Метод тестикулярно-эпигастрального анастомозирования позволяет дренировать кровь из гроздьевидного сплетения в систему подвздошной вены при I, а также при II и III типах, если причина рефлюкса не связана с клапанной недостаточностью вен из системы сброса в левую подвздошную вену.
В настоящее время показания к хирургическому лечению варикоцеле пересматриваются. Поскольку между степенью выраженности варикоцеле и степенью снижения фертильности прямая зависимость отсутствует, считаем показаниями к оперативному лечению варикоцеле стойкое снижение фертильности эякулята, болевую симптоматику и выраженный эстетический дефект в области мошонки.
В настоящее время в литературе появляется все больше сообщений о том, что у пациентов с варикоцеле и нормалыми показателями спермограммы после операции наблюдается появление антиспермальных антител и ухудшение параметров эякулята, что, по всей видимости, может быть связано с ухудшением трофики яичка после проведения обструктивной операции. В свете этого мы полагаем, что операция с использованием микрососудистого метода в целях формирования венозного анастомоза и нормализации оттока крови из системы яичковой вены представляется более предпочтительной по сравнению с традиционными обструктивными методиками.
Варикоцеле — не приговор! Методы лечения варикоцеле (информация для врачей) Микрохирургическое лечение варикоцеле. Тестикуло-нижнеэпигастральный анастомоз Клинический пример — Микрохирургическое лечение варикоцеле
Лечение
Для лечения варикозного расширения вен семенного канатика при варикоцеле в ранней стадии заболевания наши урологи назначают терапию медицинскими препаратами и физические упражнения с целью улучшения кровообращения. Это позволяет проводить лечение варикоцеле без операции.
При этом назначаются пациентам антиоксиданты и принятие витаминов. В витаминный комплекс входят жиро растворяющие компоненты. Практикуется и терапия, включающая в себя лекарства разнонаправленного действия. Основные медикаментозные препараты — это антиоксиданты (очищают организма на клеточном уровне, стимулируют жизнедеятельность и доступ кислорода к клеткам) и иные медикаменты укрепляющие стенки сосудов и улучшающие кровообращения.
Время проведения терапии препаратами индивидуально и может проходить у разных мужчин от нескольких недель до нескольких месяцев. Программу лечения варикоцеле у мужчин препаратами может прописать только лечащий врач.
- 2356 пациентов сделали операцию в нашей клинике. 187 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим операцию по методике, разработанной в нашей клинике.
- Врачи клиники АВС не просто проводят операцию, но и единственная в России клиника со своей авторской программой.
Осложнения лечения варикоцеле.
К сожалению, не зависимо от отработанности и безопасности методики проведения операции, определенная вероятность развития послеоперационных осложнений все же сохраняется. К основным осложнениям оперативного лечения варикоцеле относятся: гематомы кожи и подкожно-жировой клетчатки в месте операционного доступа, перевязка или повреждение яичковой артерии, повреждение нерва, развитие водянки оболочек яичка в послеоперационном периоде, а также рецидив варикоцеле. Вероятность развития осложнений в послеопрерационном периоде резко снижается в случае проведения операции под оптическим увеличением.
Иммунологическое (аутоиммунное) бесплодие
Антиспермальные антитела (АСАТ) способны блокировать сперматогенез, нарушать подвижность сперматозоидов в эякуляте, препятствовать проникновению в цервикальную слизь, нарушать капацитацию, акросомальную реакцию, связывание с zona pellucida, затрудняют фертилизацию, нарушают дробление и даже способствуют прерыванию беременности на ранних сроках.
Лечение иммунного бесплодия представляет собой сложную проблему.
Первым этапом терапии иммунного мужского бесплодия является устранение всех возможных этиологических факторов развития аутоиммунного процесса в половой системе: урогенитальных инфекций, варикоцеле, обтурации семявыносящего тракта и др.
Однако, нормализация кровообращения, отсутствие заболеваний, передающихся половым путем (ЗППП), восстановление проходимости семявыносящих путей (когда это удается сделать), устранение производственных вредностей не обеспечивает исчезновение АСАТ, когда их продукция началась. Поэтому на втором этапе обычно требуется применение одного или комплекса дополнительных лечебных мероприятий: фармакотерапии (системная энзимотерапия, гормональная терапия), специальных отмывок с последующим внутриматочным или внутритрубным введением или ЭКО, включая оплодотворение единичным сперматозоидом методом микроинъекции в цитоплазму (ICSI).
Необходимо помнить, что любая стимулирующая терапия при наличии АСАТ противопоказана.
При наличии АСАТ у пациента и/или его партнерши и отсутствии другой патологии устанавливается диагноз изолированного иммунного бесплодия. При изолированном иммунном бесплодии консервативная эмпирическая терапия малоэффективна единственной реальной альтернативой являются вспомогательные репродуктивные технологии.
Осложнения
Кроме эстетического и болезненного фактора варикоцеле основным осложнением является атрофия мужского яичка и бесплодие. Поэтому определение болезни на ранней стадии и своевременное медикаментозное лечение варикоцеле помогут избежать необратимых последствий.
В нашем медцентре проводиться лечение при различных стадиях данного заболевания. Вы можете пройти консультацию в «Клинике ABC». Для записи необходимо воспользоваться телефоном или формой обратной связи на сайте. Администратор подберет наиболее удобное для вас время визита.
Приводим сравнительную таблицу цен на данную процедуру клиник г. Москвы*.
Клиника ABC38 000 руб.
Курская60000 руб.
Площадь Ильичаот 27000 руб.
Авиамоторная32000 руб.
Полежаевскаяот 32000 руб.
Маяковскаяот 31900 руб.
Улица Старокачаловская35000 руб.
Третьяковскаяот 26000 руб.
Профсоюзнаяот 42490 руб.
Шоссе Энтузиастов62000 руб.
Павелецкая38500 руб.
*В соответствии с Федеральным законом о рекламе, мы не указываем название клиник.
Вспомогательные репродуктивные технологии (ВРТ)
Под вспомогательными репродуктивными технологиями подразумеваются:
- Внутриматочная инсеминация спермой мужа.
- Экстракорпоральное оплодотворение.
- Экстракорпоральное оплодотворение с микроманипуляцией ICSI (ИКСИ)
- Использование спермы донора во ВРТ.
Введение сперматозоидов непосредственно в полость матки предусматривает искусственное прохождение шейки матки сперматозоидами, которые могли бы погибнуть при цервикальном факторе бесплодия при попытки е стественного зачатия.
Показаниями к внутриматочной инсеминации также являются эякуляторная дисфункция, иммунологическое бесплодие, олигоастенозооспермия.
Иммунологический фактор бесплодия преодолевается путем предварительной обработки сперматозоидов. В случае неизвестной этиологии бесплодия также возможно искусственное оплодотворение методом внутриматочной инсеминации при удовлетворительных показателях качества эякулята (количество подвижных сперматозоидов более 5 млн.). Инсеминация спермы донора позволяет избежать непосредственного полового акта.
Методика экстракорпорального оплодотворения, предусматривает стимуляцию суперовуляции, что может вызвать ряд осложнений, как непосредственно при стимуляции, так вследствие многоплодной беременности. Успех процедуры стимуляции в большой степени зависит от состояния эндокринной системы женщины. Известно, что частота наступления беременности выше в тех случаях, когда при пункции фолликулов удается аспирировать более 5 яйцеклеток. Далее ооциты аспирируются путем трансвагинальной пункции яичников. После этого происходит оплодотворение in vitro — экспозиция яйцеклеток в одной среде с обработанными сперматозоидами. Затем следует перенос эмбрионов в полость матки и редукция части эмбрионов.
Возможности коррекции азооспермии оставались минимальными до внедрения методики инъекции сперматозоида в цитоплазму зрелой яйцеклетки (ICSI), требующей для оплодотворения лишь единичных сперматозоидов эпидидимального или тестикулярного происхождения.
Показаниями к ЭКО (ICSI) является: концентрация сперматозоидов ниже 10 млн. (2 млн. для ИКСИ), подвижность сперматозоидов 2 — меньше 10% (5% для ICSI), более 70% патологических форм сперматозоидов (более 96 для ИКСИ), возможность получения сперматозоидов только хирургическим путем, безуспешность других методов лечения.
Эффективность методов искусственного оплодотворения составляет около 30% за одну попытку.
Применение вспомогательных репродуктивных технологий значительно расширяет возможности коррекции наиболее тяжелых форм мужского бесплодия, включая азооспермию. Грамотное и эффективное лечение бесплодного брака возможно только при осуществлении четкого взаимодействия между урологами, гинекологами и специалистами ЭКО. Обязательным является полное информирование пациента обо всех возможных методах восстановления фертильности с указанием процента успешных мероприятий и риска развития осложнений у него самого и его супруги.
Послеоперационный период
После завершения операции Мармара пациент на некоторое время помещается в палату под наблюдение медперсонала. После контрольного осмотра он с выпиской и рекомендациями может покинуть клинику.
На следующий день я провожу еще один контрольный осмотр и показательную перевязку (на которой демонстрирую для пациента последовательность действий). Остальные перевязки пациенты, обычно, выполняют самостоятельно в домашних условиях. Через 10-12 дней я еще раз контролирую заживление раны и снимаю швы. По желанию пациента (например, иногороднего, которому сложно приехать на осмотр через 10 дней) я накладываю саморассасывающиеся швы.
Ограничения после операции Мармара сводятся к исключению тяжелых физических нагрузок на срок от 1 до 3 месяцев.
В целом, послеоперационный период после операции Мармара протекает легко. Пациент не теряет трудоспособности и уже на следующий день может вернуться к повседневной активности. Боли не характерны для этой операции, необходимость в приеме обезболивающих возникает крайне редко.
Итоговое обследование, включающее УЗИ мошонки и анализ спермограммы (в том случае, если операция Мармара выполнялась по поводу бесплодия) проводится через 3 месяца после операции.
Диагностика и лечение варикоцеле
Диагностика варикоцеле проводится с использованием таких инструментальных методов:
- УЗИ вен с цветной допплерографией, дающее возможность визуализировать сосуды, определить скорость и направление потока крови по ним;
- УЗИ брюшной полости и другие методы, направленные на выяснение причин вторичной формы болезни.
Необходима дифференциальная диагностика с такими заболеваниями:
- орхит и эпидидимит (воспаление яичек);
- гидроцеле (скопление жидкости в мошонке);
- сперматоцеле (скопление сперматозоидов, вызванное расширением семенного канатика);
- опухоль яичка и его придатка.
Лечение варикоцеле без операции возможно только при первой стадии болезни. Больному рекомендуется регулярное наблюдение у врача, ограничение физических нагрузок, регулярные, но не чрезмерные половые контакты, использование суспензория для поддержки яичка.
Операция при варикоцеле может быть выполнена различными методами:
- традиционное вмешательство с перевязкой яичковой вены;
- эмболизация (введение в просвет сосуда искусственного эмбола, закупоривающего его просвет);
- лапароскопическая операция и хирургическая перевязка (лигирование) – самый малотравматичный метод, не вызывающий осложнений.
 Удаление варикоцеле при его рецидиве или при большом числе коллатеральных (сообщающихся) вен может быть выполнено с помощью внутрисосудистой рентген-эндоваскулярной методики и эмболизации.
Удаление варикоцеле при его рецидиве или при большом числе коллатеральных (сообщающихся) вен может быть выполнено с помощью внутрисосудистой рентген-эндоваскулярной методики и эмболизации.
Своевременное лечение варикоцеле приводит к полному восстановлению функции органа. В дальнейшем физическое развитие, сексуальные и репродуктивные способности мужчины не страдают.
Особенности послеоперационного периода.
Первые несколько часов после операции пациент должен находиться в клинике под наблюдением квалифицированного медицинского персонала. Покинуть клинику пациент может в тот же день, либо на следующие сутки после проведения операции. Это возможно в случае удовлетворительного самочувствия пациента при его желании. Первое время после операции будет необходимо принимать препараты антибиотиков, обезболивающих, противовоспалительных средств – по рекомендации лечащего врача. Обработку раны антисептическими растворами и ее перевязки необходимо выполнять вплоть до ее заживления. Швы на рану накладываются косметические внутрикожные рассасывающимся синтетическим материалом, поэтому снимать их после операции не придется
Душ принимать можно только на восьмые сутки после операции, при этом важно следить, чтобы повязка и область послеоперационной раны оставались сухими.
Диагностика
Для постановки правильного диагноза требуется:
- Специалист уточняет жалобы, собирает полный анамнез и проводит урологический осмотр. После этого выдается направление на дополнительное обследование.
- Спермограмма. На начальных стадиях заболевания в результатах могут быть минимальные отклонения от нормы. Но впоследствии выявляются такие изменения, как отсутствие спермы, снижение активных сперматозоидов или мертвые сперматозоиды. Исследование проводится минимум 2 раза с интервалом в 4-12 недель.
- УЗИ и УЗДГ яичек, мошонки и сосудов малого таза. Исследование проводится в положении стоя и лежа. Признано наиболее информативным способом определить патологические изменения в органе. Проводится в сочетании с доплеровской приставкой.
- Урография – проводится для выявления сопутствующих заболеваний.
Сколько стоят анализы, исследования, и консультация вы можете узнать на нашем сервисе. Зайдите в соответствующий раздел и ознакомьтесь с представленными ценами.
Симптомы варикоцеле
Чаще всего заболевание выявляется при диспансерном осмотре подростков и не сопровождается неприятными ощущениями. В более тяжелых случаях наблюдаются такие симптомы:
- ноющая боль с одной стороны мошонки, усиливающаяся во время нагрузки, полового контакта или перегревания;
- боль уменьшается в положении лежа;
- в редких случаях болезнь может вызвать атрофию тканей яичка и бесплодие.
При осмотре уролог проводит исследование вен в положении пациента стоя и лежа. Используется проба Вальсальвы, во время которой исследуемый натуживается и задерживает дыхание на вдохе. При далеко зашедшей патологии пораженные вены представляют собой клубок извитых тяжей вокруг мошонки. Может определяться уменьшение яичка в размерах.
Варикоцеле причины
Варикоцеле не вызывает болей, и лишь изредка может проявляться ноющими или тянущими ощущениями в яичке. В этом и заключается коварство этого заболевания, потому что убедить пациента, у которого ничего не болит, лечь под нож бывает непросто (хотя сегодня это, конечно, скорее не нож, а микрохирургический инструмент). А оперироваться необходимо, потому что из-за варикозного расширения вен семенного канатика возникает застой крови в яичке, страдает его кровоснабжение и повышается локальная температура. Все эти факторы, действуя исподволь и незаметно, приводят к нарушению процесса образования и созревания сперматозоидов, а в далеко зашедших случаях — к уменьшению размеров и атрофии яичка. Чем раньше провести лечение варикоцеле, тем больше шансов предотвратить негативные последствия для организма мужчины.
У пациентов с варикоцеле нередко обнаруживаются патологические изменения в спермограмме. Наиболее часто встречается олигозооспермия (уменьшение концентрации сперматозоидов менее 15 млн в мл), астенозооспермия (снижение концентрации прогрессивно подвижных сперматозоидов до 32% и менее), тератозооспермия (большое количество патологических форм сперматозоидов, превышающее 96%). Для варикоцеле характерно повреждение и фрагментация ДНК сперматозоидов.
Несколькими исследованиями последних лет подтверждена взаимосвязь между варикоцеле и снижением уровня тестостерона, эректильной дисфункцией. Так, в 2011 г. группа индийских ученых во главе с Сатиа Срини (Sathya Srini V.) опубликовала результаты лечения 200 пациентов с гипогонадизмом и эректильной дисфункцией в сочетании с варикоцеле. Часть этих пациентов получала гормоно-заместительную терапию, другая часть подверглась хирургическому лечению варикоцеле. У 78 % пациентов, подвергшихся операции по устранению варикоцеле, достигнута нормализация уровня тестостерона с улучшением эректильной функции. Схожие результаты были продемонстрированы польским урологом Д. Падуч. В его исследовании бесплодных мужчин с варикоцеле и гипогонадизмом, у 76% после хирургического лечения варикоцеле достигнута нормализация тестостерона и улучшение половой функции.
Что такое эмболизация варикоцеле
Эмболизация варикоцеле – это эндоваскулярная операция, малоинвазивное вмешательство, которое выполняется через сосуды. Провести такую процедуру могут только специализированные сосудистые хирурги. В отличие от хирургических способов лечения варикоцеле, эмболизация выполняется под местной анестезией.
Эмболизация варикоцеле без учета стоимости эмболизируещего материала — 65 000 — 120 000 руб.
Эмболизация варикоцеле югулярным доступом без учета стоимости эмболизируещего материала — 75 000 — 135 000 руб.
30-40 минут
(продолжительность процедуры)
1-2 дня в стационаре
Показания
- варикоцеле любой степени тяжести
- нарушение фертильности (нарушение сперматогенеза)
- субъективные жалобы на боли (дискомфорт) в области яичка
- уменьшение размеров яичка
Противопоказания
- воспалительные или инфекционные заболевания – острые или хронические в период обострения
- индивидуальные анатомические особенности
- непереносимость рентгенконтрастных препаратов
- коагулопатия
- выраженное снижение азотовыделительной функции почек (уровень креатинина выше 300 мкмоль/л)
Осложнения и профилактика варикоцеле
При этом заболевании венозная кровь застаивается в яичке, что приводит к нарушению обмена веществ в тканях. Нарушается функция органа – образование здоровых сперматозоидов. При длительном течении болезни возможна атрофия яичка. Это необратимое осложнение.
При повреждении клеток тестикул организм реагирует образованием антиспермальных антител. Они влияют не только на пораженный орган, но и на здоровое яичко, повреждая образующиеся в нем сперматозоиды. Поэтому последствия варикоцеле включают тяжелую форму мужского бесплодия.
Первичная профилактика болезни не разработана, так как причины, приводящие к слабости венозных стенок, неизвестны. Поэтому предупреждение проблемы сводится к ограничению действия провоцирующих факторов – поднятия тяжестей, чрезмерной половой активности, а также к регулярному диспансерному наблюдению у уролога.
Принципы эффективного лечения варикоцеле
Основная суть метода лечения является в сдерживании патологических изменений вен, подвергшихся варикозному расширению. Терапия включает в себя применение назначенных врачом препаратов и следование диетическому рациону питания. В некоторых случаях показано удаление проблемных вен, при этом обилие передовых методик позволяет провести операцию быстро и безболезненно. На сегодняшний момент применяются четыре ключевых методов лечения:
- — лапароскопия – её нельзя назвать хирургической операцией в классическом понимании. Применяется преимущественно в тех случаях, когда больной страдает ожирением. Под общим наркозом производятся проколы в области живота, после чего через них вводятся лапароскопические порты. Затем яичниковая вена пережимается кольцами, после чего удаляется. Процедура предполагает предварительное очищение кишечника (накануне операции) и достаточно длительное пребывание в стационаре (до 1 месяца);
- — эмболизация предполагает внесение изменений в кровоток: через катетер в больную вену вставляется спираль, которая препятствует дальнейшему использованию этой вены в системе кровообращения. Проводимая под местной анестезией, операция подобного типа наиболее эффективна, не оставляет следов и не требует длительной реабилитации;
- — перевязка вен: данный метод, как и эмболизация, исключает повреждённые вены из кровотока, за счёт перевязывания нужной области с последующей откачкой из неё крови, при этом участок со временем преобразовывается в соединительную ткань, а кровь начинает циркулировать в обход, по здоровым сосудам. Выписка чаще всего производится в день операции, однако главным минусом данного метода является высокие шансы рецидива;
- — реваскуляция использует иной способ: надчревная вена заменяет собой больную, при этом процесс кровообращения стабилизируется в тот же момент. Однако в этом случае процесс реабилитации более длителен (до 15 дней), после чего, в течение шести месяцев потребуется находиться под наблюдением врача.
В процессе реабилитации применяется спектр лекарственных препаратов местного и внутреннего применения: мази и гели (Троксевазин, Лиотон, Трентал, Венитан), противовоспалительные и обезболивающие таблетки (Кетонал, Кеторол, Найз, Преднизолон). Рекомендации и указания, данные врачом, обязательны к выполнению – в противном случае резко возрастает вероятность рецидива заболевания.
Только квалифицированный специалист способен определить методику лечения, которая поможет не только избавиться от заболевания, но и исправить проблемы с потенцией. Медикаментозным лечением возможно ограничиться только на начальной и 1 стадии болезни. На 2 стадии применяется комплексный подход, который может подразумевать оперативное лечение. На 3 стадии операция неизбежна, проводится в срочном порядке и заключается в ампутации поражённого яичка.
Ограничения и профилактика
Варикоцеле — патология, которая имеет высокую склонность к повторению. Поэтому мужчинам необходимо придерживаться определенных мер профилактики и ограничений. Рекомендуем следующие меры:
- Ношение удобного не стягивающего нижнего белья из натуральных тканей. В данном случае не пережимается кровоток в области мошонки.
- Здоровый образ жизни, отказ от чрезмерного употребления спиртных напитков и курения. Занятие физическими упражнениями: зарядка, пешие прогулки на свежем воздухе.
- Избегать переохлаждения.
- Правильное питание с отказом от жирной и острой пищи, солений и маринадов.
- Регулярное занятие сексом стимулирует кровообращение.
- Употребление витаминов для помощи иммунной системе, особенно в осенний и весенний периоды.
Стоит обратить особое внимание на наличие наследственного фактора. В данном случае необходимо регулярно проходить исследование на наличие начального варикоцеле
Соблюдая данные рекомендации, вы сможете свести к минимуму риск повторного заболевания и обойтись без хирургической операции.
Стоимость услуг
| Описание | Цена, руб. |
|---|---|
| Варикоцеле стандарт | 28500 рублей |
| Взятие мазков из уретры | 500 рублей |
| Забор материала на бактериологическое исследование | 500 рублей |
| Забор материала на флору | 500 рублей |
Все услуги
Запишитесь на прием по телефону+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Эффективное лечение
Если заболевание выявлено на начальном этапе, то специалист подбирает лечение, направленное на устранение застоя в малом тазу. Для этого достаточно избавиться от запоров, снять физическое напряжение и носить удобное нижнее белье.
Без операции невозможно обойтись в случае:
- Постоянной боли в области яичек.
- Бесплодия.
- Эстетического дефекта мошонки.
- Остановки роста яичек (актуально для подростков).
Хирургия:
- Операция Мармара – наиболее часто используемая техника, поскольку практически не имеет осложнений и не требует вскрытия брюшной полости. Разрез делается под паховым кольцом. Во время операции специалисты используют увеличивающие линзы-лупы, которые надеваются на глаза, также обязателен контроль допплер датчиком.
- Лапороскопическое клипирование яичковой вены. Технология малоинвазивна, поэтому пациент восстанавливается в рекордные сроки и осложнений не возникает.
- Операция Иваниссевича. Главный недостаток техники заключается в высоком риске осложнений и частых рецидивах верикоцеле. Во время вмешательства удаляется яичковая вена. Для повышения эффективности операции используется микрохирургическая техника и оптическое оборудование.
Для быстрого восстановления после операции и профилактики рецидивов заболевания, следует придерживаться рекомендаций врача андролога.
Урология
- Урология в России
- Лечение аденомы простаты
- Лечение мочекаменной болезни
- Лечение мужского бесплодия
- Лечение рака простаты
- Урологическое обследование
- Лечение рака почки
- Рак мочевого пузыря
- Детская урология
- Лечение варикоцеле
- Киста почки
- Лечение недержания мочи
- Полип мочевого пузыря
- Женская урология
- Рак полового члена
- Лечение цистита
- Гидронефроз
- Баланопостит
- Эректильная дисфункция
- Гиперактивный мочевой пузырь
- Удаление камней из почек
- Болезнь Пейрони
- Поликистоз почек
- Гидроцеле
- Биопсия простаты
- Крипторхизм
- Брахитерапия
- Аденома надпочечника
- Робот Да Винчи
- Лечение почечной недостаточности
- Стентирование мочеточника
- Цистоскопия
- Химиотерапия мочевого пузыря
- Трансуретральная резекция простаты
- Дистанционная литотрипсия
- Экстрофия мочевого пузыря
- Опухоль яичка
- Гипоспадия
- Генитальный герпес
- Простатит
- Пузырно-мочеточниковый рефлюкс
- Рак мочеточника
- Уретрит
- Лечение мужского бесплодия
- Пиелонефрит
- Импотенция
- Фимоз
- Фьюжн-биопсия простаты
- Лечение с применением лазера
- Гемодиализ почек
- Простатэктомия
- Ударно-волновая терапия в урологии






Эффективный метод лечения варикоцеле может значительно помочь людям с этим заболеванием избавиться от неприятных симптомов и улучшить их качество жизни. Важно обратиться к специалисту для получения подробной консультации и назначения соответствующего лечения.