График вакцинации
Прививка АКДС включена в Национальный календарь профилактических прививок. Курс вакцинации состоит из трех прививок:
- в 3 месяца,
- в 4,5 месяца,
- в 6 месяцев.
Затем в 18 месяцев проводят ревакцинацию. Если же график был нарушен, врач выжидает 12–13 месяцев после последней прививки АКДС. В случае, если АКДС-вакцина не вводилась вовсе, имеет значение возраст ребенка:
- если ребенок младше 3 лет 11 месяцев 29 дней, вводят АКДС;
- если старше, но не достиг 6 лет — коклюшный компонент исключают и вводят АДС-анатоксин;
- для детей старше 6 лет используют АДС-М-анатоксин, в котором уменьшено содержание дифтерийного анатоксина.
Важно! Согласно графику вакцинации, дети в 6-7 и 14 лет должны пройти вторую и третью ревакцинации против дифтерии и столбняка с помощью препаратов анатоксинов с пониженным содержанием дифтерийного компонента (АДС-М). В дальнейшем ревакцинация против этих болезней проводится для всех взрослых 1 раз в 10 лет
Ревакцинация детей старшего возраста и взрослых от коклюша в России не проводится, хотя за рубежом широко практикуется вакцинация бесклеточными коклюшными вакцинами детей и подростков, а также беременныхженщин, начиная с 26 недели беременности, что позволяет защитить от болезни младенцев младше 3 месяцев (для вакцинации детей старшего возраста и взрослых используют специальные препараты с пониженным содержанием дифтерийного анатоксина).
Куда ставят прививку
Вакцинация проводится 4 раза, согласно общепринятой схеме, детям в возрасте 3-6 месяцев с интервалом в 30 дней. Данный срок может быть увеличен. Ревакцинация осуществляется через год. Так, к примеру, при введении препарата в 11 месяцев ревакцинацию делают в 23 месяца.

В ягодичной области присутствует большое количество жировой ткани, что препятствует быстрому всасыванию вакцины, в результате чего правильного формирования иммунитета может не произойти.
Представители Всемирной организации здравоохранения рекомендуют выбирать место для инъекции у маленьких пациентов в области бедра, что позволит избежать множества серьезных осложнений.
Советы и рекомендации
Несмотря на пугающий список возможных побочных реакций и осложнений от вакцин, надо помнить главное – тяжелые последствия встречаются крайне редко и с ними умеют бороться, а местные и общие реакции не столь часты, слабо выражены и не опасны для здоровья.
Тем не менее, в течение нескольких дней или недель после прививки (сколько именно, зависит от конкретной вакцины), следует внимательно следить за самочувствием ребенка:
Высокая температура в течение 3-х и более дней, одышка, судороги, частая рвота, сильная головная боль и другие заметные и постоянные отклонения от нормального самочувствия – повод вызвать врача.
Введение вакцины – это всегда дополнительная нагрузка на организм, иногда весьма значительная, поэтому в первые дни после вакцинации стоит больше отдыхать и избегать заметных физических и эмоциональных нагрузок.
При повышении температуры выше 38° используют жаропонижающие препараты в сочетании с физическими методами – холодные компрессы, обтирание влажной губкой
Особенно важно снижать температуру у детей, склонных к судорогам, с гипертензионно-гидроцефальным синдромом.
Внимательно следите за состоянием организма, если у привитого, особенно, ребенка высок риск аллергических реакций.
В течение первых 2-х недель перед прививкой и после неё лучше избегать продуктов – облигатных аллергенов: морепродукты, мёд и шоколад, яйца, клубника, малина, цитрусовые.
В первые 7-10 дней старайтесь избегать контакта с другими людьми для снижения риска простудных заболеваний. Особенно это касается людей с пониженным иммунитетом и хроническими заболеваниями.
Рекомендуется через 3 – 4 недели после прививки сделать общий анализ мочи для выявления возможных осложнений со стороны почек: это особенно важно для детей, имеющих заболевания органов мочевыделения
Анализ также позволит своевременно обнаружить отклонения и принять необходимые меры.
Другие последствия после прививки
Нередко прививки от тех или иных заболеваний отражаются не только на психологическом состоянии малыша, но и на физическом. Так, например, многие родители впадают в настоящую панику после того, как их чадо начинает неожиданно хромать сразу после укола. Данное состояние, как правило, появляется вследствие вакцины, которая ставится в мышцу бедра. Такие неприятные симптомы связаны с тем, что мышечная масса у деток небольшая, из-за чего лекарственный препарат рассасывается очень медленно. Это, в свою очередь, становится причиной того, что ребенок хромает и у него возникают болезненные ощущения во время ходьбы.
В такой ситуации родители должны сделать все, чтобы облегчить состояние малыша. Для этого кроху надо уложить на удобную поверхность и начать делать массаж на болезненных местах. Все массажные движения должны быть медленными и спокойными. Также при хромоте у ребенка врачи рекомендуют прогреть место инъекции. В большинстве случаев хромота проходит максимум через 7 дней.
После прививки у малыша могут появиться сопли и развиться несильный кашель. В этом нет ничего страшного. Родители могут помочь своему чаду справиться с кашлем. Для этого ему надо дать специальные медикаментозные препараты. Мамам и папам нужно быть очень осторожными, так как на фоне сниженного иммунитета кроха может быстро заболеть.
Как облегчить состояние малыша
Как правило, еще в день вакцинации специалисты дают родителям рекомендации, как ухаживать за ребенком, если у него заболит ножка после введения АКДС. Данные советы нужно запомнить и соблюдать рекомендации при развитии побочных эффектов.
Медикаментозные средства
При повышении температуры тела более 38 градусов Цельсия и усилении выраженности покраснения уплотнения врачи рекомендуют мазать пораженный участок гелем Троксевазин.
Хорошо помогают примочки с новокаиновым раствором, благодаря чему удается снять красноту кожного покрова и снизить болевые ощущения.
При отсутствии положительного результата через час после проведенных мероприятий нужно дать Нимесулид, предварительно изучив инструкцию по применению.
Если состояние не улучшается, а шишка не проходит, то назначается мазь Эскузан, действие которой направлено на улучшение кровообращение и рассасывание уплотнения.
Еще одним не менее эффективным средством считается мазь Спасатель противовоспалительной группы. Прежде чем ее использовать, нужно убедиться, что у малыша нет аллергии на растительный состав препарата. Обрабатывать рекомендуется не само место, где наблюдается отек, а область вокруг него.
При появлении сильного зуда лечение осуществляется следующим образом:
- Фенистил в виде капель – грудничкам;
- Зиртек – два раза в сутки детям в возрасте более года;
- Кларитин – по одной чайной ложке раз в день малышам в 2-х летнем возрасте.
Данные препараты способствую уменьшению уплотнения в размерах.
Для улучшения кровообращения также можно применять гель Троксерутин или Гепариновую мазь.
Эскузаном или Троксевазином просто смазывают поверхность кожи легкими движениями. Втирать средство не нужно.
Для облегчения состояния не менее действенным является гель Фенистил.
Любой медикаментозный препарат необходимо использовать строго по инструкции и после консультации со специалистом.
При развитии гнойного процесса нельзя заниматься самолечением. Нужно сразу обращаться за помощью к лечащему врачу.
Народная медицина
Большинство родителей не являются сторонниками лечения маленьких детей аптечными средствами.
При формировании шишки на ножке после вакцинации АКДС можно воспользоваться рядом примеров нетрадиционных методов терапии:
- Творожный компресс. Предварительно творог разогревают на пару. Далее его заворачивают в хлопковую ткань, накладывают на больное место и укрывают сверху полотенцем.
- Лист капусты. Необходимо в нескольких местах сделать проколы иглой, чтобы появился сок. Приложить лист к уплотнению и накрыть пергаментом. Такая процедура делается перед сном.
- Содовый раствор. Для компресса нужно растворить половину столовой ложки соды в стакане кипятка. Ватным тампоном нужно протирать пораженный участок.
- Лепешка. Для ее приготовления необходимо взять разогретый мед, оливковое масло и желток куриного яйца. Добавить к смеси муку пока не получится густая однородная консистенция. Тесто завернуть в хлопок и накрыть им шишку. Сверху накрыть компресс пергаментом. По этому же принципу готовится теплая лепешка из белой глины.
Какие бывают осложнения на прививку АКДС
О том, какие могут быть последствия вакцинации, стремится узнать каждый родитель. Возможные осложнения разделяют на общие и местные. Чаще всего развивается аллергический ответ. Он сопровождается увеличением температурных показателей. В норме неприятная симптоматика исчезает через 1-2 дня.
Местные реакции организма
К местным проявлениям относят симптомы, затрагивающие место введения инъекции. Оно может болеть, покрываться сыпью или чесаться. В некоторых случаях возникает отечность. Реакция на прививку АКДС способна спровоцировать уплотнения на коже. Диаметр новообразования составляет 10-15 см. Оно возвышается над кожной поверхностью, легко прощупывается. Такие симптомы могут сопровождаться лихорадкой. Через 3 дня после введения инъекции дискомфорт, уплотнение должны исчезнуть. Если этого не происходит, требуется обратиться к врачу.
Общие реакции организма ребенка на АКДС
Очень часто после прививки АКДС у ребенка ухудшается самочувствие. Это обусловлено активизацией защитных сил организма. Общие реакции на прививку АКДС разделяют на группы, в зависимости от причины их появления. К ним относят:
- аллергический ответ организма;
- токсическое отравление;
- неправильное введение инъекции;
- присоединение инфекции;
- поражение органов нервной системы.
После посещения процедурного кабинета медики советуют немного посидеть в медицинском учреждении. Это необходимо для осуществления контроля над состоянием ребенка. В случае возникновения опасных осложнений, будут приняты своевременные меры. Тяжелые патологии дают о себе знать сразу. Незначительные осложнения склонны к постепенному проявлению. К общим реакциям на АКДС относят:
- Если техника введения раствора нарушается, у малыша болит нога. Может наблюдаться хромота во время передвижения.
- К самым распространенным симптомам, возникшим после прививки АКДС, относят повышение температуры тела. Ребенок становится вялым и капризным. Возможно снижение аппетита и появление рвоты. Критичной считается температура выше 38,5 °C.
- Опасным проявлением аллергической реакции в более тяжелых случаях является отек Квинке. Он развивается в течение 20 минут после осуществления укола.
- Если область введения инъекции недостаточно продезинфицирована, в неё может попасть инфекция. Это приводит к развитию местного гнойного воспаления.
- Нервная система особенно остро реагирует на поступление в организм чужеродных клеток. У малыша появляются судороги, меняется настроение. Эти признаки обусловлены незначительной отечностью мозга.
Что делать, если у малыша болит живот и жидкий стул после иммунизации?
Иногда помимо местных реакций у малыша возникают боль в животе и жидкий стул. Расстройство кишечника может быть однократным. Но в отдельных случаях развивается сильный понос, который не проходит в течение дня.
Для устранения проблем с ЖКТ разрешается использовать следующие группы препаратов:
- адсорбенты. К ним относятся активированный уголь, Энтеросгель, Смекта. Их действие основано на захвате патогенов и выведении их из организма;
- пробиотики. Это Бифидумбактерин, Линекс. Они нормализуют микрофлору. В результате восстанавливается работа кишечника;
- регидратационные средства. Представлены Гидролитом и Регидроном. Восстанавливают водно-солевой баланс, который нарушается при поносе;
- снижающие перистальтику кишечника. Это Лоперамид и Имодиум. Они уменьшают скорость продвижения кала.
Если диарея не прекратилась спустя пару суток после вакцинации, то следует обратиться к доктору.
Когда болезненность считается нормальным явлением
Чтобы определить, насколько серьезными могут быть симптомы, когда ощущается боль в ноге, нужно обращать внимание на состояние малыша. Общая симптоматика включает:
Общая симптоматика включает:
- повышение температуры;
- отсутствие аппетита;
- капризность и апатию;
- приступы кашля;
- болевые ощущения в области постановки прививки.
Большинство специалистов придерживаются мнения, что если ребенок не может встать на ногу, то его в любом случае нужно показать педиатру.
Однако, описанные выше реакции не представляют угрозы для здоровья, если при этом:
- шишка не превышает размеров более восьми сантиметров;
- температура остается в пределах 38 градусов Цельсия.
При нормальном течении поствакционного процесса подобные последствия проходят самостоятельно. В этот период ребенку нужно просто уделить больше внимания
Не нужно делать примочки в месте прививки, а также важно оградить его от расчесывания
Чтобы малыш не касался шишки, в качестве варианта ногу можно забинтовать, что поможет предотвратить повреждение ранки
Важно также соблюдать питьевой режим и приемы пищи

Если малыш нездоров или имеет аллергию?
У ребенка, который сам аллергик или у него есть наследственная аллергическая предрасположенность к аллергии среди родителей или родственников, будут особенности в течении вакцинного процесса, о них необходимо знать заранее.
Вакцинация затрагивает весь иммунитет в целом, в том числе запускает активацию и аллергического иммуноглобулина Е, который может дать реакции. Именно поэтому у таких детей возможны очень сильные местные реакции: отечность, краснота и припухлость будут сильнее и ярче. При получении малышом первой дозы антигена в вакцине организм только знакомится с нею и ее компонентами. Но со второй дозы вакцины организм на ее введение уже может реагировать выделением некоторых доз иммуноглобулина Е, причем во все возрастающей концентрации – именно этот иммуноглобулин и отвечает за усиленные реакции.
Чтобы предотвратить реакции или снизить их вероятность и активность, необходимо строго соблюдать принципы вакцинации — только вне обострения, а перед самой прививкой и после нее необходим прием антигистаминных средств.
Однако, сразу хочется сделать замечание для родителей – антигистаминные препараты не предотвращают температурной реакции на введение вакцины, а именно этого и боятся многие родители.
Поэтому, под прикрытием антигистаминов нет смысла прививать всех детей подряд – это не оправдано. Кроме того, на время вакцинации нужно быть очень аккуратными с прикормами – зачастую именно они и их нерациональное ведение провоцирует у ребенка аллергические реакции.
Важно примерно за неделю до планируемой вакцинации АКДС ничего нового ребенку не давать, в гости и на природу не ездить, не менять косметику и средства гигиены, не переезжать, словом – не создавать в организме ребенка стрессовых ситуаций, которые подрывают работу иммунной системы. Детишкам постраше не стоит в период вакцинации давать шоколад, цитрусы и прочие пищевые вредности — поощрения за терпение
Если ребенок имеет хронические патологии со стороны печени, почек или сердца, вакцинация АКДС поводится ему только после разрешения наблюдающего его специалиста, он же и решает – будет это полная вакцина с коклюшем или без него, он же готовит ребенка к прививке и дает направления на все анализы.
Вакцинацию проводят только в период стойкой ремиссии и только при спокойных анализах. В случае возникновения малейших сомнений со стороны родителей или специалиста – вакцинацию стоит отложить.
Обязательна ли АКДС
На государственном уровне вакцинация АКДС рекомендована как обязательная. Она проводится детям в каждой развитой стране мира
Уже это свидетельствует о важности вакцинации, но известный педиатр Комаровский приводит и другие аргументы
Коклюш и дифтерия у непривитого человека всегда протекают крайне тяжело. Столбняк в 95% случаев влечет за собой смертельный исход. Вакцинация АКДС формирует иммунитет от заболеваний и помогает организму их избежать.
Поэтому даже незначительная вероятность возникновения температуры или боли в ноге у ребенка после АКДС не должны смущать благоразумных родителей в вопросе о том, делать прививку или нет.
Здоровья вам и вашим деткам.
Все, что вы раньше не знали о прививке АКДС, вам расскажет вс воем видео доктор Комаровский:
Какие могут быть реакции и осложнения после вакцинации детей:
Посмотрите еще одно видео с рекомендациями доктора Комаровского относительно действий родителей после вакцинации ребенка:
Какие вакцины могут вызвать гипертермию
Многолетние наблюдения за популярными вакцинами позволили оценить последствия прививок, в том числе степень и длительность повышения температуры. В этом разделе статьи мы ответим на вопросы, которые чаще всего задают на эту тему в поисковых системах.
АКДС
Это «тяжелая» комбинированная вакцина, и гипертермию в ней вызывают бактерии коклюша. Вероятность заметного повышения температуры очень высокая – до 90%, норма – около 38.5 градусов. Но и спадает температура довольно быстро – на 2-3 день. Значительно меньше риск гипертермии при использовании аналога – французской вакцины Пентаксим: в неё используется принципиально иная вакцина против коклюша, которая дает меньшие осложнения и не столь значительное повышение температуры.
БЦЖ
Ставится вскоре после рождения и не приводит к заметному повышению температуры – обычно в пределах 37.5 градусов. Как и для большинства других вакцин, приходит в норму на третий день.
Гепатит В
Также, как и БЦЖ, прививка против гепатита ставится новорожденным, и реакция примерно такая же, с небольшим повышением температуры.
Корь краснуха паротит
Живые вакцины против этих болезней обычно не вызывает сколь-либо серьезных осложнений, температура, если и повышается, то совсем немного.
Манту
Манту – это не прививка, а диагностический тест на туберкулез, но многие все равно интересуются, может ли повыситься температура после манту. О общем случае такого быть не должно, поэтому при признаках гипертермии надо обратиться к врачу.
Пневмококк
Это сравнительно новая вакцина, поэтому надежной статистики по её последствиям еще не накопили. На данный момент считается, что температура после пневмококковой прививки не должна превышать 38 градусов и держаться дольше двух дней. Хотя случаи гипертермии также наблюдались.
Грипп
Гипертермия после прививки от гриппа – нормальная реакция, так как вакцины содержат живые микроорганизмы, и их появление в теле человека вызывает те же симптомы, что и при самой болезни. Как и после большинства других прививок, температура должна нормализоваться на 3-й день.
Превенар
Симптоматика после ввода вакцины Превенар такая же, как для любых других пневмококковых вакцин, то есть температура сравнительно редко бывает высокой и спадает на третий день.
Инфанрикс гекса
Это аналог отечественной АКДС, только включает вакцины от большего числа болезней. И как и при АКДС, часто наблюдается высокая температура из входящей в состав вакцины компоненты против коклюша. Гипертермия обычно длится три дня.
Менактра
Данная прививка против менингококка переносится довольно легко, её можно считать мало реактивной. Случаи гипертермии редки, хотя, конечно, бывают; температура приходит в норму на 3-й день.
Когда вводится вакцина АКДС?
Полная вакцинация АКДС состоит из четырёх прививок:
- Первая выполняется ребёнку в 2 — 3 месяца;
- Вторая — в 4 — 5 месячном возрасте;
- Третья — в 6 месяцев;
- Четвёртая — в 18 месяцев.
После введения вакцина остаётся в мышце длительное время, стимулируя иммунитет малыша к образованию антител. В дальнейшем проводится ревакцинация, то есть делаются прививки, поддерживающие активный иммунитет к дифтерии, столбняку и коклюшу на протяжении жизни.
Ревакцинация проводится вакциной от дифтерии и столбняка (она называется АДС).
- Первая ревакцинация проводится в 6 — 7 лет;
- Вторая — в 14 лет, затем прививка делается каждые 10 лет: в 24, 34 года и так далее, до 74 лет.
Если календарь прививок, по каким-либо причинам нарушен, возобновить вакцинацию необходимо с той прививки АКДС, на которой произошёл «сбой». Самое главное — побыстрее вернуться в оптимальный график вакцинации.
Если во взрослом возрасте «шанс» заболеть коклюшем или дифтерией заметно снижается, то риск «заполучить» столбняк остаётся высоким. Особенно при работе на даче, в лесу, при поездках в заморские страны. Именно обезопасить вас от смертельной «столбнячной опасности» и призвана ревакцинация, так что игнорировать её — далеко не самая лучшая идея!
Справедливости ради, надо сказать, что вакцина АКДС — довольно «тяжёлая» для организма, так как содержит сразу три компонента. Не все дети её хорошо переносят из-за «коклюшного компонента». Чувствительных к АКДС и ослабленных деток вакцинируют АДС.
Что ждет ребенка в прививочном кабинете?
Прививочный кабинет должен быть оборудован по всем требованиям. Стерильность, правильное хранение препаратов, утилизация расходных материалов должны обеспечивать максимальную безопасность для посетителей.
Перед прививкой ребенка обязательно должен осмотреть врач общей практики или педиатр. Предварительный прием нужен для того, чтобы убедиться в отсутствии противопоказаний. Разрешая ставить прививку, врач берет на себя ответственность за здоровье пациента во время и после вакцинации.
Осмотр начинается с расспроса родителей о болезнях, которые перенес ребенок в течение жизни. Затем специалист определяет рост и вес пациента, измеряет температуру тела и записывает все данные в медицинскую карту. При подозрениях на инфекции или другие заболевания врач назначает ряд дополнительных анализов.
Если ребенок здоров и готов к вакцинации, родители получают соответствующее направление и идут с ним в прививочный кабинет. Там медсестра достает из холодильника препарат, сверяет его название с назначением врача, проверяет срок годности вакцины. На этом этапе у родителей есть полное право проконтролировать действия медперсонала: попросить посмотреть этикетку вакцины, уточнить серию и номер, сроки годности, оценить целостность ампулы.
Вакцинацию проводят в соответствии с инструкцией к препарату: внутримышечно в дельтовидную мышцу (бедро), внутрикожно или подкожно в плечо или под лопатку, перорально (в виде капель в рот). Медсестра должна работать в одноразовых перчатках одноразовыми шприцами и иглами.
Если по каким-то причинам вакцинация временно противопоказана, врач индивидуально корректирует график прививок: объясняет, в какие сроки предположительно можно будет их сделать.
У каждой вакцины есть свои противопоказания — абсолютные и относительные, постоянные и временные. О ситуациях, в которых следует отказаться от прививки, расскажет врач на приеме. При желании с ними можно ознакомиться самостоятельно на сайте Роспотребнадзора.
Родителям важно вовремя обратить внимание на основные состояния ребенка, при которых вакцинация принесет не пользу, а вред:
- острые инфекционные болезни и воспалительные процессы;
- сильная негативная реакция на предыдущую прививку в виде температуры выше 40°С и покраснения свыше 8 см в диаметре;
- аллергия на любой из компонентов вакцины: непереносимость яичных белков исключает введение прививки против гриппа, а реакция на дрожжи — против гепатита В;
- иммунодефицит любого происхождения;
- недоношенность (вес новорожденного до 2 кг) — причина отказа от прививания младенца в роддоме и сдвига сроков вакцинации;
- тяжелые заболевания нервной системы — при прогрессирующих патологиях абсолютно противопоказана вакцина АКДС, в отношении остальных прививок врач принимает решение индивидуально.
Нужно ли сбивать температуру после вакцинации (ревакцинации)?
У здоровых и крепких детей период после прививки АКДС может проходить бессимптомно. У чувствительных малышей нередко повышается температура. Это является нормальной реакцией организма на введенный препарат. Родители интересуются, стоит ли сбивать температуру. Все зависит от ее уровня.
Гипертермия по выраженности бывает трех видов:
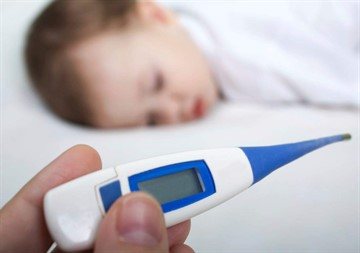
- слабая (термометр показывает от 37,2 до 37,5);
- умеренная (значения варьируются в пределах от 37,5 до 38);
- тяжелая (на градуснике выше 38).
Если температура не поднимается более 38 градусов и ребенок чувствует себя относительно нормально, то сбивать ее нет необходимости. При тяжелой гипертермии повышается риск развития судорожных припадков у малыша.
Для профилактики таких состояний, следует давать жаропонижающие препараты.
Высокая температура обычно сопровождается такой симптоматикой:
- рвотой;
- отсутствием аппетита;
- головной болью;
- ознобом;
- капризностью.
Средства для нормализации температурных показателей выпускаются в виде таблеток, капсул, порошка, свечей, сиропа. Для лечения малышей обычно используют последние две формы. Многие препараты обладают выраженными побочными действиями и разрешены детям с определенного возраста.

Свечи Эффералган
Из жаропонижающих, грудничкам разрешены к применению:
- Парацетамол
- Эффералган:
- Нурофен;
- Панадол;
- Цефекон Д;
- Тайленол.
В каких случаях вызывают неотложку
После прививки от дифтерии, коклюша и столбняка могут появляться серьезные осложнения. Но не во всех случаях родители способны отличить стандартные побочные эффекты от тяжелых осложнений. Неотложка вызывается при наличии следующих признаков:
- отек Квинке;
- падение кровяного давления;
- критичное повышение температуры тела (от 40 °C);
- отек в месте укола, диаметр которого превышает 10 см;
- плач продолжительностью более 3 часов.
Если возникают сомнения относительно того или иного симптома, рекомендуется обратиться к педиатру. Бдительность в данном случае лишней не бывает. Эффективность лечения осложнений напрямую зависит от своевременности их обнаружения.
Вакцинация и ревакцинация
Вакцины против столбняка и дифтерии способны укрепить иммунитет на 10 лет после завершения первичного курса. После того как прошло 10 лет, нужно делать ревакцинацию. Вакцины против коклюша формируют иммунитет на 5-7 лет. Все вакцины против коклюша, дифтерии и столбняка вводятся внутримышечно.
Нужно быть очень внимательным к ребенку, чтобы не пропустить тот момент, когда ему потребуется врачебная помощь. Эта прививка делается малышу четыре раза: первый раз в три месяца, второй раз, если нет показаний, через 45 дней, третий раз также через 45 дней, а четвертая, еще ее называют ревакцинация — в полтора года, если нет никаких противопоказаний.
Что такое вакцинация АКДС
С самого рождения малыша педиатр устанавливает график вакцинации. И одной из первых вакцин, призванных защитить ребенка, является АКДС.
Вакцина АКДС — одна из самых первых прививок, которые делают детям
Аббревиатура прививки АКДС проста: буква А обозначает адсорбированный, очищенный медицинский препарат. Три остальные являются первыми буквами инфекций, от которых прививают ребенка: коклюш, дифтерия и столбняк.
Этот комбинированный препарат состоит из ослабленных или мертвых бактерий – возбудителей перечисленных заболеваний, которые заставляют организм вырабатывать антитела и, соответственно, иммунную защиту от страшных болезней. Производят и бесклеточные вакцины АКДС, более чистые, которые способствуют меньшей реакции организма на введение препарата.
Среди других вакцин, входящих в прививочный календарь, АКДС считается самой реактогенной, поскольку чаще всего вызывает ответные реакции организма. Ее переносимость осложняет одна составляющая – компонент коклюша.
Медицинская статистика, которая будет приведена далее, утверждает, что большинство детей переносят АКДС хорошо, без выраженных побочных действий препарата. Самой же частой реакцией после АКДС является боль в ноге у ребенка.
Советы Комаровского Е.О. помогут подготовиться к прививке во избежание возможных реакций организма на коклюшный элемент, а также справиться с ними в случае возникновения.