Как общаться с ребёнком, которому больно?
По статистике, 70% из заболевших ОРВИ в Казахстане – младше 14 лет. Это означает, что дети – основные услугуполучатели врачей и аптек. И поэтому дальнейшая информация касается всех, кто так или иначе контактирует с заболевшими детьми – родителей, сотрудников аптеки, врачей и медсестёр.
Но проблема в том, что даже врачей раньше не учили правильно обращаться с больным ребёнком
Главное было – оказать помощь, это и есть необходимое добро, а в каком виде оно причиняется, было не важно. Но, например, в США врачи давно поняли, что доброжелательная беседа с пациентом не только успокаивает его перед неприятными процедурами лечения, но и имеет высокий терапевтический эффект
Казахстанские врачи постепенно овладевают коммуникативными навыками, эту дисциплину уже начали преподавать в медвузах
Часто в маленьких городах и сельских поликлиниках врачи не считают нужным уделить внимание маленькому пациенту. Все вопросы задают маме, папе, бабушке – взрослому, который привёл ребёнка на приём
Ребёнка игнорируют, пока не нужно будет прослушать его дыхание холодным стетоскопом, посмотреть горло металлической лопаткой, или пощупать живот холодными руками в синих перчатках. Любая казахстанская мать сталкивалась с тем, что её ребёнка насильно держали во время инъекций и других медицинских процедур.
Любому человеку в любом возрасте необходимо внимание, тем более если он заболел и ослаблен. А детям это внимание требуется вдвойне
Поэтому врачи призывают всегда беседовать с детьми, даже если те слишком маленькие и не могут ответить. Доброжелательный настрой – огромная часть успеха в лечении любой болезни.
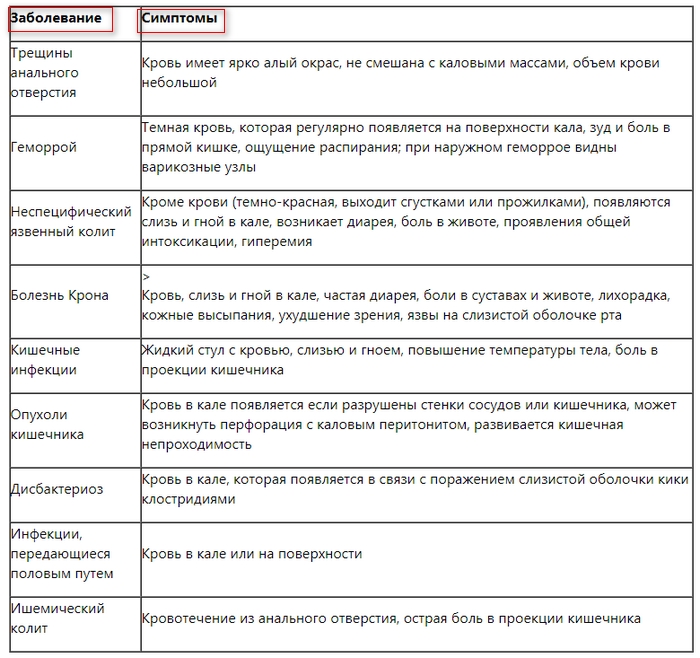
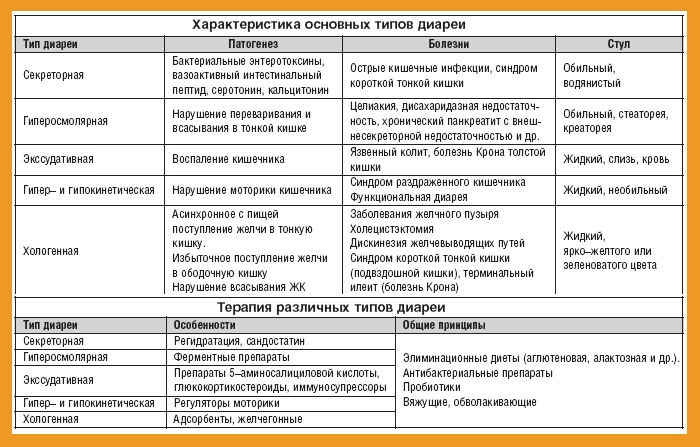
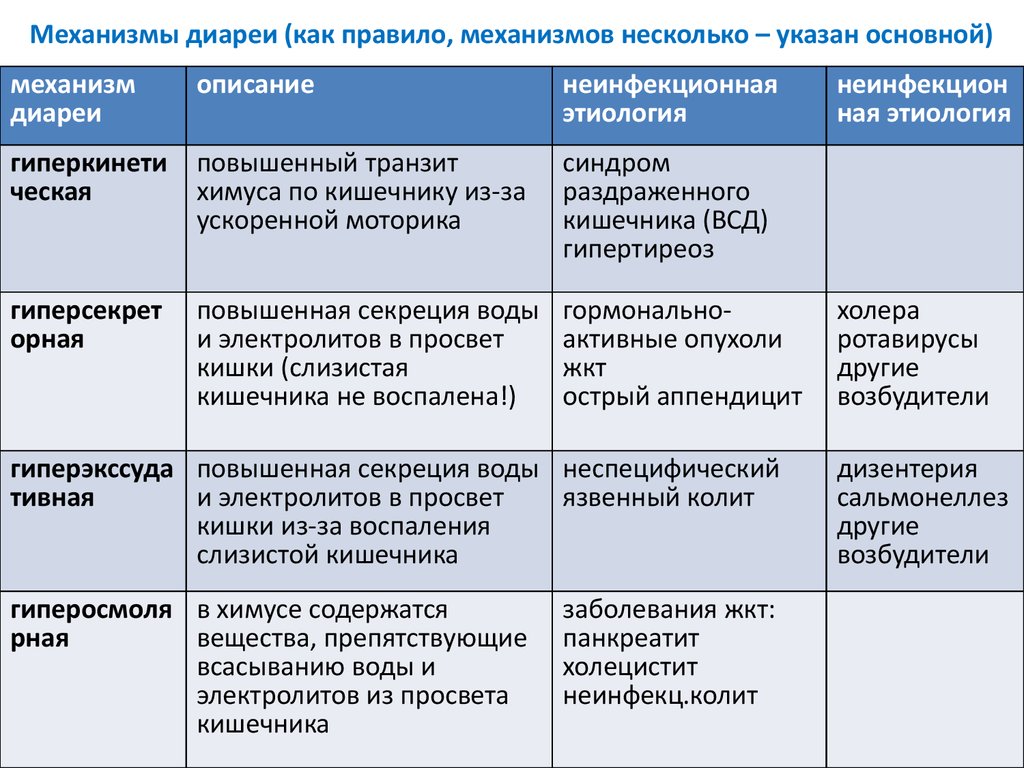
Хроническая диарея
Хронической диареей проявляются различные заболевания:
- желудка (атрофический гастрит, перенесенная резекция желудка);
- поджелудочной железы (хронический панкреатит);
- печени и желчного пузыря (обструкция желчевыносящих протоков);
- тонкого (энтериты, болезнь Крона, целиакия, лактазная недостаточность);
- толстого кишечника (неспецифический язвенный колит, болезнь Крона, неинфекционные колиты, полипоз).
Особое значение имеют опухолевые поражения органов пищеварения и желез внутренней секреции, сосудистые заболевания, в том числе ишемическое повреждение кишечника, болезни эндокринной системы (диабет, тиреотоксикоз).
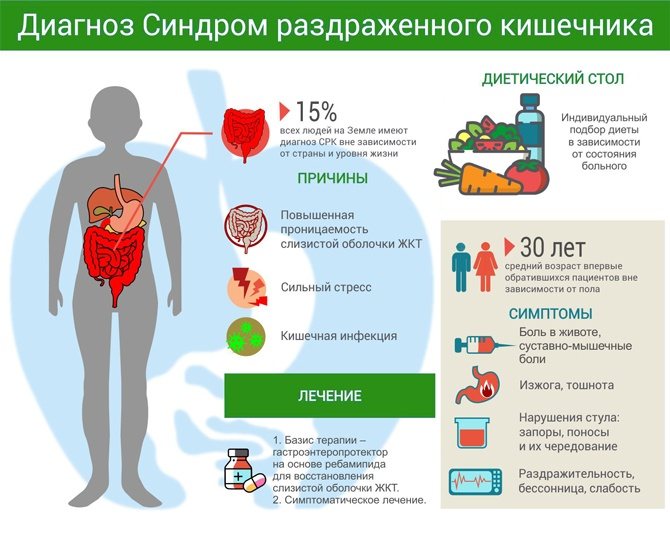
Наиболее частая причина хронического поноса — это функциональное расстройство, именуемое синдромом раздраженного кишечника. Данное состояние обычно развивается в молодом возрасте на фоне психоэмоционального стресса, депрессии. При СРК увеличивается частота дефекации, стул может быть размягченным, жидким или катышкообразным. Диарея редко возникает ночью и наиболее выражена до и после завтрака. В другое время суток пациент испытывает запор и другие характерные симптомы (боли, вздутие живота, урчание). В стуле часто содержатся слизь, но никогда не присутствует кровь, а объем стула менее 200 гр. в сутки.
Какая бывает боль?
Ноцицептивная вызвана повреждением тканей. Нейропатическая появляется при повреждении нервной системы. Третий вид не имеет названия, но эта боль возникает из-за неврологической дисфункции. Все три вида болевых ощущений люди испытывают по-разному. Боль бывает острая, пульсирующая, жгучая, стреляющая, ноющая, но в любом случае она приносит человеку лишь страдания, а в некоторых случаях приближает смерть. По словам Константина Пушкарёва, даже совсем маленькие дети могут испытывать фантомные боли. Например, если ребёнок испытал дискомфорт во время внутриутробного развития, эти ощущения могут повториться. Проблема с детской болью в том, что малыши почти до года не могут показать, где болит, а до двух лет не могут объяснить, как именно болит.
«Если совсем маленький ребёнок плачет, не исключено, что у него что-то болит. Первые действия мамы: взять его на руки, покачать, погладить, покормить и поговорить с ним ласковым, спокойным голосом. Родной запах мамы, успокаивающий голос, нежные объятия – всё это успокаивает малыша. В грудном молоке содержатся обезболивающие элементы. Надо помнить, что эмоциональное состояние мамы немедленно передаётся ребёнку. Если мама злится и переживает, ребёнок тоже будет плакать. Но потом придёт папа, возьмёт его на руки, погладит, поцелует и передаст ему успокоительный тестостерон. Таким образом, болевые ощущения и связанное с ними беспокойство постепенно пройдут», – рассказал Константин Пушкарёв.
Не всегда боль можно успокоить родительской любовью, и тогда в ход идут обезболивающие сиропы. Анальгетики для детей делятся на несколько категорий, и самыми безопасными и эффективными считаются парацетамол и Ибуфен, которые к тому же понижают температуру. У каждого из этих препаратов есть свои противопоказания и преимущества – например, до сих пор не доказано, безопасен ли парацетамол при длительном приёме, а Ибуфен нельзя давать детям младше трёх месяцев. Но врачи особо подчёркивают, что любой жаропонижающий и обезболивающий сироп необходимо давать ребёнку не по необходимости, а по схеме, описанной в инструкции к препарату, или по рекомендации врача. При этом малыши должны легко проглатывать лекарство, поэтому оно не должно быть в твёрдом виде. Идеальная форма – сироп. Ибуфен (ибупрофен) назначают детям при простудных заболеваниях, детских инфекциях, сопровождающихся повышенной температурой тела, гриппе, фарингите, при болевом синдроме: зубной боли/прорезывании зубов, головной боли, ушной боли и даже при поствакцинальных реакциях
Важно помнить про дозировку, которую легко соблюдать при помощи шприца-дозатора, и не превышать рекомендуемую норму для детей разных возрастов
Главное, запомните: ребёнку до 15 лет ни в коем случае нельзя давать аспирин. Сауле Сарсенбаева привела пример из своей практики: родители хотели побыстрее поставить на ноги простудившуюся 8-летнюю дочку и пичкали её всем, что нашли в аптечке. В итоге привезли малышку в реанимацию с кровотечением буквально всех органов: помимо внутреннего кровотечения кровь сочилась из глаз, носа, мочеиспускательного канала. Аспирин – очень действенное лекарство против простуды, но смертельное для детей, в том числе ещё не родившихся.
Правила введения прикорма
Вопрос, что делать, если ребёнок не ест прикорм, может и не возникнуть, если предупредить развитие нежелательных явлений. Для этого необходимо знать главные правила введения прикорма в рацион младенца.
Ориентируйтесь на ребёнка
Меньше обращайте внимание на советы знакомых и родственников. Конечно, у бабушек и тётушек имеется опыт в уходе за своими детьми, но здесь ключевое слово именно «свои»
Каждый малыш развивается в индивидуальном темпе, поэтому полезные, казалось бы, рекомендации могут не подойти к конкретному случаю.
Если возникают какие-либо вопросы, лучше обратиться к педиатру. Он расскажет о нормах, но одновременно укажет и на особенности малыша. Мамина интуиция и опытность лечащего доктора – залог успешности введения первого прикорма.
Ни в коем случае не подражайте подругам, которые хвастаются, что их пятимесячные ребятишки уже вовсю уплетают мясные или овощные пюре. Если вы видите, что кроха не готов к введению прикармливания, отложите этот важный момент на некоторое время.
Прикармливайте только здорового ребёнка
Нельзя дегустировать новые продукты, если малыш недомогает. Высокая температура, лихорадочное состояние, вирусные инфекции, режущиеся зубки, дисбактериоз, период до или после вакцинации – все эти факторы плохо совмещаются с введением прикорма.
Если пренебречь этим фактором, то малыш подсознательно может связать новый продукт со своим болезненным состоянием. К тому же детский организм и так находится в стрессе, поскольку вынужден сопротивляться болезни. Как результат – привыкание существенно затянется.
Давайте понемногу
Любой незнакомый продукт необходимо давать ребёнку в очень небольшом количестве, чтобы избежать негативных реакций со стороны желудочно-кишечного тракта или возникновения аллергии.
Подобная осторожность крайне важна, поскольку маленький человечек впервые пробует новую пищу. Неизвестно, как его организм отнесётся к безвредному, казалось бы, яблоку либо кабачку
Начинать можно с минимальной дозы – половине чайной ложечки, несмотря на то, что ребёнку уже может быть семь или восемь месяцев. За неделю следует постепенно довести объём нового продукта до нормы, которая соответствует возрасту.
Откажитесь от насилия
Заставить ребёнка есть – крайне вредная и непродуктивная родительская тактика. Нельзя упорствовать, вводя прикорм, поскольку так можно сформировать неправильное пищевое поведение с ранних лет.
С другой стороны, питание малыша должно быть разнообразным, поэтому важно отличать обычную капризность от неприязни к конкретному продукту. В первом случае стоит попробовать вновь предложить пюре или кашу через некоторое время
Вводите каждый раз по одному продукту
Всякий раз следует знакомить младенца только с одним новым продуктом. Это так называемый принцип монокомпонентности. Если вы даёте ребёнку овощное пюре, то нельзя смешивать кабачок и морковь. Сперва предлагается кабачок, а уже затем морковка.
Последовательное знакомство с продуктами помогает определять, как детский организм реагирует на тот или иной продукт. Если у малыша появится сыпь либо возникнет диарея, можно будет понять, что именно стало причиной нежелательных последствий.
Начинайте с «правильных» продуктов
Чаще всего первым вариантом прикорма становится овощное пюре. Но это если вес малыша соответствует возрастным показателям. В случае дефицита массы тела эксперты по кормлению рекомендуют давать блюда из злаков – различные виды каш.
Не начинайте прикорм с измельчённых сладких фруктов. Приятный вкус этих блюд может стать причиной того, что в дальнейшем ребёнок откажется от более пресных овощных пюре.
Боль в животе у малыша: что и как в этом случае делать родителям?
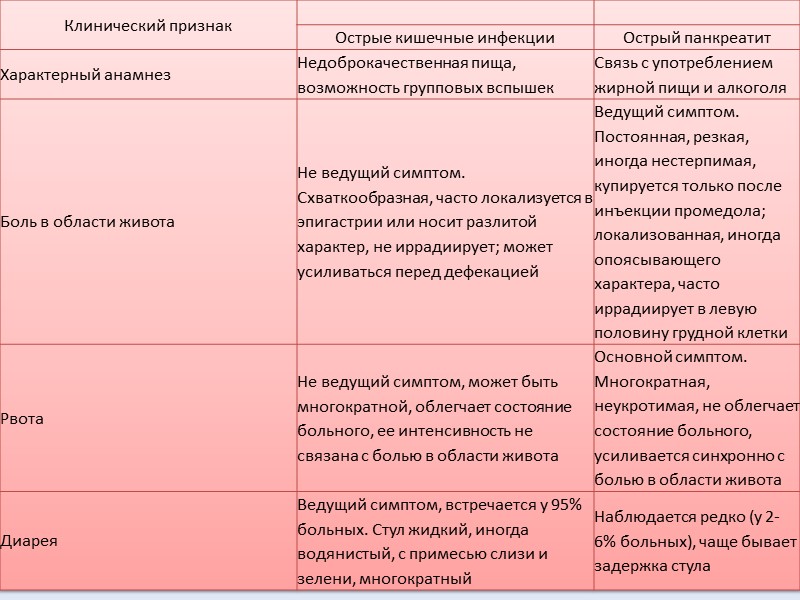
Боль в животе – это распространенный симптом у малышей, детей и подростков, который доставляет много тревог родителям. Особенность болей у маленьких детей в том, что ребенок не может рассказать, что болит и где, у детей до года боль может сопровождаться разным видом плача, и родители не всегда могут понять, что происходит. Им может казаться, что малыш голоден, ему холодно, или просто хочется «на ручки», а на самом деле причиной плача является именно чувство боли.
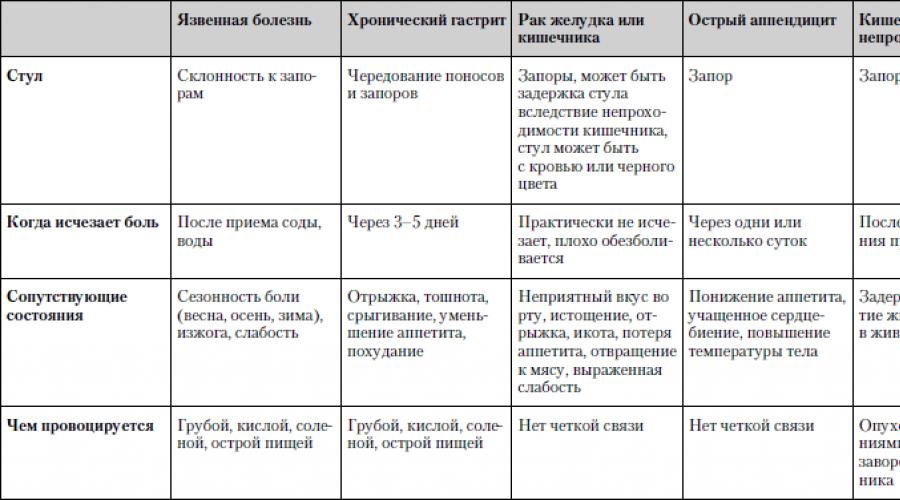
Острые боли в животе у детей действительно представляют собой диагностическую дилемму даже для врачей. Хотя многие случаи острых болей в животе являются доброкачественными, вызванными преходящими и потенциально неопасными причинами, такими как скопление газов, каловых масс, спазмами гладкой мускулатуры, перерастяжением стенок внутренних органов, некоторые причины являются потенциально опасными, или угрожающими жизни, и требуют проведения быстрой диагностики и лечения, чтобы свести к минимуму развитие заболевания и его возможных осложнений.
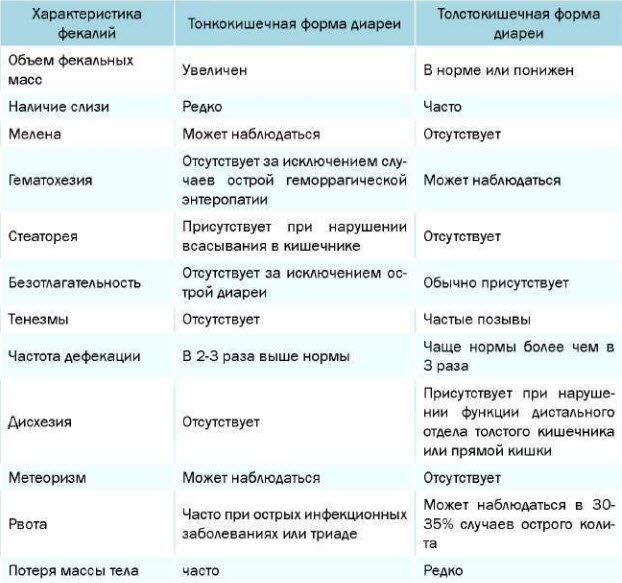
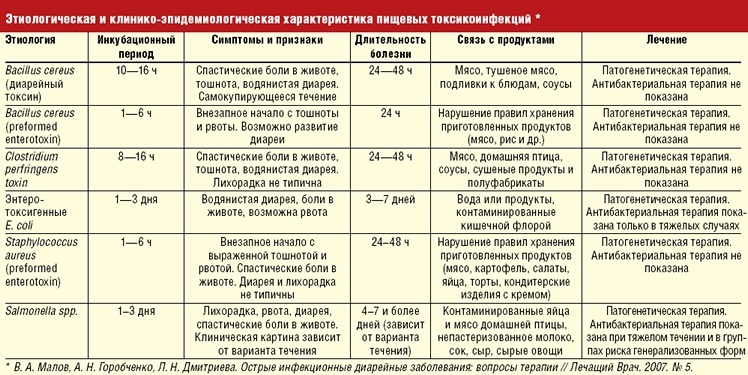
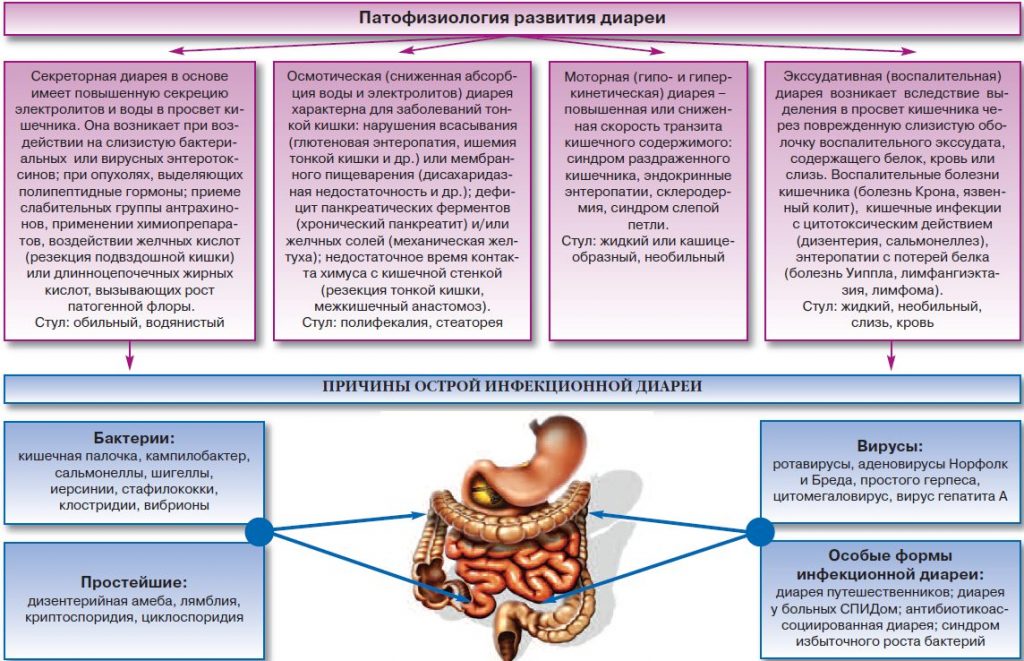
Острая диарея
Очень частое состояние, обычно возникающее вследствие употребления пищи или воды, загрязненной бактериями, их токсинами, вирусами и простейшими. Инфекционная диарея обычно кратковременная, поэтому у пациентов с диареей более 10 дней редко выявляют инфекционную причину. Алкогольная интоксикация, различные лекарственные средства, включая антибиотики, цитотоксические препараты, нестероидные противовоспалительные средства, могут быть причиной острой диареи.
Выделяют также диарею путешественников. Она развивается в первые дни у людей, выезжающих в отличные от своего, экзотические регионы планеты и связана с употреблением пищи и воды с другим качественным и количественным составом непатогенной микробной флоры.
Говорить об остром характере поноса можно при продолжительности не более 3х недель, в ином случае диарея считается хронической.
Как родителям распознать причину болей в животе?
Есть множество причин, по которым у детей могут быть боли в животе.
- Банальное переедание: Нередко боль возникает просто из-за того, что дети переедают. Например, на праздники или при визитах к бабушкам дети едят слишком много сладкого. Газообразование при переваривании углеводов или клетчатки или повышение уровня сахара в крови способны вызвать боли в животе.
- Праздничные напитки: питье газировок и лимонадов, которые могут быть плохо совместимы с другой пищей, и часто вызывают несварение и растяжение стенок кишечника. От острой и жирной пищи, например, чипсов, может возникнуть расстройство желудка.
Нередко боли в животе вызваны запорами.При вирусной инфекции боль в животе длится не менее суток, прежде чем у ребенка возникает рвота и понос.
Лечение дисбактериоза кишечника у взрослых и детей с помощью диеты
Одним из способов восстановить баланс микрофлоры в кишечнике является лечебная диета, назначенная врачом. Каждый пациент должен получить индивидуальные рекомендации по питанию. При этом есть общие принципы, которых следует придерживаться всем пациентам с любой степенью дисбактериоза.
Чтобы восстановить ритм пищеварения, необходимо садиться за стол в одни и те же часы, то есть соблюдать режим питания. Следует ограничить или вовсе исключить из рациона продукты, угнетающие микрофлору кишечника, в числе которых жирное мясо и рыба, магазинные консервы, мясные и рыбные полуфабрикаты, газированная вода, фастфуд. Все эти продукты содержат консерванты и красители, а именно они и оказывают негативное влияние на флору.
Обогатить рацион продуктами, стимулирующими пищеварение и рост полезной микрофлоры. В их числе – крупы и изделия из них, рожь, кукуруза, просо, греча и отруби. Также необходимо потреблять богатые клетчаткой овощи: кабачки, морковь, помидоры, огурцы. Полезны и фрукты, только свежие, не из консервов, а также свежевыжатые соки. Помогут побороть дисбактериоз орехи и кисломолочная продукция.
Выбирайте кисломолочные продукты с малым сроком хранения: это является гарантией того, что в продукте содержатся живые микроорганизмы. Не следует подвергать «кисломолочку» термической обработке, так как при температуре выше 40С полезные бактерии начинают гибнуть.
Лечение диспепсии
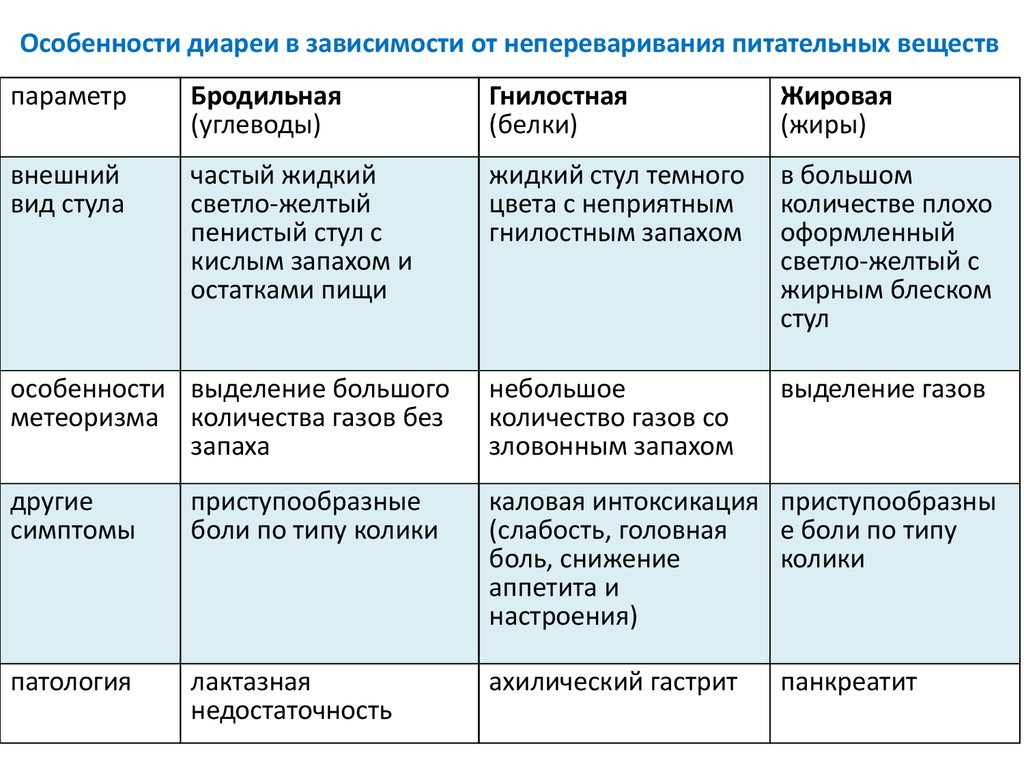
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии. При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приёма пищи. Переход к привычному рациону должен быть постепенным и последовательным. В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами. При жировой диспепсии назначается диета с низким содержанием жиров, при гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи. Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой — капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тёртые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины — аскорбиновая кислота, никотиновая кислота, цианокобаламин.
- < Назад
- Вперёд >
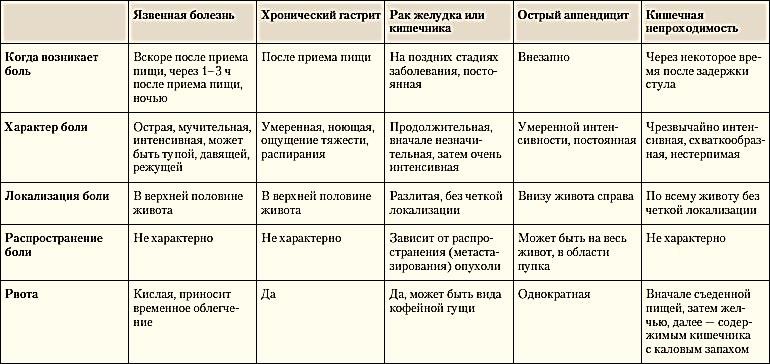
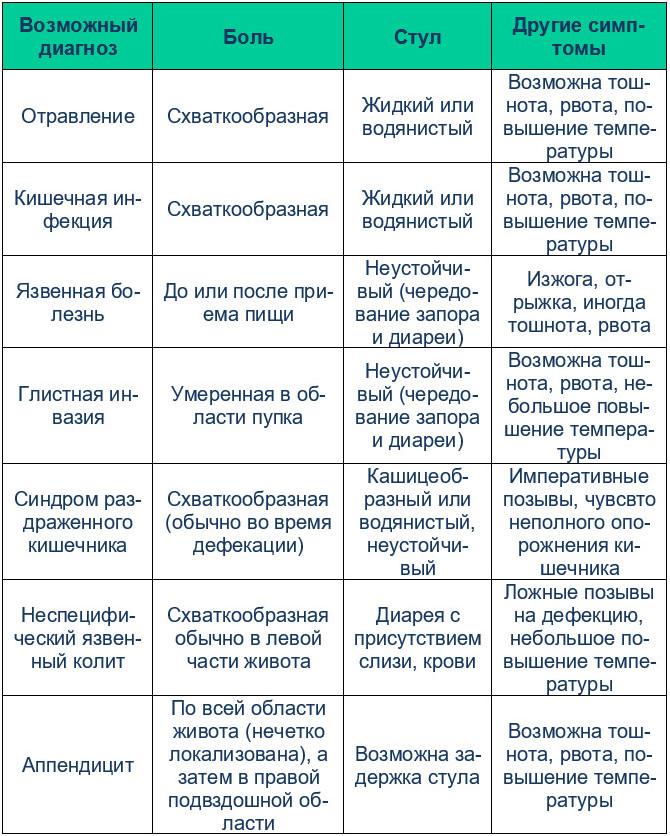
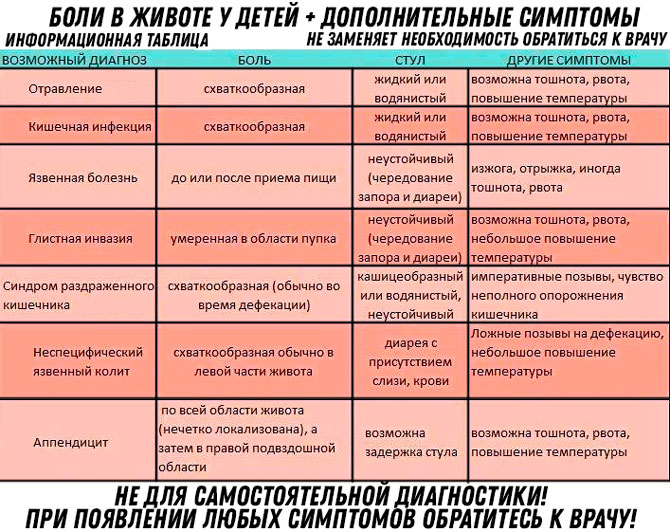
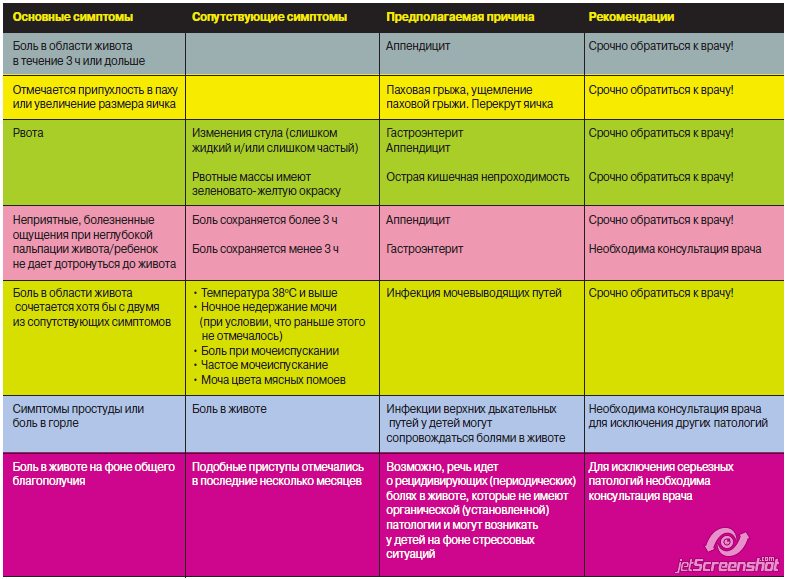
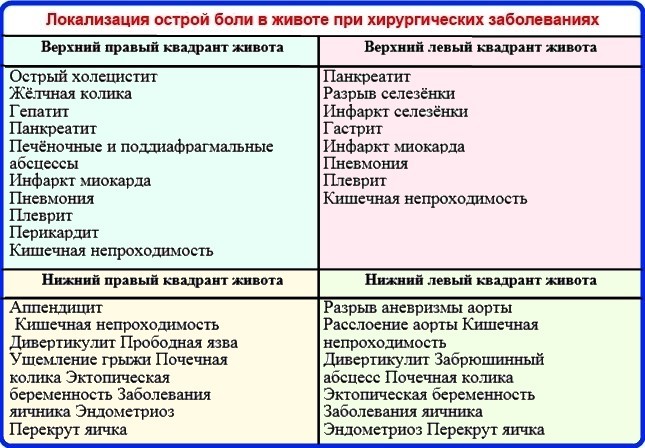
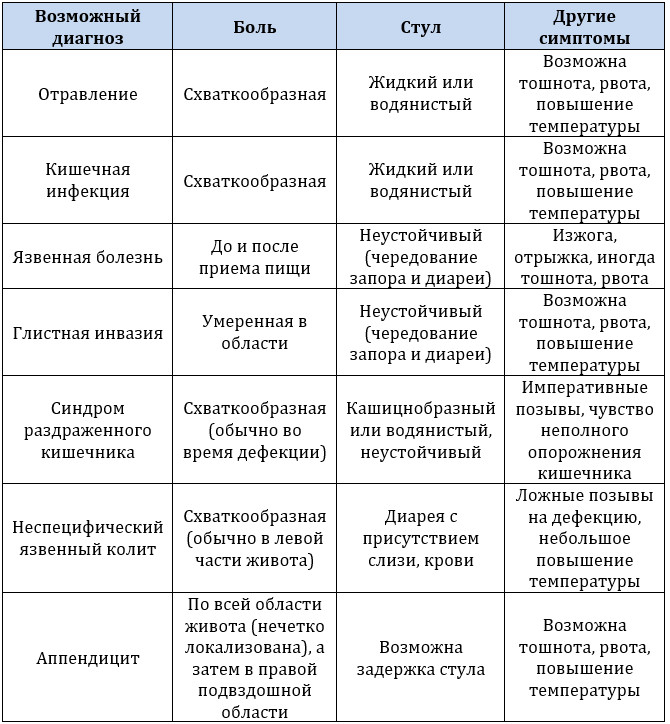
Что может вызвать боль в животе у ребенка?
Многочисленные расстройства могут вызвать боль в животе. По статистике:
- наиболее распространенной терапевтической причиной является гастроэнтерит,
- наиболее распространенной хирургической причиной является аппендицит.
В большинстве случаев боль в животе может быть диагностирована с помощью оценки жалоб родителей, ребенка (если он уже говорит) и диагностического осмотра. Возраст ребенка также является ключевым фактором в оценке возможной причины проблем, так как частота и симптомы различных заболеваний значительно варьируются в зависимости от возраста детей.
При острой хирургической патологии органов брюшной полости боль в животе обычно предшествует рвоте, в то время как при терапевтических заболеваниях все происходит в обратном порядке: вначале появляется рвота, а затем уже боль в животе. Диарея чаще всего связана с гастроэнтеритом (в том числе вирусной природы) или пищевым отравлением (токсикоинфекцией). Аппендицит следует заподозрить у любого ребенка с болями внизу живота справа.
Признаки, указывающие на необходимость неотложного хирургического вмешательства. Чаще всего включают:
- значительное напряжение мышц передней брюшной стенки (собственно живота),
- выраженное вздутие животика,
- выраженную болезненность живота и усиление боли при нажатии пальцами на живот
- усиление болей в животе при резком опускании рук ребенка вниз
Во многих случаях причина болей остается неочевидной, и врачи осуществляют активное наблюдение за состоянием ребенка, включая повторные проведения исследований, таких как УЗИ, эндоскопия, рентгенография, МРТ, если подозревается хирургическая причина.
Причины высокой температуры
Любой воспалительный процесс может стать причиной повышения температуры. Природа воспаления при этом может быть различной – бактериальной, вирусной, грибковой. В большинстве случаев при этом температура носит характер сопутствующего симптома: например, при отите – болит («дергает») ухо и повышена температура…
Температура обращает на себя особое внимание, когда других симптомов не наблюдается. Температура на фоне стандартных признаков ОРВИ обыденна, а вот только одна высокая температура пугает.. Заболевания, при которых может наблюдаться высокая температура без других симптомов:
Заболевания, при которых может наблюдаться высокая температура без других симптомов:
ОРВИ и грипп. Грипп, а в некоторых случаях и другие ОРВИ могут начинаться с внезапного подъема температуры. В этом случае катаральные явления начинаются несколько позднее (ближе к вечеру или на следующий день);
ангина. Вместе с температурой обычно наблюдается боль в горле при глотании. Боль в горле довольно быстро усиливается, так что не заметить ее нельзя;
ветрянка (ветряная оспа). Типично начало ветрянки – высокая температура. Характерные высыпания могут появляться только на 2-3 день заболевания;
абсцесс (скопление гноя в поверхностных тканях или во внутренних органах). При абсцессе температура «плавает»: температурные пики могут перемежаться нормальной температурой в течение дня (в отличие от типичного для «обыкновенного» инфекционного заболевания температурного графика – когда наиболее низкая температура наблюдается после утреннего пробуждения, а к вечеру подрастает);
воспаления мочеполовой системы (пиелонефрит, гломерулонефрит) обычно проявляются высокой температурой и болью в проекции почек. Но в некоторых случаях боль может отсутствовать;
аппендицит – также может протекать без боли;
менингиты и энцефалиты (воспаление мозговых оболочек инфекционного происхождения). В этом случае высокая температура сопровождается сильной головной болью, тошнотой, нарушением зрения. Характерный симптом – напряжение мышц шеи (подбородок невозможно опустить к груди);
геморрагическая лихорадка (обычно заражение происходит при укусе диких животных, например, мыши-полёвки). Тут тоже есть свои характерные симптомы – уменьшение (вплоть до прекращения) мочеиспускания, появление подкожных кровоизлияний (точечное покраснение кожи, сыпь), мышечные боли.
Повышенная температура (до 37,5-38°C ) без ярко выраженных иных симптомов может наблюдаться при:
туберкулёзе;
онкологических заболеваниях;
заболеваниях щитовидной железы (тиреотоксикоз);
неврологических расстройствах;
аллергической реакции (так может проявляться индивидуальная непереносимость медицинских препаратов).
Также с повышением температуры протекают следующие заболевания:
воспаление легких (пневмония). Воспаление легких – распространённая причина высокой температуры. При этом обычно наблюдаются боль в груди, одышка, кашель;
инфекционные заболевания желудочно-кишечного тракта (гастроэнтероколиты). Тут температура выступает побочным симптомом. Основные жалобы: боль в животе, диарея, тошнота, рвота;
вирусный гепатит А, для которого характерно появление желтушной окраски кожных покровов и белков глаз;
другие вирусные заболевания – корь, краснуха, эпидемический паротит (свинка), мононуклеоз, полиомиелит и др.;
хронические заболевания мочевыводящей системы (хронический пиелонефрит, цистит), у женщин – хронический сальпингоофарит. Наряду с субфебрильной температурой могут наблюдаться боли в животе и нарушения мочеиспускания;
заболевания, передающиеся половым путем (гонорея, сифилис, урогенитальные инфекции – токсоплазмоз, трихомониаз, уреаплазмоз и др.);
хронические миокардит и эндокардит. При этом обычный симптом – боли в области сердца;
аутоиммунные заболевания (ревматизм, системная красная волчанка и др.).
Это, конечно, далеко не полный список заболеваний, способный вызвать повышение температуры
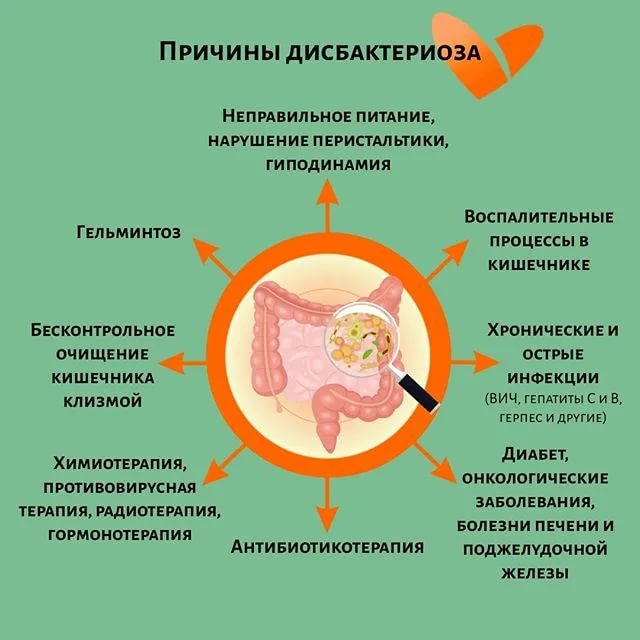
Почему для детей и взрослых так опасен дисбактериоз кишечника?
Полезная кишечная микрофлора выполняет ряд критически важных для организма функций, поэтому любые нарушения баланса оборачиваются негативными последствиями для здоровья.
Какую «работу» выполняет полезная микрофлора?
- Защищает слизистую оболочку кишечника от болезнетворных бактерий и вирусов, препятствует проникновению паразитов, не дает токсинам и аллергенам оказывать вредоносное воздействие.
- Участвует в пищеварительном процессе, помогает перевариванию и усвоению пищи
- Участвует в синтезе жизненно важных веществ, необходимых для обменных процессов. В их число входят ферменты, аминокислоты и витамины. Например, кишечная палочка вырабатывает 9 видов витаминов. Также благодаря микроорганизмам образуются вещества, обеспечивающие правильную моторику кишечника и защищающие организм от раковых новообразований.
- Нейтрализует яды (поступившие с пищей и образовавшиеся внутри организма). В их числе – нитраты, токсичные продукты обмена белков (индол, скатол, фенол).
- Защищает слизистую от воспалительных процессов и дистрофии (истончения).
- Способствует более эффективному всасыванию кальция, железа, витаминов и других полезных веществ.
- Формирует местный иммунитет слизистой кишечника, влияет на состояние общего иммунитета человека.
Полезная микрофлора участвует в таком количестве жизненно важных процессов, что любые проблемы и нарушения, в числе которых дисбактериоз кишечника, вызывают неприятные симптомы и требуют лечения.
Психосоматические боли в животе
В начале учебного года боли в животе появляются у многих детей. Боли то появляются, то исчезают, часто локализуются вокруг пупка. Чаще всего – это психосоматические боли, возникающие как телесное выражение стресса. Да, как ни странно, для ребенка начало учебного года – стресс, ведь в корне меняется режим дня, режим питания, увеличиваются умственные и физические нагрузки. Поскольку дети не могут отреагировать свои переживания и страхи перед школой, все психические проблемы выливаются в боли в животе. Поэтому если ребенок часто говорит о «странных» временных болях, которые то появляются то исчезают, причем в самое неподходящее время, не рассматривайте это как каприз, отнеситесь внимательно. Расспросите, что ребенка беспокоит, убедитесь что все в порядке с его школьным питанием, а также – с психологическим состоянием в школе.
Как отличить межреберную невралгию от сердечной боли
Прежде всего, стоит сказать две вещи. Первое: надо знать, что не всякая боль в области грудной клетки связана с сердцем. Поэтому не надо сразу сильно пугаться. И второе: диагноз ставится только врачом. Если у вас закололо в груди, — это значимый повод для обращения к врачу. Врач разберётся с причиной боли. К тому же, невралгию тоже надо лечить.
Межреберная невралгия чаще всего возникает у пожилых людей, однако она встречается и в молодом возрасте (в группе риска – люди, ведущие сидячий образ жизни, а также занимающиеся плаванием). У детей межреберная невралгия может возникать, как правило, в период интенсивного роста.
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку. Если надавить на область между рёбрами, где проходит причинный нерв, боль усиливается. При этом ощущается весь нерв; боль может отдавать в руку, шею, плечо, поясницу. По ходу пораженного нерва может наблюдаться онемение и побледнение кожи.
Таким образом, если при боли в области грудной клетки наблюдается зависимость от изменения положения тела, нет одышки (типичный симптом сердечной патологии), боль усиливается при пальпации, то, скорее всего, имеет место именно невралгия. Можно ориентироваться также на эффективность принятых препаратов: сердечные препараты при невралгии не помогают, но успокоительные могут дать уменьшение боли.
Однако в любом случае необходимо обратиться к врачу для постановки диагноза и получения назначений.
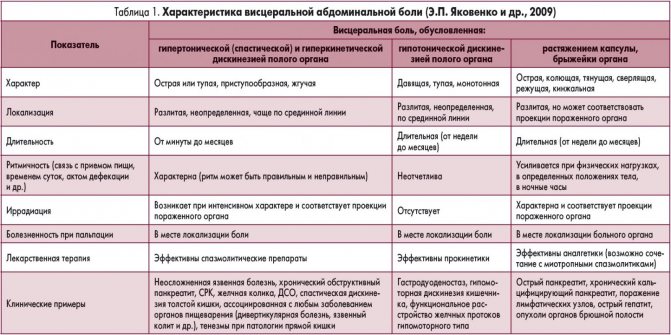
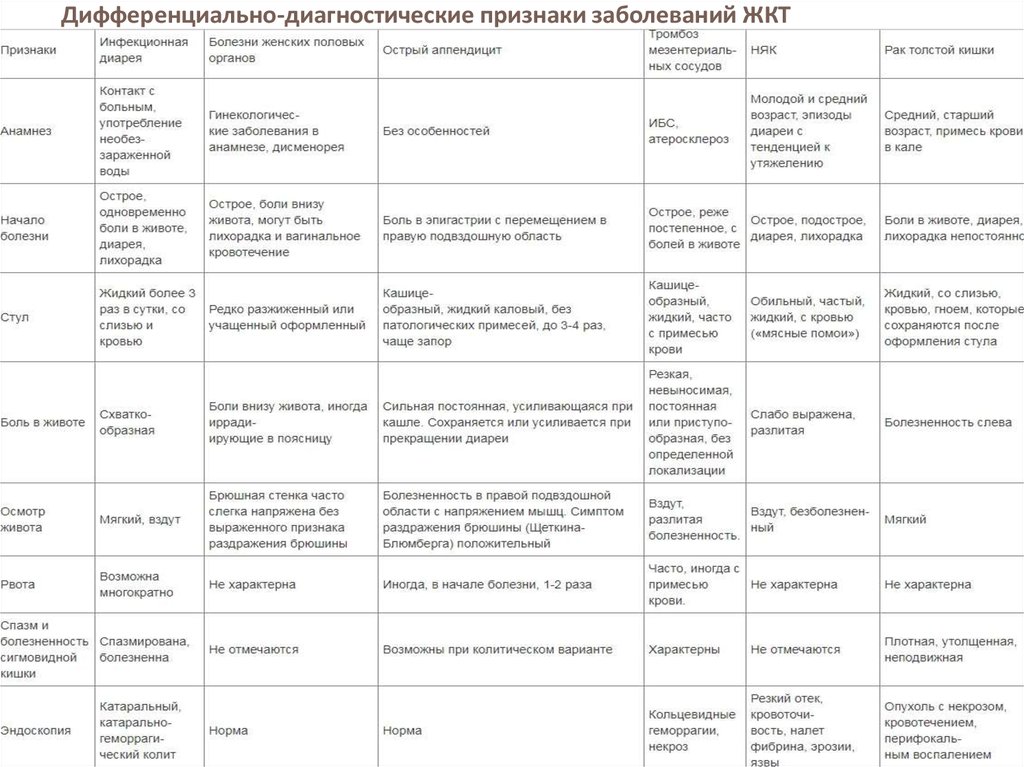
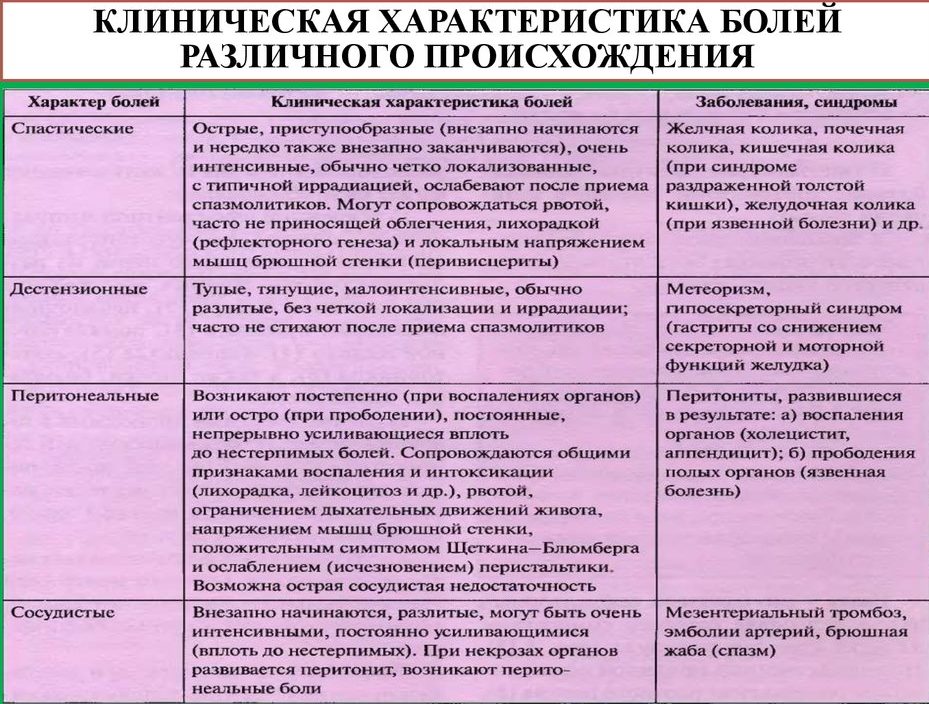
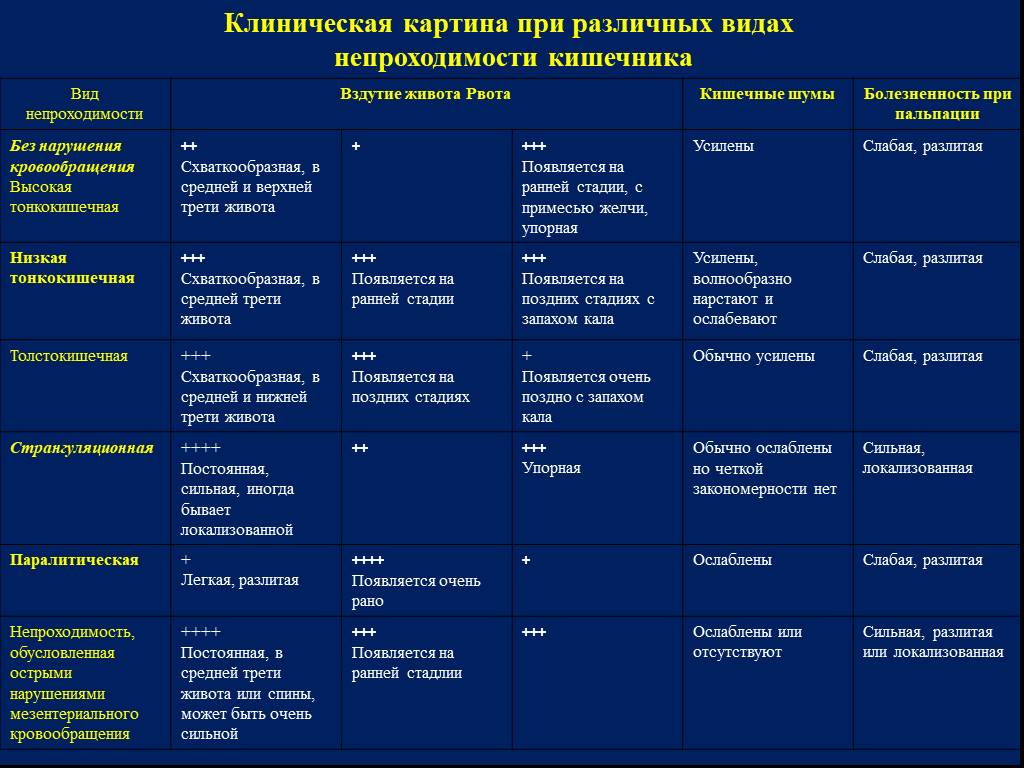
Какие виды боли в животе бывают?
Боль в животе ребенка может быть вызвана раздражением чувствительных нервов внутренних органов (висцеральная боль), раздражением брюшины или отраженными болями от других органов. Характер болей может подсказать родителям и, тем более, врачу, что происходит с ребенком.
Висцеральная боль возникает, когда раздражители воздействуют на внутренний орган, такой как желудок или кишечник. Напряжение, растяжение и нарушение кровообращения стимулируют чувствительные нервные окончания и передаются в виде болевых ощущений по нервным волокнам в спинной мозг. Поскольку раздраженные нервы входят в спинной мозг на нескольких уровнях и лишены «изолирующей» миелиновой оболочки, то болевые ощущения обычно притупленные, размытые по локализации, и чаще всего проявляются как боль в середине живота.
- Боли ощущаются как «вверху живота» если патологический процесс располагается в нижнем отделе пищевода или в желудке.
- Боли «вокруг пупка» ощущаются если раздражен тонкий кишечник
- Боли «внизу живота» чувствуются, если проблемы в толстой кишке.
Боль из-за раздражения брюшины возникает при воздействии на нее различных факторов, таких как растяжение, воспаление или нарушение местного кровообращения. Боль, возникающая в результате ишемии (сдавеления), воспаления или растяжения брюшины, передается через миелинизированные (покрытые оболочкой) нервные волокна, которые очень точно передают локализацию боли. Поэтому боль при раздражении брюшины обычно боль бывает острой, сильной и ограниченной по местоположению, а кашель и движения могут ее усилить. Такая боль возникает в тех случаях, когда воспаление вышло за пределы органа и стало воздействовать и на брюшную полость и брюшину, как, например, при аппендиците, перитоните, пробадении (прорыве) язвы желудка или кишечника.
Отраженная боль, хотя и имеет многие характеристики боли как при раздражении брюшины, вызвана поражением органа вне брюшной полости. Это происходит из-за того, что несколько органов могут иметь часть общих нервных волокон, и когда болевой импульс достигает мозга, то нарушается его восприятие. Классическим примером является боль, которую испытывает ребенок с пневмонией, локализующейся в нижних долях легких. При этом ощущается эта боль так, как будто «болит живот».
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров
Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.