Как проводится диагностика?
Для постановки точного диагноза малышу необходимо сдать анализ урины.
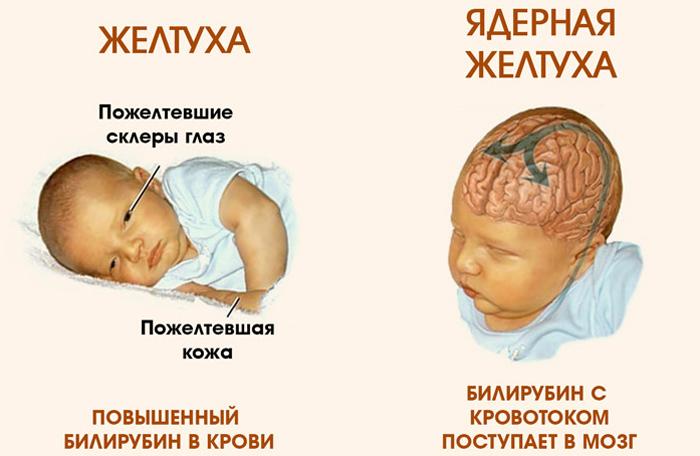
Малыш находится под наблюдением врачей на протяжении всего периода обследования, до тех пор, пока не будет поставлен точный диагноз. В первую очередь проводится осмотр состояния кожи. По ее желтому окрасу и измененному цвету склер делают первые предположения. Для их подтверждения или опровержения нужны результаты анализа крови, мочи, кала. Кроме этого, на стратегию лечения влияет информация о группе крови малыша, сроках беременности и процессе родов. По результатам обследования может понадобиться консультация узкопрофильных специалистов: эндокринолога, хирурга.
Симптомы желтухи, группа признаков при патологическом типе
- Пожелтение кожи, слизистых оболочек вплоть до приобретения зеленого оттенка – так выглядит грудничок с желтухой. Фото проявления симптома можно посмотреть в свободном доступе.
- Увеличение внутренних органов (селезенка, часто печень).
- Кал становится белым, бесцветным.
- Моча темная.
- Беспричинное появление синяков.
Через 14 -20 дней симптомы становятся ярче и выраженнее, в затяжном состоянии ребенок чувствует себя хуже.
Патологическая желтуха вызывает множество осложнений и имеет различные формы, которые проявляются по-разному. Например, самым опасным и тяжелым состоянием является ядерная желтуха, при которой младенец должен обязательно находиться под круглосуточным наблюдением специалистов в условиях стационара.
- Сосательный рефлекс ослаблен.
- Сонливость.
- Крик малыша монотонный.
- Вялость.
- Взгляд становится блуждающим.
- Заторможенность.
- Тошнота, рвота, обильные частые срыгивания.
- Большой родничок становится выпуклым.
- Рефлексы ребенка угасают.
- Периодические всплески нервного возбуждения.
- Судороги.

Симптоматические особенности
Среднестатистические данные утверждают, что три четверти зарегистрированных случаев желтых белков глаз у новорожденных относятся к физиологическим проявлениям, которые проходят самостоятельно и не требуют специфической терапии. В этом случае проблема исчезает в течение первой недели от момента появления.
Патологические проявления желтых глаз у младенцев связаны со следующими особенностями:
- В момент рождения у малышей наблюдается желтизна белков и кожных покровов;
- Через два-три часа появилось отклонение, а в течение последующих трех суток оттенок приобрел яркую окраску;
- Желтуха не исчезает на протяжении одного календарного месяца – при условии отсутствия терапевтических мероприятий;
- Симптоматические проявления становятся волнообразными – со взлетом и снижением показателей;
- К желтому цвету кожи и глаз присоединяется темная моча и светлые каловые массы, на дерме появляются гематомы и желтоватые прыщики, младенца периодически рвет, селезенка с печенью увеличиваются в объеме, обще состояние организма ухудшается.
Любое клиническое проявление заболевания требует профессиональной помощи.
Профилактические мероприятия
Основой предотвращения проблемы желтых глаз новорожденных является соблюдение беременной требований периода вынашивания:
- Полноценный здоровый рацион, с достаточным поступлением витаминных и минеральных элементов;
- Частые прогулки на свежем воздухе;
- Занятия спортом – в соответствии со сроком гестации и возможностью организма;
- Исключение любых вредных привычек;
- Употребление специализированных поливитаминных комплексов для беременных;
- Сдача всех анализов и прохождение ультразвукового обследования.
ВОЗ рекомендует естественное вскармливание в течение первых четырех месяцев жизни в обязательном порядке – при отсутствии причин, которые делают процесс невозможным. Все необходимые рекомендации по грудному кормлению женщине дают в родильном доме – при условии наличия молока. В остальных случаях подбирают подходящее детское питание.
Не следует увлекаться опасными рекомендациями из Интернета о самостоятельном приготовлении детских смесей. Подобная практика может нанести непоправимый ущерб организму.
Лечение желтых глаз
Лечение желтых глаз зависит от первопричины пожелтения глаз.
Пожелтение глаз является видимым признаком определенных заболеваний
При этом важно определить и сопутствующие симптомы, чтобы узнать природу проблемы со здоровьем
Могут наблюдаться следующие сопутствующие симптомы: зуд кожи, вздутие живота, повышенная утомляемость, жар, светлый стул, моча темного цвета, потеря аппетита, тошнота и резкая потеря веса.
Чтобы назначить правильное и эффективное лечение, необходимо провести обследование, в том числе проверить уровень билирубина в крови, сделать развернутый клинический анализ крови и проверить печень.
Результаты обследования, анализ симптомов, анамнез, медицинский осмотр пациента и, возможно, исследования с использованием визуализационных методов диагностики помогут поставить правильный диагноз.
Если первопричиной пожелтения глаз является инфекционное заболевание, например, гепатит C или малярия, для лечения могут быть назначены антибиотики, а также противогрибковые и противовирусные препараты.
Если в анамнезе пациента фигурирует чрезмерное употребление алкоголя или наркотических средств, лечение следует начинать с прекращения употребления этих веществ.
Диета тоже может играть значительную роль. Печень перерабатывает и метаболизирует большинство поступающих в организм питательных веществ. Но трудноусваиваемые вещества затрудняют ее работу. Это рафинированный сахар, соль и жир с высоким содержанием насыщенных жирных кислот.
Пациентам с желтухой рекомендуется соблюдать режим питья и употреблять в пищу продукты, полезные для печени — фрукты и овощи, цельнозерновые, полезные белки, орехи и бобовые.
По мере выздоровления печени после курса лечения, желтуха и пожелтение глаз также проходят.
В некоторых случаях может понадобиться хирургическое вмешательство, чтобы скорректировать сопутствующие факторы, например, закупорку желчных протоков.
Типы патологии
Почему у новорожденного один глаз открывается больше другого
Желтые зрачки у новорожденного могут быть из-за воздействия инфекционных заболеваний, развития внутриутробных инфекций, метаболической или эндокринной патологии. Одна из главных причин пожелтения кожи и слизистых оболочек – отсутствие или приобретенное заращение желчевыводящих путей. При такой патологии билирубин из детского организма не выводится совсем.
У новорожденных бывают такие патологические типы желтухи:
- Конъюгационная (еще она называется глазной). Появляется из-за недостаточного количества ферментов в печени, вследствие чего содержащийся в клетках билирубин плохо связывается и перерабатывается.
- Гемолитическая. Ее появление провоцируют нарушения в составе крови (изменение структуры эритроцитов или гемоглобина).
- Печеночная. Возникает при различных печеночных заболеваниях, когда ткани печени поражаются бактериями, вирусами и токсинами. При гепатите В и С, сепсисе, цитомегаловирусе в крови накапливается билирубин, происходит окрашивание кожи и слизистых оболочек в зелено-желтый цвет.
- Механическая (обтурационная). Может возникнуть из-за нарушений в процессах естественного оттока желчи. Основной причиной патологии является снижение проходимости желчных протоков.
https://youtube.com/watch?v=W_7_jgxLedA
Резь в глазах у ребенка – как помочь малышу?
Режущая боль — сигнал, который нельзя оставлять без внимания.
Что могут в этом случае сделать родители?
- Во-первых, провести тщательный осмотр, чтобы убедиться в отсутствии посторонних предметов, которые могли вызвать режущие ощущения;
- Тщательно промыть глазки;
- Если все вышеперечисленное не дало эффекта, и резь в глазах у ребенка не прошла или усилилась, нужно немедленно отправляться к доктору для проведения профессионального обследования.
Для профилактики этого неприятного явления нужно выполнять несложные правила:
- Следить за гигиеной малыша, не разрешать ему трогать лицо грязными руками.
- Надевать ему солнцезащитные очки при ярком свете.
- Использовать очки для плавания, особенно если речь идет о бассейне с хлорированной водой.
Прогноз. Профилактика
Прогноз
При своевременном лечении прогноз благоприятный. При развитии ядерной желтухи прогноз серьёзный, часто неблагоприятный. Если у новорождённого были только ранние признаки острой билирубиновой энцефалопатии, то, несмотря на критический уровень билирубина, прогноз в целом относительно благоприятный. При развитии полной клинической картины билирубиновой энцефалопатии, желтухи у недоношенных и при несвоевременном лечении — прогноз неблагоприятный.
Клетки мозга необратимо повреждаются билирубином. В большинстве случаев у новорождённых, перенёсших ядерную желтуху, развиваются:
- двусторонний хореоатетоз — постоянные судорожные движения различной степени выраженности, непроизвольные подёргивания и т. п.;
- снижение зрения и слуха, иногда очень выраженное;
- задержка психического развития вплоть до умственной отсталости разной степени тяжести.
Профилактика
Предотвратить развитие физиологической желтухи поможет:
- раннее активное прикладывание новорождённого к груди — улучшает отхождение мекония и прерывает обратное всасывание из него в кровь билирубина;
- кормление новорождённого грудью по требованию — активизирует работу желудочно-кишечного тракта, печени, желчевыводящей системы.
Профилактика ГБН. Всем беременным женщинам необходимо определять группу крови и резус-фактор. Резус-отрицательным женщинам следует:
- как можно раньше встать на учёт в женской консультации;
- один раз в месяц и чаще при необходимости определять резус-антитела в крови.
Все беременные женщины должны обследоваться на внутриутробную инфекцию. Также проводится массовое обследование новорождённых на галактоземию. Если выявлен повышенный уровень общей галактозы, то для подтверждения диагноза определяют уровень активности фермента ГАЛТ (галактозо-1-фосфатуридилтрансферазы).
Также проводится массовый неонатальный скрининг на врождённый гипотиреоз. Диагноз может быть выявлен до клинических проявлений заболевания, а своевременная гормональная коррекция предупредит развитие желтушного синдрома.
Тщательно собранный анамнез помогает выявить наследственные заболевания. При необходимости проводится генетическое обследование.
Профилактические меры позволяют своевременно скорректировать нарушения и предотвратить развитие тяжёлых форм заболевания.
В чем опасность?
Цирроз печени – результат неадекватной терапии болезни или ее отсутствие.
Физиологическая желтуха у младенцев не несет опасности, в отличие от патологической. Но несмотря на это, лечить ее самостоятельно, а тем более пускать ситуацию на самотек нельзя. Невнимательное отношение может закончиться осложнениями. Когда признаки патологии сохраняются больше 3 недель, в организме малыша скапливаются вредные вещества, что может привести к следующим нарушениям:
- расстройство нервной системы;
- отклонения в работе головного мозга;
- отравление организма ядовитыми веществами;
- частичное нарушение двигательной функции;
- ухудшение слуха;
- развитие цирроза печени;
- снижение защитной силы организма.
Советы и рекомендации
Несмотря на пугающий список возможных побочных реакций и осложнений от вакцин, надо помнить главное – тяжелые последствия встречаются крайне редко и с ними умеют бороться, а местные и общие реакции не столь часты, слабо выражены и не опасны для здоровья.
Тем не менее, в течение нескольких дней или недель после прививки (сколько именно, зависит от конкретной вакцины), следует внимательно следить за самочувствием ребенка:
Высокая температура в течение 3-х и более дней, одышка, судороги, частая рвота, сильная головная боль и другие заметные и постоянные отклонения от нормального самочувствия – повод вызвать врача.
Введение вакцины – это всегда дополнительная нагрузка на организм, иногда весьма значительная, поэтому в первые дни после вакцинации стоит больше отдыхать и избегать заметных физических и эмоциональных нагрузок.
При повышении температуры выше 38° используют жаропонижающие препараты в сочетании с физическими методами – холодные компрессы, обтирание влажной губкой
Особенно важно снижать температуру у детей, склонных к судорогам, с гипертензионно-гидроцефальным синдромом.
Внимательно следите за состоянием организма, если у привитого, особенно, ребенка высок риск аллергических реакций.
В течение первых 2-х недель перед прививкой и после неё лучше избегать продуктов – облигатных аллергенов: морепродукты, мёд и шоколад, яйца, клубника, малина, цитрусовые.
В первые 7-10 дней старайтесь избегать контакта с другими людьми для снижения риска простудных заболеваний. Особенно это касается людей с пониженным иммунитетом и хроническими заболеваниями.
Рекомендуется через 3 – 4 недели после прививки сделать общий анализ мочи для выявления возможных осложнений со стороны почек: это особенно важно для детей, имеющих заболевания органов мочевыделения
Анализ также позволит своевременно обнаружить отклонения и принять необходимые меры.
3.Виды желтухи и пути заражения
Виды желтухи
Результатом диагностики всегда становится выявление причин симптома и идентификация типа желтухи:
Надпечёночная желтуха. Этот вид нарушений в организме проявляется желтухой вследствие болезней крови (гемолитические анемии), отравлений ядами, сепсисе, инфаркте лёгкого, переливаниях несовместимой крови. Его характерный признак – очень тёмный кал.
Печёночная (паренхиматозная) желтуха является следствием нарушений в работе печени. Затрудняется переработка билирубина. Чаще всего при поражениях печени диагностируется печёночно-клеточная желтуха. Это признак сопровождает гепатиты, рак печени, цирроз. Моча становится тёмной, а кал обесцвечивается.
Подпечёночная (обтурационная) желтуха. Этот вид желтухи обусловлен нарушением вывода желчи из организма. Обычно для клинической картины характерно постепенное нарастание желтушности, иногда она периодически появляется и пропадает. Причиной сдавливания и непроходимости желчевыводящих путей могут бить опухоли, паразиты, камни, воспалительные процессы, кисты.
Отдельно нужно отметить детскую желтуху. Она несколько отличается от таковой во взрослом состоянии. Желтуха новорожденных обусловлена незрелостью билирубинового обмена, слабой активностью фермента глюкуронилтрансферазы, усиленным разрушением эритроцитов под влиянием антител матери. Обычно эти состояния проходят у новорожденных в течение месяца. Однако нужно помнить, что билирубин токсичен для головного мозга. Если не наблюдается общая положительная динамика и снижение желтушности кожи, нужна медицинская помощь. Новорожденного обследуют и принимают меры для вывода билирубина из крови.
Пути заражения
Одна из самых частых причин желтухи у взрослых – гепатит А. Это инфекционное заболевание, передающееся при бытовых контактах. Вирус гепатита довольно устойчив и живёт в водной среде до трёх месяцев. Заражение может произойти при контакте с больным человеком, использовании его посуды, при поцелуе. Дети чаще всего заражаются из-за несоблюдения правил гигиены: (не вымытые перед едой руки, грязные фрукты, поднятая с пола еда).
Гепатиты В и С передаются только через кровь или половым путём.
Заболевания, связанные с механической непроходимостью желчевыводящих путей, разрушением эритроцитов, попаданием в организм ядов, не заразны.
Классификация
Большинство специалистов считают, что физиологическая желтуха является нормальной реакцией организма ребёнка грудного возраста. Несмотря на это, в этот период необходимо обязательно наблюдать за состоянием ребёнка.
Молочный тип
Организм новорождённого достаточно редко подвергается такой патологии, как желтушка грудного молока. Чаще всего она развивается при повышенной концентрации эстрогена в материнском молоке. После усвоения молока печень старается вывести эстроген из крови, а после и билирубин. По этой причине течение патологии может растягиваться на длительное время. Однако, на самочувствие новорожденного молочный тип желтухи никак не отражается.
Ребенок не испытывает каких-либо проблем с развитием и полноценно спит в течение суток. Постепенно симптомы желтухи исчезают и болезнь отступает. При выявлении у ребёнка молочного типа желтушки специалисты не рекомендуют матери прекращать грудное вскармливание
Естественное питание помогает укрепить иммунитет, что особенно важно для детского организма
Неонатальный тип
Причиной развития физиологической неонатальной желтухи является активный распад фетального гемоглобина по причине незрелости системы конъюгации билирубина в печени. С повышением уровня билирубина кожные покровы новорождённого приобретают желтоватый оттенок. Вызвать неонатальную желтуху способны следующие причины:
- родовая травма;
- генетический фактор;
- патологии эндокринной системы;
- полицитемия;
- асфиксия;
- резус-фактор конфликт женщины и ребёнка;
- инфекции в период внутриутробного развития плода;
- лекарственные препараты;
- нарушение процесса обмена веществ в организме.
При неонатальном типе желтухи не проводится никаких сложных мероприятий. В скором времени восстанавливается работа перегруженной печени и она начинает работать в прежнем режиме.
Патологический тип
Патологическая желтуха — это повышение концентрации билирубина до высоких отметок по причине различных нарушений в работе организма ребёнка или матери. При отсутствии эффективной терапии патологический тип заболевания может закончиться поражением нервной системы и головного мозга.
Выделяют несколько форм патологической желтухи:
- гемолитическая- развивается при несовместимости крови женщины и ребёнка по резус-фактору либо по группе крови;
- механическая- развивается по причине непроходимости протоков печени и жёлчного пузыря;
- печёночная- патология прогрессирует после повреждения тканей печени;
- конъюгационная — диагностируется как последствие сбоёв в процессе превращения непрямого билирубина в прямой;
- желтуха грудного молока — патология развивается при наличии в материнском молоке определенных веществ, которые нарушают нормальное функционирование печени и выведение билирубина.
Симптомы механической желтухи
Пожелтение кожи и склер глаз — характерные, но не единственные симптомы механической желтухи. Еще один признак этого состояния — кожный зуд.
Другие симптомы:
- потемнение мочи,
- обесцвечивание кала,
- горький привкус во рту,
- тяжесть и боль в правом подреберье,
- повышение температуры, озноб,
- тошнота,
- рвота, не приносящая облегчения,
- пожелтение слизистых поверхностей рта,
- увеличение живота,
- расширение поверхностных вен на животе, груди, шее, лице.
Кроме того, механическая желтуха проявляется:
- потерей аппетита,
- снижением веса,
- головными болями,
- головокружениями,
- шумом, звоном в ушах.
Из-за того что желчь не поступает в 12-перстную кишку, ухудшается переваривание жиров и усвоение жирорастворимых витаминов (А, К, Е). Это проявляется симптомами анемии, авитаминоза, в частности, слабостью, высокой утомляемостью.
Лечение бактериального конъюнктивита у ребенка
Одним из самых распространенных типов конъюнктивита у детей является бактериальный. Объясняется это просто. Ребенок познает окружающий мир через ощущения. Детей тянет потрогать предметы, которые находятся вокруг. На улице они подбирают с земли коробочки, фантики и другие вещи, после чего трогают лицо руками. Таким образом на слизистую оболочку попадает инфекция.
Отличительным признаком этого вида конъюнктивита являются гнойные выделения. Обычно симптомы заболевания проявляются сначала на одном глазу, а через время — на втором. К ним также относятся:
- отек;
- ощущение инородного предмета в глаза;
- зуд, жжение;
- боязнь яркого света.
В разных случаях к основным симптомам могут добавляться и другие, например, небольшое точечное кровоизлияние на роговице, сухость в глазах.
К возбудителям конъюнктивита относятся:
- разные виды стафилококков, чаще всего причиной заболевания становится золотистый стафилококк;
- палочка Коха — Уикса;
- гонококк;
- кишечная и синегнойная палочки;
- пневмококк;
- стрептококк и др.
Зачастую родители даже не догадываются, каким образом возбудители попадают в организм ребенка. Их распространение происходит из-за слабого иммунитета, микротравм, попадания в глаза грязи и пыли, инородных предметов. Риск проникновения бактерий на слизистую оболочку увеличивается во время ношения контактных линз, однако это относится к детям старшего возраста, которым разрешено ношение контактной оптики. Поэтому правильный уход и гигиена средств контактной коррекции зрения крайне важны.
Установить причину можно только в медицинском учреждении. Для этого врачу потребуется взять анализы, мазок или соскоб с конъюнктивы. Процедуры являются безболезненными, ребенку они могут доставить лишь небольшой дискомфорт.
Быстро вылечить конъюнктивит у ребенка поможет комплексная терапия. Основным способом борьбы с данным видом патологии у детей является использование антибиотиков. Они содержатся в каплях и мазях. В лечении должны применяться только препараты, прописанные врачом. Не допускается самостоятельный подбор лекарств. Кроме того, помимо самих медикаментов, специалист должен назначить дозировку.
Специализированные средства от детского конъюнктивита не производятся. Как можно быстро избавиться от первых симптомов бактериального воспаления именно в Вашем конкретном случае, расскажет офтальмолог во время приема.
Терапия офтальмологического заболевания не требует помещения ребенка в стационар. После того как врач сделал все необходимые назначения, лечение проводится дома. Перед применением лекарств при бактериальном конъюнктивите обязательно проводится процедура промывания глаз.
В этих целях можно использовать:
- раствор «Фурацилина» и другие антибактериальные и антисептические аптечные составы;
- настой ромашки, подойдет также календула, цветки василька, разбавленный сок алоэ;
- раствор марганцовки, который необходимо разбавить до бледно-розового цвета.
Во время промывания, с глаз ребенка удаляются выделения и засохшие корочки. После промывания необходимо закапать глазные капли. Чаще всего для лечения конъюнктивита у детей врачи назначают «Альбуцид», «Левомицетин», «Витабакт». Как правило, закапываются препараты до четырех раз в день.
Несмотря на положительный терапевтический эффект, мазями детский конъюнктивит лечится крайне редко, потому что большинство из них имеют ограничения по возрасту. Но если назначение все же получено, мази нужно правильно хранить и применять. Как правило, препараты находятся в холодильнике. Перед использованием тюбик нужно немного согреть в руках, чтобы холодное средство не доставляло ребенку неприятные ощущения. Глаза следует промыть антибактериальным раствором. Мазь закладывается за веко. Можно использовать специальную палочку, а можно обойтись и без нее. Во втором случае необходимо следить, чтобы кончик тюбика не соприкасался с глазами. Средство наносится на оба глаза, даже если симптомы видны только на одном.
Если терапия проводится правильно, в соответствии с назначением врача, то победить болезнь удается уже через 5-7 дней интенсивного лечения. Когда по истечении этого срока заметных улучшений не наблюдается, это может означать, что возбудитель заболевания определен неверно или неправильно подобраны препараты. В этом случае следует пройти повторное обследование, чтобы специалист скорректировал лечение.
Что такое патологическая желтуха
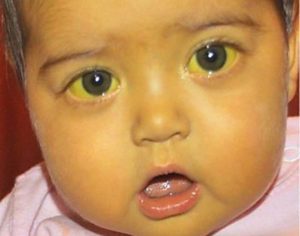 Болезнь чаще проявляется в течение первых суток после рождения крохи. Патологическую желтуху называют гипербилирубинемией, поскольку характеризуется повышением уровня билирубина до очень высоких отметок по причине нарушений в работе организма малыша или матери.
Болезнь чаще проявляется в течение первых суток после рождения крохи. Патологическую желтуху называют гипербилирубинемией, поскольку характеризуется повышением уровня билирубина до очень высоких отметок по причине нарушений в работе организма малыша или матери.
Недуг делится на несколько типов:
- конъюгационная (проявляется на 3-4 сутки);
- гемолитическая (сопровождается массивным распадом эритроцитов);
- обтурационная (развивается при частичной или полной непроходимости желчевыводящих путей);
- паренхиматозная (возникает при поражениях паренхимы печени).
Точно установить причину заболевания удается не всегда. Развитию болезни сопутствуют такие факторы, как естественное вскармливание, недоношенность, сильная потеря массы тела.