Лечение вирусного конъюнктивита у младенцев
Терапия вирусного конъюнктивита исключает использование антибиотиков, так как бактерицидные препараты не уничтожают вирусы. В этом случае они совершенно бесполезны. Конъюнктивит такого вида лечат противовирусными средствами. Как правило, используют глазные капли:
- «Офтальмоферон» — противовирусное и противовоспалительное средство;
- «Актипол» — препарат с противовирусным эффектом, ускоряющий регенерацию тканей.
Иногда в лечении применяются таблетки «Анаферон». Препарат разрешается использовать с 1 месяца жизни, но в ряде случаев врач выписывает его для лечения ребенка до 1 месяца.
Развитие органов зрения: 2-й и 3-й месяц жизни
Во второй и третий месяц жизни в зрительной системе малыша происходят значительные изменения. В этот период повышается острота зрения, функциональное косоглазие (если оно было) исчезает. Теперь ваш ребенок способен следить за движущимися объектами и старается фиксировать на них взгляд.

Светлая яркая комната с множеством цветов и форм помогает стимулировать развитие зрения вашего младенца.
Более того, малыш учится переводить взгляд с одного объекта на другой только глазами, не двигая при этом головой. Также глаза ребенка становятся более чувствительными к свету: в возрасте 3 месяцев порог чувствительности к свету снижается. Поэтому во время сна свет следует приглушать.
Советы: Чтобы стимулировать зрение ребенка в возрасте 2–3 месяцев:
Добавьте новые объекты в комнату или часто меняйте их расположение, чтобы малыш обогащал свой опыт.
Оставляйте ночник включенным, чтобы стимулировать зрение, когда ребенок не спит в кроватке.
На время сна следует класть грудничка на спину, чтобы снизить риск возникновения синдрома внезапной детской смерти (СВДС). Однако, когда малыш бодрствует и находится под присмотром, выкладывайте его на животик. Эта поза стимулирует развитие визуального восприятия и двигательной моторики.
В каком возрасте пропадает пленочка
Невозможно с точностью сказать, когда должна пропасть пленочка у младенцев. Поэтому врачи офтальмологи выделили максимальный возраст, дольше которого образование не должно находиться на поверхности глаз в норме. Он составляет 2 месяца. Если пленка сохраняется дольше этого времени, требуется провести диагностические тесты, чтобы выявить истинную причину состояния.
Чаще всего пленка может пропадать у младенца в течение первого месяца жизни. Это означает, что микрофлора поверхностной структуры глазных яблок стабилизировалась. Никаких новых изменений в ней не происходит.
Птоз верхнего века у новорожденных: причины возникновения
В числе причин возникновения птоза у малышей — травмы глаз или головы, дефекты врожденного характера, из-за которых мышцы глаза теряют тонус или нарушается нервно-мышечная передача верхнего века. Иногда глазная мышца бывает плохо развита или вовсе отсутствует.Также стать причиной птоза могут родовые травмы, опухоль на оболочке нерва, располагающегося на верхнем веке или на кровеносных сосудах.

Кроме того, птоз века у ребенка может возникнуть из-за неврологических заболеваний, вызывающий паралич мышц или нервов, которые отвечают за их работу.
Острый птоз развивается по нейрогенным причинам. Кроме того, он часто возникает при синдроме Горнера (обычно на одном глазу).
Птоз верхнего века у новорожденных редко возникает в качестве самостоятельного заболевания. Чаще всего его развитие свидетельствует о наличии других серьезных патологических процессов. Строго запрещено пытаться избавиться от опущения века народными средствами или с помощью применения медикаментозных средств. В лучшем случае они будут бесполезны, в худшем же — навредят малышу. Так, неправильно подобранное лечение может спровоцировать развитие других серьезных заболеваний глаз таких, как косоглазие и астигматизм.
Помочь в лечении птоза верхнего века у новорожденного сможет только врач-офтальмолог, который и определит истинную причину развития патологии.
От чего зависит цвет радужки ребенка
Текстурные, пигментационные, тканевые и сосудистые факторы в органах зрения. Они и составляют уникальную характеристику человека.
От чего зависит цвет глаз у ребенка, интересует новоиспеченных или будущих мам и пап.
Выделяют 2 условия, помогающих выяснить тон: количество и рисунок темно-коричневого пигмента (в медицине известен под названием меланин) в части органов зрения, расположенной между роговицей и хрусталиком.
Какую роль играет меланин
Меланин производится клетками под названием меланоциты. Это пигмент, который ответственен за тон кожного покрова и глаз. Так же, как солнечный свет превращает кожу в темный тон, он делает это и с оттенком через радужку. Когда малыш появляется на свет и подвергается воздействию яркого освещения, этот свет запускает продуцирование меланина в сосудистой оболочке, что приводит к изменению окраски.
Генетическая особенность
Наследование цвета происходит от матери и отца. Генетика играет немалую роль. Нормальные диплоидные клетки имеют 46 хромосом, разделенных на 22 пары аутосомных и пару половых X и Y. Эмбрион (ранняя степень развития человека) наследует по одной от каждого.
Составная часть клеток человека состоят из фрагментов дезоксирибонуклеиновой кислоты. Ученые обнаружили, что до 16 материальных носителей наследственности принимает участие в определении окраски. Ответственными за это считаются — OCA2 и HERC2, они часть 15 нуклеопротеидной структуры в ядре эукариотов. Гены состоят из различных форм одного и того же гена, расположенных в одинаковых гомологичных хромосомах.
Для каждого признака, который кроха унаследует, есть 2 аллельных гена. Если они схожие, называются гомозиготными. Если отличаются, то гетерозиготными. Для каждого признака экспрессируется один аллель (доминантный), в то время как другой (рецессивный) не экспрессируется (признак, который он представляет, не появляется). Рецессивные выражаются только при отсутствии доминирующего.
Аллели для оттенков принято разделять на синий, зеленый и коричневый. Зеленые подавляют голубой, а коричневые — зеленые и голубые. Если малыш получил синий и коричневый, цвет глаз будет коричневым, потому что он является доминирующим. Если у дочери/сына голубая радужка, это означает, что он получил голубые аллели от матери и отца.
Гены определяют окраску. Материальный носитель наследственности определяет, какое количество меланина вырабатывается в радужной оболочке. Чем больше пигмента продуцируется, тем темнее окраска. Потому что продукция меланина начинается с рождения, радужка младенцев кажется голубой.
Из этого следует, что наследственность влияет на оттенок органов зрения новорожденного. Он передается от родителей вместе с фрагментами ДНК, заключенными в хромосомах.
Замечали, как радужная оболочка людей меняется в зависимости от яркости помещения? Это происходит, потому что хориоидея состоит из двух слоев. Иногда пигмент присутствует в обоих слоях. В зависимости от яркости и дифракции солнечной энергии, воспринимаемой органом зрения, она способна изменять окраску.
У некоторых лиц они разного тона. Это происходит из-за состояния, называемого гетерохромией.
Когда меняется цвет
Наиболее резкие изменения тона происходят, когда грудничку исполнится 6–9 месяцев. К этому моменту накапливается достаточно пигмента, предсказывая, каким будет окончательный оттенок. Но существует высокая вероятность, что окраска изменится.
Зеленые глаза медленно превращаются в карие, или карие в коричневые. Изменения будут происходить до трехлетнего возраста. Примерно у 10% населения оттенок глаз способен измениться в зрелом возрасте.
Глаза ребенка останутся синими
Большинство новорожденных имеет голубую радужку, которая может изменить окраску с течением времени. Глаза остаются синими, если оба родителя передают малышу свои рецессивные синие гены. Если это не так, окраска меняется на постоянную (коричневый, зеленый или любой другой).
У большинства малышей кавказского происхождения при рождении появляются темно-синие глаза. Тем не менее, первоначальный тон изменяется.
Точно так же у младенцев азиатского и африканского происхождения, есть коричневый или темно-серый тон на момент рождения. Со временем они становятся черными или коричневыми.
Причины
В подавляющем большинстве случаев причины кроются в дефектах органа зрения, гораздо реже пелена возникает из-за сердечно-сосудистых или нервных болезней.
Список заболеваний, сопровождающихся похожими симптомами:
- Нарушение кровообращения в сосудах сетчатки.Это одна из самых распространенных офтальмологических патологий. Она характеризуется тем, что пелена появляется на некоторое время, а затем исчезает. Ее возникновение иногда сопровождается рядом других неприятных симптомов: и слабостью. Очень часто кровоснабжение сетчатки ухудшается на фоне более серьезного заболевания: гипертонии, тромбоэмболии, сахарного диабета или после острого нарушения кровообращения.
- Катаракта.
Еще одна болезнь, с которой офтальмологи сталкиваются ежедневно. Катаракта относится к медленно прогрессирующим заболеваниям, поэтому и пелена появляется не сразу. С каждым месяцем она становится все плотнее. Это происходит из-за постепенного помутнения хрусталика. Катаракта успешно лечится: современные методики позволяют произвести замену хрусталика и восстановить зрение даже в случае запущенной болезни. - Глаукома.
Приступ этого заболевания может спровоцировать резкий подъем внутриглазного давления. Нарушение зрения сопровождается болью в глазу и в голове. - Заболевания роговицы.
Роговицу достаточно сложно повредить, поэтому чаще всего пелена появляется на фоне воспаления или после серьезной травмы. Иногда слой роговицы разрушается в результате вялотекущей дистрофии. Во всех случаях появление пелены связано с помутнением роговицы – снижается прозрачность и меньше света доходит до сетчатки. - Миопия.
Пелена сопутствует только такой стадии заболевания, при которой нарушается нормальная конфигурация глазного яблока. Кроме расплывчатого зрения появляется множество других нарушений. - Отслоение сетчатки или дистрофия сетчатки.
Развиваются после травмы глаза, реже – на фоне хронических заболеваний, например, макулодистрофии. К отслойке сетчатки приводят болезни желез внутренней секреции, и ревматоидный артрит, а также все болезни, связанные с нарушением кровообращения. Иногда дистрофия бывает врожденной.
Не всегда причиной становится болезнь глаза. Пелена перед глазами возникает и на фоне сотрясения мозга. Поэтому при получении черепно-мозговой травмы первым делом нужно обратиться в травмпункт, и только потом проконсультироваться у офтальмолога.
Дакриоцистит у новорожденных
Причиной дакриоцистита новорожденных становится плохая проходимость носослезного канала. Вследствие этого различные бактерии, попадающие на оболочку глаза, не смываются слезой и накапливаются в слезном мешке. Он находится между носом и внутренним уголком века. Этот процесс провоцирует воспаление.
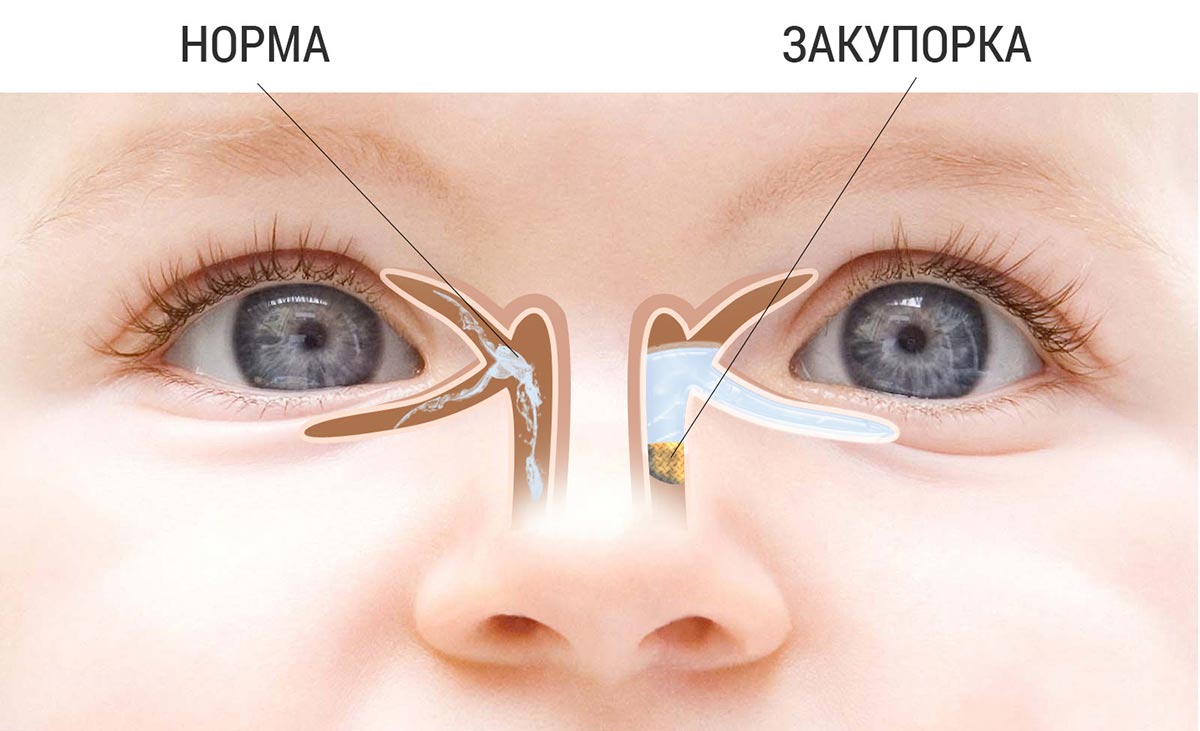
Закупорка происходит из-за того, что после рождения ребенка не произошло разрыва мембранной пленки. Она защищает дыхательные пути малыша от околоплодных вод, когда он находится в утробе матери. После рождения пленка должна разорваться и открыть слезные каналы.
Если этого не произошло, возникает непроходимость слезного канала
Блокировка становится причиной нарушения важной функции
Слезы обеспечивают увлажнение и питание глаз. Они образуют вместе с липидным слоем глазную пленку, которая снижает трение между веком и глазным яблоком. Кроме того, содержащиеся в слезах иммунные комплексы борются с бактериями, попадающими на слизистую оболочку.
Поэтому любое сужение или стеноз слезного канала нарушает процесс естественного слезообразования, естественной циркуляции.
Помимо неслучившегося разрыва мембраной пленки, у дакриоцистита могут быть и другие причины. Чаще всего проблема возникает из-за врожденного дефекта:
- недоразвитость слезного канала;
- аномальное расположение слезного мешка;
- нестандартное строение носа или слезных каналов;
- искривление костей лицевого черепа и др.
Такой дакриоцистит называется врожденным. Причиной вторичного дакриоцистита становится травма, которая привела к сужению или сдавливанию слезного канала, воспаление в полости носа, осложнение иного заболевания.
Птоз у новорожденных в приобретенной форме
Приобретенный птоз верхнего века обычно встречается у взрослых пациентов, так как чаще его возникновение провоцирует естественное старение организма. Но бывают и исключения.
Приобретенный птоз верхнего века бывает в трех формах:
- Нейрогенная: при ней птоз возникает из-за паралича глазного нерва, отвечающего за удерживание века в верхнем положении. Паралич может быть спровоцирован опухолью, внутричерепной аневризмой или травмой головы.
- Миогенная: при такой форме птоз является следствием нервно-мышечной патологии. В данном случае его диагностика осуществляется посредством эндорфиновой пробы. Как правило, птоз в миогенной форме развивается сразу на обоих глазах.
- Механическая: при ней птоз возникает в результате опухоли или рубцевания ткани.
- Атрофическая: возможна только у взрослых пациентов, так как ее причиной является старение организма.
Влияют ли заболевания на цвет глаз?
Некоторые серьёзные недуги могут оказать существенное воздействие на оттенок радужки, особенно если проходят в тяжёлой форме. Рассмотрим самые распространённые из них:
- В результате заболевания Вильсона-Коновалова вокруг внутренней части глаза образуется яркое кольцо. Недуг связан с нарушениями, происходящими в нервной системе.
- Сахарный диабет (только в тяжёлой степени проявления) вследствие образования новых сосудов меняет первоначальный оттенок на красновато-розовый. Причём на зрение диабет не влияет.
- Анемия значительно осветляет радужку, так как в организме не хватает железа.
- Меланома трансформирует цвет в более тёмный.
- Увеит (воспалительный процесс) преобразовывает любой оттенок в красноватый, так как кровь задерживается в сосудах.
Как лечить заболевание у новорожденных?
Если подтвержден диагноз дакриоцистит, врачи назначают стимуляцию слезно-носовых протоков. Для этого проток, который расположен на нижнем веке внутреннего уголка глаза, массажируют легкими движениями по направлению к носу. Это процедуру делают в течение дня 5-7 раз. В результате постоянного давления закрытая мембрана протока разрывается, канал становится открытым. Если канал не открывается до 6 месяцев с момента рождения, необходимо провести операцию. Она несложная и проводится окулистом в кабинете поликлиники. В канал врач вводит тончайший зонд и открывает его. В редких случаях такая операция проводится под общей анестезией.
Пока канал не открылся, глаз необходимо постоянно промывать. Это предотвратит осложнение заболевания и не даст инфекции распространиться на другой глаз.
Если после открытия канала нагноение не исчезло, необходимо проконсультироваться с окулистом. Возможно, врач назначит лечение антибиотиками.
Если врач диагностировал бактериальный конъюнктивит, он назначит сначала промывания. Когда такое лечение не помогает, доктор прописывает антибиотикотерапию. Конъюнктивит вирусной природы лечат антивирусными препаратами. Лекарства могут быть в форме капель или мази. Иногда может потребоваться прием препаратов внутрь в виде таблеток.
Инородное тело удалит окулист. Самостоятельно пытаться извлечь раздражитель не рекомендуется. Категорически запрещается пользоваться различными предметами, особенно острыми или твердыми.
Можно попробовать закапать в глаз кипяченую воду, чтобы инородное тело смылось. Но посещение окулиста обязательно в любом случае. Даже успешно извлеченное инородное тело могло поцарапать слизистую оболочку. Вовремя проведенное лечение поможет избежать осложнений.
Этапы развития
Глазки у эмбриона начинают формироваться на 8-10 неделе беременности
Важно, чтобы в этот момент мама была здоровой, и никакие негативные факторы не повлияли на правильную закладку органов зрения, зрительного нерва. Патологии, которые возникают в период пребывания в утробе, довольно тяжело поддаются коррекции, если поддаются ей вообще. В мамином животе малыш различает свет и тьму, демонстрирует безусловные зрительные рефлексы, но яркого света он не видит, привыкая к затемненной и тусклой атмосфере
После рождения карапузу нужно адаптироваться к новым для себя условиям обитания. Различать что-то еще, кроме света, малыш начинает примерно в 3 недели после рождения. Именно на этом этапе начинает формироваться предметное и цветовое зрение
В мамином животе малыш различает свет и тьму, демонстрирует безусловные зрительные рефлексы, но яркого света он не видит, привыкая к затемненной и тусклой атмосфере. После рождения карапузу нужно адаптироваться к новым для себя условиям обитания. Различать что-то еще, кроме света, малыш начинает примерно в 3 недели после рождения. Именно на этом этапе начинает формироваться предметное и цветовое зрение.

К началу второго месяца самостоятельной жизни малыш уже может очень небольшое время удерживать взгляд на больших ярких и крупных предметах, удаленных от него на расстояние не более 60 см. К 3 месяцам малыш способен следить за бесшумной игрушкой глазками уже значительно дольше. Причем сама игрушка теперь может перемещаться вправо-влево и вверх-вниз. Ребенок повторяет аналогичные движения глазными яблоками, поворачивает голову в сторону яркого интересующего его предмета.
К полугоду у детей формируется стереоскопическое зрение. Малыш без проблем фокусируется на предметах, следит за ними глазами, может дотянуться и взять игрушки в руки.


После 6 месяцев карапузы учатся видеть дальние пространства. Стереоскопическое зрение позволяет им видеть мир объемным, полноценным, а совершенствующиеся возможности тела (он учится сидеть, ползать, ходить) — постепенно стимулируют развития корковой части головного мозга, которая отвечает в том числе и за накопление зрительных образов. Малыш учится оценивать расстояние между предметами, преодолевать его, цветовая гамма во втором полугодии жизни тоже становится более насыщенной.
Врожденная физиологическая дальнозоркость, свойственная всем младенцам, обычно проходит к 3 годам. В течение этого времени у малышей активно растут глазные яблоки, развиваются и совершенствуются глазные мышцы, зрительный нерв. Органы зрения ребенка становятся максимально похожими на взрослые только к 6-7 годам.

Лечение косоглазия консервативными методами
Глаза детей дошкольного возраста продолжают активно расти. К семи-восьми годам глазное яблоко приближается к параметрам глаз взрослого человека, но оптическая система формируется вплоть до 20-21 года
В период роста особенно важно следить за уровнем зрительной нагрузки, даже если у ребенка нет никаких офтальмологических патологий. Если же есть косоглазие одного глаза или сразу двух, амблиопия, астигматизм, близорукость или дальнозоркость, то, кроме обязательных профилактических мероприятий, в ежедневном плане дня должны присутствовать и лечебные процедуры
Избавиться от дефекта небольшой степени вполне реально, регулярно выполняя специальные упражнения для глаз и следуя всем пунктам комплекса лечения, назначенного профильным специалистом. Для лечения косоглазия широко применяются аппаратные методики. Не стоит игнорировать занятия, даже если у ребенка патология сильной степени и все равно предстоит оперативное вмешательство.
Косоглазие: основные методы лечения детей:
- упражнения для глаз, укрепляющие глазодвигательные мышцы, улучшающие обмен веществ, положительно влияющие на аккомодационные возможности глаз и процессы восстановления зрения;
- аппаратные процедуры — при косоглазии эффективны занятия на синоптофоре, магнитотерапия, электростимуляция и вакуумный массаж;
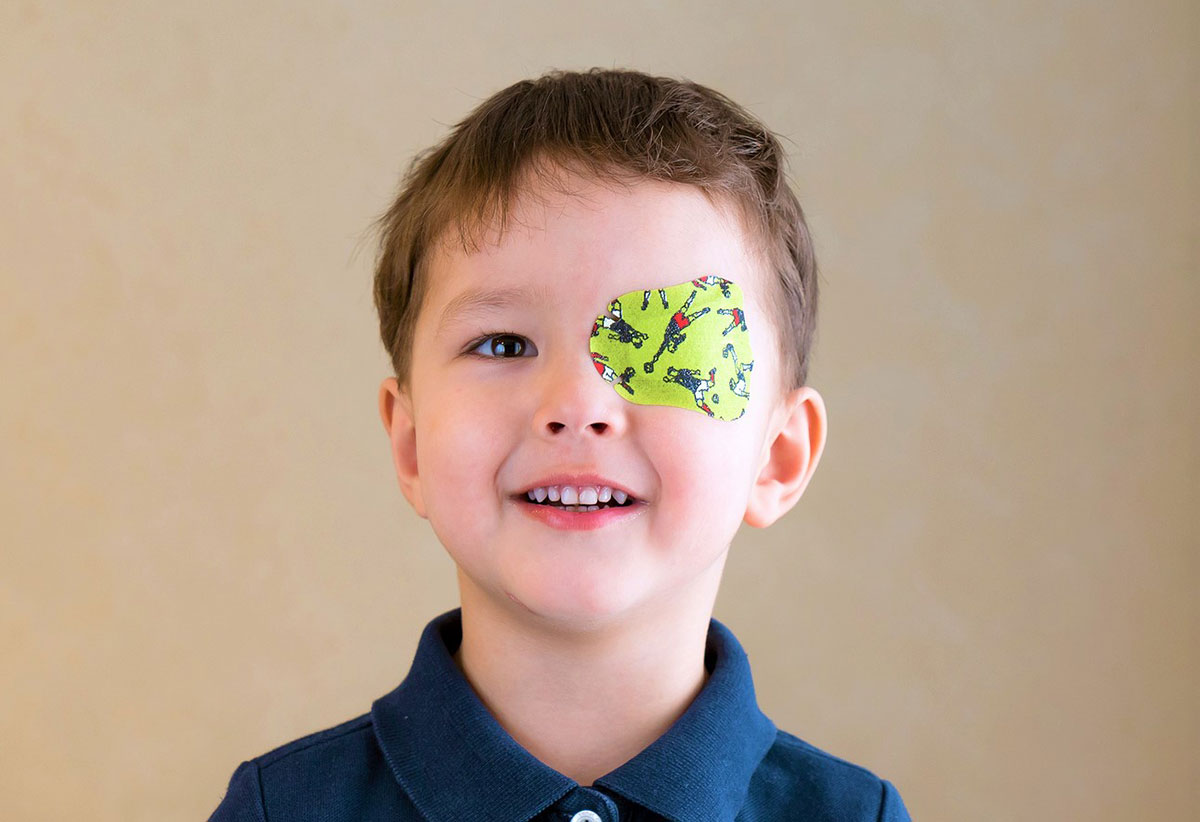
- коррекция очками, ношение специальной повязки.
Дети младшего возраста неохотно надевают очки, также возникают трудности и с ношением повязок, которые нужны при амблиопии. Что такое амблиопия? Это состояние, симптомы которого похожи на признаки косоглазия. При этом мозгом не воспринимается информация от глаза, который плохо видит, и он начинает косить
Родителям детей с косоглазием, амблиопией, крайне важно найти подходящий способ и заинтересовать ребенка в лечебном процессе, если он слишком мал, чтобы понять мотивацию терапии
Перед началом коррекции необходимо предложить ребенку, у которого диагностировано косоглазие, поиграть с яркими оправами, что поможет не бояться малышу очков с линзами. Также, если предложить ему на выбор несколько интересных наклеек для окклюзии с разнообразными сюжетами, то вероятность сопротивления лечению снизится в разы.

Что дает ношение повязки? Такое лечение обладает высокой эффективностью при амблиопии. Если регулярно применять этот метод окклюзии, то плохо видящий глаз быстро включится в работу и острота зрения будет постепенно восстанавливаться. Главное — это не просто пассивное ношение повязки, а активная зрительная работа при этом. Очень важна работа открытого глаза. Малыш может собирать кубики, конструктор, продевать шнуровку и т.д. К сожалению, не все виды косоглазия поддаются консервативному лечению, и иногда операция — это единственный выход для того, чтобы избавиться от дефекта.
Формирование зрения после рождения
Закладка органов зрения начинается еще в утробе матери. На 8 неделе беременности появляются основные клетки. На этом этапе акушер-гинеколог направляет будущую маму на анализ крови, чтобы определить состояние работы ее внутренних органов, и при необходимости назначает витаминный комплекс, который обеспечит питание плода через пуповину всеми необходимыми элементами. Если мама будет питаться неполноценно, будущий малыш не получит достаточного количества строительного материала, чтобы смогли сформироваться его внутренние органы.
Сразу после рождения грудничок различает свет и темноту. Однако к тому возрасту, когда отпадает пуповинный отросток и заживает рубец, то есть к концу второй недели жизни, у малыша появляется цветовое восприятие.
Важно! Миф о том, что новорожденные видят все в перевернутом состоянии, не соответствует истине. Зрение ребенка не переворачивает изображение, а подает его в очень мутном виде
На втором месяце малышу становятся зрительно доступны яркие предметы, удаленные на 50-60 см. В 3 месяца, когда исчезают кишечные колики, появляется способность следить за движущимися предметами. Малыш уже может менять направление движения глазных яблок вверх-вниз, слева направо. К полугодовалому возрасту зрение полностью может фокусироваться на предметах, даже когда они удаляются и приближаются.
Почему у младенцев мутные глазки
Мутными глаза у грудничка могут быть до недели. Происходит это потому, что радужка еще не содержит меланин или содержит его в малых количествах. У детей темноглазых рас, таких, как монголоидная, малыши рождаются с уже карими глазками, потому что в их организмах от мамы накопилось достаточно меланина. У блондинов и светлокожих детей глазки при рождении часто синие или голубые, с возрастом этот цвет может меняться, на что влияют гены и количество меланина.

Альбиносы
Интересно! У темноволосых родителей может родиться ребенок-альбинос. Он будет иметь белоснежные волосы и светлые глаза. Этот феномен возникает из-за врожденной генетической особенности крохи. Вероятность проявления альбинизма составляет 25%.
Когда проходят пленочки
Пленочки на глазах у новорожденного не являются патологией или симптомом болезни, если глаза не гноятся и не склеиваются по утрам. Физиологическая пленка новорожденного пройдет самостоятельно к 2 месяцам. Многие мамы, не зная о защитных пленках грудничков, принимают их за ресничку, попавшую в глаз, и стремятся вытащить. Делать этого категорически нельзя. Все, что волнует маму в отношении ее младенца, она должна обсуждать с врачом и не предпринимать никаких самостоятельных действий, тем более лезть ребенку в глаз.
Диагностика косоглазия
Заподозрить наличие косоглазия несложно – отклонение глазного яблока от точки фиксации взгляда видно невооруженным глазом. Поэтому при первых признаках заболевания необходимо обязательно обратиться к для уточнения диагноза и решения вопроса о дальнейшей тактике. При косоглазии врач-офтальмолог тщательно собирает анамнез, проводит комплексное обследование органа зрения.
Наши врачи
Будник Александра Петровна
Врач — офтальмолог
Стаж 27 лет
Записаться на прием
Махмутова Татьяна Игоревна
Врач-офтальмолог, кандидат медицинских наук, врач высшей категории
Стаж 30 лет
Записаться на прием
Махмутов Владимир Юрьевич
Врач-офтальмолог, доктор медицинских наук, профессор
Стаж 33 года
Записаться на прием
Алиева Зайнаб Абдуллаевна
Врач-офтальмолог
Стаж 39 лет
Записаться на прием
Ортокератологическое лечение
- Стоимость: 22 000 руб.
- Продолжительность: 1,5-2 часа
- Госпитализация: Госпитализация не требуется
Подробнее
Лечение косоглазия
Самым эффективным методом лечения косоглазия считается хирургическое вмешательство – операция проводится только после того, как больной пройдет терапевтическую коррекцию зрения и вылечит все сопутствующие заболевания.
Для выбора грамотной и эффективной тактики лечения нужна индивидуальная диагностика, которая позволит дифференцировать астигматизм, снижение остроты зрения, выяснить истинные причины косоглазия.
Лечение рассматриваемой патологии всегда проводится под контролем специалистов:
- Коррекция оптического типа. Для этого больному подбираются очки или контактные линзы – такое встречается нечасто, но теоретически вполне возможно. В некоторых случаях глаз, который здоров, лишается возможности видеть — просто заклеивают нужную сторону очков. Таким образом, больной глаз, который косит, принуждают активно работать, что предотвращает снижение зрения, а в некоторых случаях удается даже полностью избавиться от проблемы. Коррекционная терапия уместна для лечения косоглазия в раннем детском возрасте.
- Повышение остроты зрения глаз. Для этого проводится специально составленный комплекс упражнений, регулярно выполняется гимнастика.
Операция по исправлению косоглазия назначается только офтальмологом и в том случае, если консервативные методы терапии не дали положительных результатов, либо вовсе не применялись по причине нецелесообразности. Оперативное вмешательство проводят под местным обезболиванием, но если специалисту предстоит работать с ребенком, то мы используем общий наркоз. Хирургическое лечение длится всего 1 день.
Особое внимание стоит уделить восстановительному периоду — одной только операции мало, нужно еще закрепить результат. Речь идет о регулярном выполнении специально подобранных упражнений на протяжении 6-12 месяцев
Если все назначения и рекомендации офтальмолога пациент выполняет в точности, то косоглазие можно вылечить даже у взрослого человека.
Профилактические мероприятия
Во-первых, нужно регулярно проходить осмотр у офтальмолога — нередко косоглазие проявляется кратковременно, выявить его и уточнить истинные причины патологии можно только с помощью специального обследования.
Во-вторых, нужно регулировать зрительные нагрузки и соблюдать правила гигиены глаз. Ребенку нужно четко ограничивать время просмотра телевизора и работы/игр на компьютере, важную роль играет и соблюдение режима дня — нужно полноценно отдыхать в ночное время и спать не менее 6-7 часов в сутки.
В-третьих, следует избегать стрессов, нарушений психоэмоционального фона.
Если вовремя оградить ребенка от зрительной нагрузки и психоэмоциональных потрясений, взрослому – придерживаться режима дня и регулярно проходить осмотр у специалиста, то удастся избежать развития рассматриваемого заболевания.
Наши услуги в офтальмологии
| Название услуги | Цена в рублях |
|---|---|
| Прием врача-офтальмолога (первичный) | 3 900 |
| Исследование полей зрения (периметрия) | 1 500 |
| Операция по поводу косоглазия (дети) | 60 000 — 90 000 |
- Катаракта
- Дистрофия сетчатки
Основные симптомы
Для того чтобы вовремя диагностировать заболевание в домашних условиях необходимо при длительном закисании глазок обращать внимание на следующие симптомы:
- обильное слезотечение – как правило, у младенца, страдающего от дакриоцистита, в глазике постоянно стоит слеза. В результате этого создается ощущение, что малыш только что плакал. Позже, когда в застоявшуюся слезку попадает любая инфекция, она превращается в гноевидную массу, которую мы и видим на глазах младенца по утрам;
- покраснение глаз – заметное покраснение внутреннего уголка глаза, как правило, вызвано выделением гноя из слезного канала, это основной признак развивающейся инфекции;
- гнойные выделения – если после 10-го дня жизни глазки все еще закисают, а при легком надавливании на глазной мешочек из слезного канала выделяются гноесодержащие массы, то это значит, что у малыша уже развился дакриоцистит.
Промывать закисающие глазки грудным молочком можно
только в течение первых 10 дней, после чего оно становится идеальной
средой для размножения бактерий!






Когда у новорожденного открываются глазки, они могут быть мутными из-за того, что глазной механизм еще не достаточно развит. Это нормально и необходимо время, чтобы глазки начали видеть яснее. Не волнуйтесь, это естественный процесс, который с течением времени должен улучшиться.