Что делать, если попа стала красной? Советы опытных мам и педиатров
- Смените марку подгузника и одевайте его только на ночь, пока краснота не уйдет. Запаситесь пеленками и терпением. Обязательны частые воздушные ванны.
- Подмывайте малыша настоем ромашки. Она хорошо подсушивает и дезинфицирует. Отлично помогают травяные ванночки из череды или календулы. Устраивайте их 3—4 раза в день по 10—15 минут.
- Если нужно подсушить кожу (опрелости, прыщики), используйте присыпку или крахмал. Мой педиатр советует делать так: высыпаете порошок на тарелку и ваткой припудриваете разраженное место.
- Увлажняющих и заживляющих средств очень много. Здесь нужен индивидуальный подход. Можно попробовать касторовое масло и масло шиповника, крем Бепантен, Ла-кри, Судокрем, Бороплюс, Деситин, Пантодерм. Мазать нужно несколько раз в день, в течение недели.
- При молочнице обрабатывайте ротик раствором соды (1 ч.л. на стакан кипяченой воды) и раствором сангвитрина (пропорции те же). Постоянно стерилизуйте соску и бутылочки. Когда болезнь уйдет, поменяйте их на новые.
- При дисбактериозе начните принимать препараты, содержащие полезные бактерии.
Долгое время считалось, что оксолиновая мазь — это панацея от любых простудных и вирусных заболеваний. Мамы покупали ее для своих новорожденных детей. Сегодня специалисты утверждают, что эффективность этого препарата сильно преувеличена. Итак,
нужна ли оксолиновая мазь детям
?Стоит ли бить панику, если
в моче ребенка обнаружили лейкоциты
? Может ли это служить сигналом серьезного заболевания? Давайте разбираться вместе.Сухая кожа доставляет дискомфорт новорожденным и служит причиной беспокойства для родителей. Что делать, если у вашего малыша сохнет кожа рассказано на этой странице
www.o-my-baby.ru/razvitie/kozha/suhaya.htm
Наблюдение после вакцинации
Если уплотнение небольшое и держится не долее 3-5 дней – беспокоиться не о чем. Многие мамы начинают волноваться при разрастании шишки или когда оно долго не проходит. Но здесь в первую очередь надо смотреть на самочувствие ребенка: если никаких заметных проблем нет, то и не стоит впадать в панику, даже если шишка не рассасывается пару недель.
Чтобы точно знать, какие реакции возможны после прививки, внимательно изучите инструкцию к вакцине. Советуем соблюдать следующие правила после прививки:
- Место укола не мочить и не нагревать, оно должно быть сухим. Выбирайте одежду, чтобы место инъекции не потело.
- Когда моетесь, не трите место укола мочалкой, лучше, если и мыло не будет на него попадать.
- Ничем не обрабатывайте ранку, в том числе мазями (например, Вишневского), кремами, зеленкой и йодом: своими действиями нормальную реакцию организма на прививку вы можете превратить в абсцесс.
- Не трите и не расчесывайте ранку, не мните и давите на неё, не давайте это делать ребенку.
- Одеваться надо в свободную одежду, чтобы место укола не терлось о ткань. Лучше выбрать одежду из натуральных тканей, так как синтетика может вызвать аллергическую реакцию.
Как облегчить состояние
Так как уплотнение относится к обычным местным реакция на вакцину, настоятельно советуем вам не впадать в панику и избегать самолечения: через 3-5 шишка сама рассосется, а неверно выбранные лекарства могут только ухудшить самочувствие. Если ребенок пытается расчесать место укола, можно прикрыть его легкой марлевой повязкой.
У ребенка красная попка: причины и симптомы
У ребенка красная попка? Есть ли малыши, которые смогли вырасти, не пройдя этот не самый приятный для них этап жизни? Как это исправить? Это, конечно же, не опасно, но лучше отнестись к этому серьезно уже при первых симптомах, чтоб избежать дальнейшего появления белых гнойничков. Любой родитель с трепетом и заботой относится к своему ребенку, особенно если речь идет о новорожденном. Такой симптом, как покраснения на попке, часто встречается в семьях, где живет ребенок. Причин этому может быть несколько. Проявляться они могут по-разному: в виде покраснения, пятнышек, сыпи. Родителям сложно отличить покраснения от аллергических реакций.
Причины высыпаний у малыша
Заболеваний, при которых на попе младенца может появиться сыпь очень много, однако чаще всего причиной является пеленочный дерматит. Иногда это состояние называют словами «раздражение» и «потница».
Другие болезни, которые вызывают покраснение:
- Аллергия.
- Псориаз и экзема.
- Корь, ветрянка, краснуха.
- Стрептодермия.
- Грибковое поражение кожи.
Иммунитет малыша защищен антителами мамы, которые передавались во время вынашивания, а также попадают с молоком при кормлении. Поэтому вероятность инфекционных заболеваний не такая уж и большая, но она есть.
Именно риск инфекционной этиологии сыпи делает эту проблему актуальной.
Раздражение у грудничка
Первой и самой частой причиной покраснения на попе является пеленочный дерматит. Способствуют его развитию особенности кожи младенца:
- Несовершенство кожного покрова.
- Несформированная система потоотделения.
В местах, где имеются кожные складки, происходит избыточное потоотделение. Неопытные мамы стараются укутать и согреть ребенка, вызывая дополнительное образование пота.
В местах, где кожа имеет избыточную влажность, происходит раздражение, возникает воспалительный процесс.
Проявляется пеленочный дерматит следующим образом:
- Кожа на попе может быть просто красной.
- Иногда возникают мелкие точки, обильно покрывающие попу.
- В тяжелых случаях формируется мокнутие, кожа повреждается, появляется прозрачное отделяемое.
Красное пятно
Если на коже ребенка появились крупные красные пятна, то помимо раздражения следует подумать и о других возможных состояниях:
- Аллергия.
- Стрептодермия.
- Экзема и псориаз.
Многие дети уже с рождения предрасположены к развитию аллергических реакций. На коже это состояние может проявляться атопическим дерматитом или крапивницей. Последний симптомокомплекс известен всем — на коже возникают характерные волдыри. А вот атопический дерматит вполне может выглядеть как красное пятно. Обычно прослеживается связь с тем или иным аллергеном.
Стрептодермией называется поражение кожи стрептококком. Это состояние довольно тяжелое и требует назначения антибиотиков. Может развиваться уже на имеющемся пеленочном дерматите. При стрептодермии, кроме кожных симптомов, обычно страдает и общее состояние: повышается температура, ребенок становится плаксивым и раздражительным.
Экзема и псориаз — одни из самых распространенных дерматологических заболеваний, которые могут возникать уже у малышей. Поражаться кожа может и на попе. Однако в отличие от раздражения при этих болезнях кожа сухая и даже шелушится. Диагностикой патологии занимается врач дерматолог. Заболевания имеют наследственную природу и могут передаваться от родителей.
Мелкие красные точки
Мелкая сыпь на коже тоже может быть при простом раздражении. Но иногда этот симптом может быть тревожным проявлением вирусных заболеваний:
Если мама не кормит малыша грудью, то риск возникновения этих болезней у него увеличивается, ведь антитела не передаются с молоком.
Защититься от таких проблем помогают прививки, другого профилактического средства не существует.
Кожа у новорожденного красная
У новорожденного малыша сразу после рождения может быть красная кожа. Гиперемия выражена в разной степени на различных участках дермы. Локальное покраснение кожи после рождения за несколько дней проходит самостоятельно и не требует лечения.
Причина заключается в том, что кожа адаптируется к условиям внешней среды.
Вросшие волосы в подмышках
Это, пожалуй, наиболее неприятный вариант. Во-первых, в этих местах крайне тонкая кожа и она постоянно раздражается. Во-вторых, самостоятельное удаление нежелательного волоса принесет массу дискомфорта. Наконец, из-за использования дезодорантов и повышенного потоотделения в области, где располагается такой волосок, часто ощущается боль и появляется воспаление за счет присоединения инфекции. Поэтому операцию необходимо осуществлять крайне бережно:
- За несколько суток до удаления начинаем подготовку — обрабатываем кожу препаратом от акне, который в своем составе содержит салициловую кислоту. Такие лосьоны слишком агрессивны для лица, но в месте роста волос они приводят к истончению кожи и останавливают воспалительный процесс;
- Перед самым удалением уберите оставшуюся салициловую мазь, распарьте кожу, обработайте все инструменты;
- Если все предыдущие этапы выполнены верно, то даже невооруженным глазом возможно будет рассмотреть вросший волос. Проводим процедуру удаления волоса и протираем место антисептиком.
Как диагностируют пузырчатку
Вначале дерматолог обследует состояние слизистых и кожи, осмотрит пузыри в поисках индикатора состояния, называемого симптомом Никольского: при легком трении ватным тампоном или пальцем здоровой с виду кожи верхние слои эпидермиса отслаиваются и обнажается мокнущая поверхность.
Затем для подтверждения диагноза врач может провести биопсию зоны поражения (волдыря), просмотрев образец ткани под микроскопом. В лаборатории в образце могут быть найдены аномальные антитела, которые помогут специалисту определить тип пузырчатки.
Типы пузырчатки
Пузырчатка обыкновенная (Pemphigus vulgaris) – наиболее распространенный тип этого заболевания, симптомы которого обычно сначала появляются во рту и не зудят, но могут быть болезненными. Волдыри могут появиться на коже, а иногда и на половых органах. Листовидная или эксфолиативная пузырчатка (Pemphigus foliaceus) не сопровождается образованием пузырей во рту. Волдыри сначала появляются на лице и коже головы. Затем на груди и спине появляются волдыри, которые, как правило, но безболезненны. Вегетирующая пузырчатка, или болезнь Нейманна (Pemphigus vegetans) сопровождается образованием волдырей в паху, под руками и на ногах. Паранеопластическая пузырчатка – очень редкий тип пузырчатки, которая встречается у людей с некоторыми видами рака. Волдыри и язвы в этом случае могут появиться во рту, на губах и на коже. Также может вызвать проблемы с легкими.
Чем лечить покраснение?
Легкое покраснение кожи после рождения не должно лечиться никаким способом, ребенок осматривается врачом акушером, а после выписки педиатром. Если доктора не видят необходимости в терапии, то лечить малыша не следует.
При легкой степени пеленочного дерматита специфическая терапия также не требуется. Достаточно соблюдать меры профилактики, которые будут описаны ниже.
Сильное покраснение требует обращения к специалисту, который определит тактику дальнейшего лечения.
У малышей ограничено применение любых лекарственных средств. Применяйте один из следующих препаратов:
Системные средства
Пеленочный дерматит лечится только местно. А применение лекарств внутрь или в уколах требуется при вирусных, бактериальных и аутоиммунных заболеваниях. Могут использоваться такие препараты:
- Антибиотики различных химических групп.
- Противовирусные препараты.
- Дезинтоксикационные растворы.
- Цитостатики и глюкокортикостероиды.
- Антигистаминные лекарства.
Безусловно, применение этих средств без рекомендаций врача запрещено. Каждый из них обладает целым рядом побочных эффектов.
ЭФФЕКТИВНЫЙ УХОД ЗА КОЖЕЙ СРЕДСТВАМИ ЭМОЛИУМ
Беременным с АтД в анамнезе следует очень бережно ухаживать за своей кожей и регулярно использовать современные эмоленты. Лучше выбирать линии аптечной косметики, которые имеют сбалансированный состав, не содержат красителей и синтетических отдушек. С целью очищения кожи лучше применять моющие средства с кислым рН и кремовой составляющей.
Отличным решением будет использовать в профилактических и лечебных целях средства Эмолиум. Будущая мама сможет подобрать эмоленты в одной из трех серий: базовая, специальная и триактивная. Это могут быть эмульсии, гели и кремы для мытья и увлажнения. Все средства разработаны специально для проблемной кожи, склонной к атопии и другим дерматологическим проблемам. Узнать подробности можно здесь https://www.emolium.ru/products/.
Секреты детского тела
Для понимания причин покраснения попы новорожденного, нужно знать основы физиологии младенца. Ведь в отличие от взрослого, такая проблема возникает на нежной коже ребенка, довольно часто. Итак, в чем же особенность детского организма:
- Очень чувствительная кожа. Тело новорожденного, настолько нежное, что его организм мгновенно реагирует на любые раздражители. Будь то аллергия на продукты питания или на внешний раздражитель (мокрый подгузник на попе). К тому же, появляясь на свет, новорожденному приходится привыкать к новой среде, в которой многие вещи сделаны из химии;
- Несовершенная система потоотделения. Включаясь активно в новый мир, организм малыша начинает подстраивать все свои системы на новый лад. И первое время система потоотделения новорожденного может вредить коже ребенка;
В жаркое время, организм остужает тело новорожденного, выделяя пот. А если у ребенка в этот момент одет подгузник, создается парниковый эффект. Появляются красные пятна на попе новорожденного, а сам малыш испытывает дискомфорт.
- Наличие большого количества липидов в коже новорожденного. Благодаря такому количеству, идет дополнительная защита организма, так как липиды способствуют активному обезвреживанию вредных элементов аммиака мочи и ферментов кала. При этом тонкий слой кожи (роговой) может пострадать, а попа краснеет.
Синдром раздраженного кишечника (СРК)
Синдром раздраженной толстой кишки является полиэтиологическим заболеванием и представляет собой функциональные нарушения кишечника. При таком состоянии может нарушиться моторика стенок толстой кишки, секреторные процессы и всасывание.
К причинам возникновения раздражения в заднем проходе этой патологии у детей относится:
- нарушенная деятельность нервной и вегетативной систем;
- патологическое изменение микрофлоры (дисбактериоз);
- стрессы;
- психологические расстройства;
- недостаточно витаминизированное питание.
Очень часто, родители пренебрегают советами педиатров и кормят детей большим количеством мучных продуктов, дают им кофе и много шоколада. Но ведь не зря все эти продукты педиатры советуют ограничивать, а кофе совершенно противопоказано к употреблению до 16 лет. На фоне принятия в пищу таких продуктов и напитков может возникнуть синдром раздраженной толстой кишки и раздражение в заднем проходе.
Но даже в том случае если симптомы полностью соответствуют вышеописанным, не следует ставить самостоятельно такой диагноз, как синдром раздраженной толстой кишки. Симптом раздраженной толстой кишки имеет схожие симптомы с болезнью Крона, язвенными колитами. Именно по этой причине при таких признаках необходимо сразу обратиться в стационар.
Если точно установлен синдром раздраженной кишки, лечение раздражения в заднем проходе назначается педиатром. Если присутствует понос, то для приема выписываются антидиарейные препараты, при поносе — закрепляющие лекарства.
Гигиена лежачего больного
Во всех обучающих пособиях и рекомендациях по уходу за обездвиженными больными советуют как можно чаще проветривать комнату и регулярно делать влажную уборку. Конечно, мыть полы ежедневно в силу разных обстоятельств могут не все, но нужно стараться делать это хоть раз в неделю. Чистота и порядок поднимают настроение, а это — лучшее средство для восстановления больного. Постельное белье тоже нужно менять каждую неделю, от этого зависит выздоровление пациента. Если простыня слежалась, скомкалась и засыпана крошками, появления пролежней не избежать.
Перед заменой постельных принадлежностей лучше переложить больного на другую кровать. Крупных людей перекладывать нужно вдвоем или втроем, поддерживая под голову и лопатки, поясницу и руки, поднимать нужно одновременно. Но если это не представляется возможным, подвиньте пациента на край постели, скатайте простыню в рулон, а на освободившееся место стелите свежую.
1. Уход за кожей.
Лежачего больного, если это возможно, нужно удобно усадить, чтобы он мог самостоятельно умыться с мылом водой комнатной температуры. В первую очередь, необходимо обтереть кожные покровы пациента марлевым тампоном или губкой, смоченными спиртовым раствором, водкой или одеколоном. Тяжелым больным положены обтирания всего тела камфорным спиртом, особенно тщательно обрабатывайте участки в паховых складках, подмышках и область под грудью у женщин. Сухую кожу раз в два–три дня нужно смазывать жирным кремом (детским).
Из доступных аптечных средств по уходу за телом и кожей лежачих взрослых лучше всего подходят неспиртовые лосьоны для снятия раздражения и смягчения, пенки для душа. Они питают кожные покровы и устраняют запах мочи.
Слабых лежачих пациентов или больных в тяжелом состоянии обмывают прямо в кровати, подстилая сверху постельного белья плотную клеенку. Марлей или губкой, смоченной в мыльной воде, протирают верхнюю половину тела, потом живот, внешнюю и внутреннюю части бедер.
Для подмывания удобно использовать подкладное судно для опорожнения кишечника и мочевого пузыря. Можно подмывать больного теплой водой или раствором фурацилина 1: 5 000. Эту процедуру нужно повторять несколько раз в день. Заранее приготовьте непромокаемую пеленку или клеенку, емкость с водой (кувшин или ковшик с носиком), тампоны из ваты и держатель. Пациент должен находиться на спине и подогнуть под себя ноги (если может). Поливайте наружные половые органы и промежность теплой водой из кувшина, потом насухо протрите кожу ватными тампонами.
2. Профилактика пролежней.
Пролежни проявляются как язвы на кожных покровах. Зачастую они возникают на крестце, ягодицах, лопатках, затылке, пятках и местах, где ткани сдавливаются под собственной тяжестью тела, плотно соприкасаются с постелью, где нет доступа воздуха. Главный признак — побледнение кожных покровов лежачего больного, потом краснота, шелушение и отслаивание верхних слоев кожи. Если не предпринять срочные меры, может случиться некроз. В особенно тяжелых случаях происходит отмирание не только мышц, но и хрящей, а в редких случаях — костей.
Для профилактики появления пролежней необходимо регулярно делать следующие процедуры:
- Менять положение лежачего человека несколько раз в день, если это позволяет состояние пациента.
- Обмывать места, более подверженные образованию пролежней, мыльной теплой водой и протирать камфорным спиртом.
- Делать простейший массаж (разминать) в тех местах, где могут появиться пролежни.
- Своевременно менять постельное белье, следить, чтобы в кровати не оставались крошки после еды.
- Подкладывать под таз надувной круг для плаванья таким образом, чтобы тазовая область находилась в отверстии.
- При перегревании и красноте растирайте кожные покровы сухим полотенцем, а для улучшения кровообращения можно проводить прогревания поврежденных зон кварцевой лампой.
- Делать ежедневные обмывания теплой водой (не горячей) с мылом, протирать спиртовыми растворами и пудрить детской присыпкой.
Какая бывает сыпь?
Важным фактором является цвет и внешний вид сыпи. Она бывает красной, белой, геморрагической, плоской, выпирающей, может приносить большой дискомфорт или быть почти не ощутимой. Рассмотрим основные виды сыпи у новорожденного.
Красная сыпь у грудного ребенка может быть симптомом неопасных заболеваний:
- дерматита (пеленочной сыпи) (рекомендуем прочитать: чем лечить пеленочный дерматит у новорожденных: советы);
- токсической эритемы;
- неонатального пустулеза.
Кожа может быть красная, как после ожога, а может быть совсем слегка присыпана. Красная сыпь может свидетельствовать и о серьезных инфекционных заболеваниях:
Белые прыщики возникают в основном в возрасте до года (рекомендуем прочитать: что делать, если появились прыщики на лице у новорожденного?). Обычно они указывают на вирусное заболевание. У новорожденных часто бывает мелкая сыпь с белой головкой, появляющаяся не только на попке, но и по всему телу и даже на лице. Это говорит о том, что организм ребенка еще только учится приспосабливаться к окружающей среде. Эта сыпь не требует лечения и сама исчезает со временем.
Геморрагическая
Геморрагический васкулит является причиной геморрагического раздражения. Это серьезное заболевание. Возникает оно у детей в возрасте от трех лет. Сыпь рельефная, форма ее свободная, пятна сливаются друг с другом. Иногда сыпь распространяется с попы на ножки. Причин у этого заболевания множество – нервная обстановка, слабый иммунитет, переохлаждения, перенасыщение организма лекарственными препаратами.
Причины аллергии на коже у ребенка
Ученые продолжают проводить исследования в отношении того, почему именно развиваются аллергические реакции. При этом они уже четко могут выделить ряд факторов, значительно повышающих риск возникновения патологии как у взрослых, так и у детей:
- предрасположенность, заложенная на генетическом уровне;
- склонность к частым респираторным заболеваниям;
- неблагоприятная экологическая обстановка того региона, где проживает ребенок;
- постоянные попытки родителей создать для своего ребенка «стерильные условия» проживания;
- ранний отказ от лактации, слишком раннее и неконтролируемое введение прикорма.
Непосредственно аллергическая реакция развивается при проникновении в детский организм аллергенов, которые выступают веществами раздражителями. Они могут попадать в организм одним из способов: пероральный (ребенок потребляет их с пищей, питьем или лекарствами), респираторный (малыш вдыхает аллергены), контактный (ребенок напрямую соприкасается с раздражителем).
У детей, которым еще не исполнился один год, развитие патологического состояния прежде всего провоцируют пищевые аллергены: коровье молоко, яйца, рыба, злаковые, овощи и оранжевые или красные фрукты.
У детей постарше и у взрослых лиц в ответе за аллергию на коже выступают другие раздражители:
- бытовые (пыль, скапливающаяся на различных предметах в доме, пылевые клещи);
- пыльцевые (пыльцевые зерна различных трав, деревьев и злаковых культур);
- животные аллергены (частицы кожного покрова, шерсть, протеины, вырабатываемые сальными или слюнными железами);
- грибковые (плесневые или дрожжевые грибы);
- бактериальные (токсины, продуцируемые золотистым стафилококком).
Уязвимость детских организмов перед воздействием аллергенов повышают: ухудшающаяся экологическая обстановка, изменение климатических условий, несбалансированное питание, злоупотребление лекарственной терапией (бесконтрольное употребление антибактериальных средств и НПВС), гиподинамия, частая подверженность стрессовым ситуациям.
Важно! В том что у ребенка формируется непереносимость определенных веществ большую роль играет наследственный фактор. В большинстве случаев склонность к атопии передается от родителей
Раздражение или инфекция?
Действительно, нужно разобраться, обычное ли это раздражение, или может быть, симптом какой-то болезни, инфекции. На что может быть похоже раздражение:
- Крапивница. На коже крохи образуются красные пятнышки, которые переходят в волдыри. Такой отек может возникнуть на любой части тела. Он всегда сопровождается зудом, потому ребенок плаксив и капризен. Для выяснения причины крапивницы нужна диагностика.
- Грибок. Если на малыша «напал» кандидоз, то на коже появятся ранки и язвочки. С лечением затягивать нельзя – нужно срочно обращаться к педиатру.
- Аллергия. Сыпь, которая не поддается лечению купанием и воздушными ваннами. Нужно выявить, что же вызвало аллергию: новый продукт, шерсть животных, пыльца или лекарство.
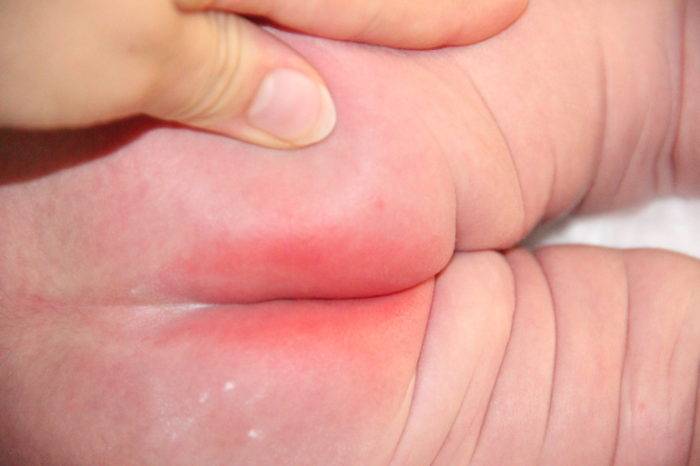
Раздражение и опрелости, как правило, проходят быстро. Если это потничка, то и ее корректирует гигиена. Но бывает и такое, что раздражение на попе – это симптом инфекции. Редко он проявляется в одиночку, без других тревожных признаков. Но если поражена непонятным раздражением не только попа, но и иные части тела, вызывайте врача.