Нужно ли обращаться к врачу, если шелушится кожа у новорожденного?
В этой ситуации надо действовать так же, как и во всех других, связанных со здоровьем малыша: лучше перестраховаться и лишний раз съездить на прием к доктору, чем игнорировать свои сомнения и запустить проблему. Кроме того, есть несколько настораживающих симптомов, которые однозначно говорят о необходимости консультации со специалистом:
Малыш растет, а шелушение не становится меньше.
Кожа стала шелушиться неравномерно, на теле малыша появился один или несколько очагов, где проблема проявляется более остро.
Шелушение резко усилилось, особенно если при этом вы не вводили в прикорм новых продуктов, не надевали на малыша новую одежду, ничего не меняли в его жизни.
У грудничка не только шелушится кожа, но есть и другие симптомы кожных заболеваний — красные пятна или точки, зуд, прыщики, волдыри и прочие.
Наш эксперт врач-дерматолог |
Изначально, кожа у младенцев практически не бывает сухой в силу насыщенности липидами. Но они растворяются под действием химических веществ (которые есть в стиральном порошке, в мыле, в моче), поэтому шелушение и воспаление кожных покровов у малышей встречается достаточно часто. Также сухой кожа может стать и вследствие проблем со здоровьем, а поэтому, при выраженном шелушении обязательно обратитесь ко врачу. |

С чего начать лечение
При появлении симптомов следует обратить повышенное внимание на гигиену, питание, режим дня и иммунитет. Иногда должный уход позволяет решить проблему без обращения к специалисту
Однако затягивать с походом к врачу не стоит. Если чувствуете, что ваши усилия не приносят улучшений, отправляйтесь к дерматологу.
Доктор назначит обследование, которое поможет выявить источник перхоти в бровях. Если окажется, что проблем кожи нет, то второй специалист, которого следует посетить, — гастроэнтеролог. Он начнет обследовать внутренние органы.
Если система ЖКТ работает нормально, необходима консультация у терапевта, который при необходимости направит к неврологу, гинекологу, иммунологу или эндокринологу.
Дифференциальная диагностика
Шелушение — это очень распространенный симптом при многих дерматологических заболеваниях. Для постановки точного диагноза врач исключает все внешние факторы воздействия и учитывает сопутствующие симптомы. В ходе диагностики исключают или подтверждают следующие заболевания:
- Атопический дерматит. На разных участках кожного покрова образуется много очагов воспаления. Ребенок постоянно испытывает зуд. В острой фазе элементы становятся ярко-красными, присутствуют чешуйки, бляшки. В фазе неполной ремиссии обнаруживается сыпь телесного цвета. Эти участки кожи очень сухие и шелушатся.
- Ихтиоз (диффузная кератома). Заболевание кожи, для которого характерно нарушение процесса ороговения. Сухая кожа шелушится, а в тяжелых случаях патологического процесса на ней образуются чешуйки. Такое заболевание может быть врожденным или приобретенным.
- Себорейный дерматит. У 50 % новорожденных на коже головы обнаруживают красноватые или желтые чешуйчатые пятна. Также нередко появляются специфические «молочные корочки». При себорейном дерматите у более старших детей довольно часто присутствует перхоть.
- Эксфолиативный кератолиз. При данной патологии имеются симметричные очаги шелушения на ладонях, поверхности пальцев или на стопах. Перед отшелушиванием на коже появляются пузыри, заполненные воздухом. Эта патология особенно усугубляется в летнее время у детей с повышенной потливостью рук.
Врач тщательно расспросит родителей с целью сбора анамнеза и произведет физикальный осмотр. Также он порекомендует выполнить гистологический анализ образца кожных покровов.
Дополнительно обследование может включать следующее:
- анализ крови, с целью исключения инфекционной патологии;
- анализ кала, чтобы исключить наличие паразитов;
- обследование у нескольких смежных специалистов.
Чтобы установить истинную причину шелушения, ребенка могут направить к: аллергологу, гастроэнтерологу, эндокринологу, неврологу.
Причины появления
Чтобы начать успешное лечение, важно выяснить причины появления симптомов. Вероятнее всего, чешуйки возникают из-за себорейного дерматита
Факторы, влияющие на его развитие:
- пубертатный период, гормональные нарушения;
- недостаток витаминов;
- дисбактериоз;
- неправильный рацион;
- нарушения обмена веществ;
- переутомление;
- неполадки в работе пищеварительной системы;
- злоупотребление горячими, острыми, жирными и солеными продуктами.
Шелушение могут также спровоцировать стрессы, смена климата, эмоциональные потрясения, ВИЧ, воздействие ультрафиолета, окрашивающие составы, неподходящая косметика.
Депиляция или, наоборот, оставленные лишние волоски тоже способны повлечь за собой подобные неприятности. Причина может крыться в наследственности, болезнях внутренних органов, неблагоприятной экологической обстановке.
Перечисленные факторы способствуют размножению грибка, который при нормальных условиях, живя на коже, не оказывает негативного воздействия. Быстрому распространению микробов помогает активизация работы сальных желез. В этих случаях кожа зудит, возникает жжение.
Как лечится мейбомиевый блефарит?
У 87% пациентов с этим заболеванием развивается синдром «сухого глаза». Поэтому проводится слезозаместительная терапия. Назначаются капли «Систейн», помогающие восстановить жировой слой слезной пленки, и глазная мазь «ВитА-ПОС». Эти препараты необходимо применять 2-3 раза в день на протяжении 2 недель. Потом эти лекарства заменяются на «Оптив» или «Хилабак», которые придется закапывать 3-6 недель по 2 раза в день.
Гигиеническая обработка краев век осуществляется с помощью специальных гелей. При выраженном воспалении нужно делать массаж века стеклянной палочкой. Противоинфекционная терапия проводится антибиотиками. Также больному назначаются противовоспалительные препараты. В них возникает необходимость при долгом протекании болезни.
Как проявляется аллергия на глазах – симптомы
Описанный выше риноконъюнктивальный синдром характерен для нескольких форм аллергии глаз. Они отличатся причинами и характером поражений.
Аллергический дерматит
Аллергическое воспаление век. Развивается при использовании косметики или глазах капель с аллергеном, а также в рамках комплексной пищевой аллергии. Проявляется красной кожей век и области вокруг глаз, отеком, слезотечением. Иногда могут появляться мелкие папулы на веках.
Аллергический конъюнктивит
Аллергическое воспаление слизистых глаз. Симптомы аллергического конъюнктивита– сильное покраснение конъюнктивы, обильное слезотечение, выраженная отечность тканей. Без лечения может из острой формы перейти в хроническую – тогда к водянистым выделениям могут присоединиться гнойные.
Поллинозный конъюнктивит
Аллергическое поражение слизистых глаза в ответ на контакт с пыльцой растений. Поллиноз отличается сезонным течением – проявляется во время их цветения весной и летом. На фоне снижения обоняния, чихания и насморка возникает слезливость, зуд и ощущение песка в глазах.
Температурная аллергия глаз
Местная гиперреакция на воздействие холодного воздуха или солнечных лучей. Слизистые краснеют, отекают, глаза слезятся и чешутся. Характерный признак – шелушение век.
Отличать виды аллергии глаз важно для подбора эффективного лечения
Симптомы
Высыпания, характеризующие пероральный дерматит, внешне выглядят, как множественные эритематозные микропапулы, папуловезикулы (реже папулопустулы), «рассыпанные» по воспаленной гиперемированной коже. У некоторых больных кожные покровы не меняют цвет, а сыпь выделяется яркими красными папулами.
По мере прогрессирования заболевания первичные эритематозные элементы сливаются в крупные бляшки. Сгруппированные очаги расположены неравномерно, несимметрично относительно носа, рта. Бляшки покрыты шершавой сухой кожей. Отдельные папулы могут вскрываться, мокнуть. В дальнейшем на них образуется струпная ткань (корочка). Характерным признаком является интактный (неповрежденный) бледный ободок вокруг губ, шириной 3-4 мм. Около четверти больных не предъявляют жалоб на соматические проявления, в остальных случаях отмечается зуд, жжение, шелушение измененных участков кожи. У 8,3% пациентов локализация кожных высыпаний не соответствует названию заболевания, поскольку поражению подвергается периорбитальная зона (кожа вокруг глаз).
Начало болезни классифицируется, как подострое, развитие – ускоренное, течение – волнообразное. Количество высыпаний увеличивается на фоне сопутствующих кожных патологий, при приеме гормоносодержащих оральных контрацептивов, после длительного пребывания на морозе или солнце.
Периоральный дерматит и психосоматика: возможно ли
Психосоматика относится к клинической психологии, и означает взаимовлияние соматических проявлений болезни и психогенных факторов. В отношении периорального дерматита названы такие психосоматические причины, как:
- неуверенность в себе;
- ажитация;
- повышенная тревожность;
- чувства вины и стыда.
Считается, что высыпания на коже сигнализируют о психоэмоциональной нестабильности, недовольстве собой, отсутствии спокойствия и внимания со стороны близких.
Что вызывает шелушение на веках глаз у ребенка?
Шелушением век у ребенка сопровождается очень много заболеваний, большинство из них происходят от одного из трех источников:
- аллергенный
- бактериальный (различные стафилококки)
- вирусный (например, вирус герпеса)
В ряде случаев его вызывают аллергические факторы. Тонкая и чувствительная кожица в области век быстро реагирует на раздражения:
- попадание микрочастиц пыли, пыльцы растений, воды и даже солнечных лучей
- воздействие косметики, например, детских кремов и мазей
Аллергия в виде шелушения на веках глаз у ребенка проявляется из-за попадания аллергенов внутрь организма, например, с пищей или лекарствами, или становится побочным следствием других дерматологических заболеваний, например, дерматита.
Еще одной распространенной первопричиной шелушения век у ребенка является блефарит — воспаление ресничной кромки. Коварство его в том, что вначале признаки его неочевидны, малозаметны и часто бывают спутаны с другими болезнями.
Воспалительный процесс в этой области может быть вызван:
- бактериями (в первую очередь, это золотистый стафилококк)
- клещом Demodex (демодекоз)
- различными инфекциями. Вероятность заболеть повышается, если присутствует хроническая инфекция, например, в незалеченных зубах с кариесом.
Часто он имеет и другие малоприятные проявления:
- отеки, припухлость
- сильный зуд или жжение
- образование язвочек и корочек по ресничному краю
- склеивание и выпадение ресниц у малыша
Шелушащаяся кожа — распространенный симптом конъюнктивита — воспаления глазной конъюнктивы. Как это проявляется у детей:
- резь, ощущение «песка»
- красные, опухшие глазки
- непрекращающееся слезотечение
- гнойные выделения
- светобоязнь
- повышенная капризность, плохой сон
- ухудшение зрения
Также веки шелушатся при:
Виды блефарита
От характера протекания воспалительного процесса зависит способ лечения и длительность болезни. Быстрее всего лечится простой блефарит, который сопровождается легким покраснением века, умеренным зудом и жжением. Если обратиться к врачу в первые дни заболевания, побороть его получится за 7-10 дней. Но зачастую блефарит становится хроническим. Устранить его симптоматику можно за неделю или две, но периодически он будет рецидивировать. О способах профилактики расскажем позже. Узнаем, какие еще разновидности блефарита существуют.
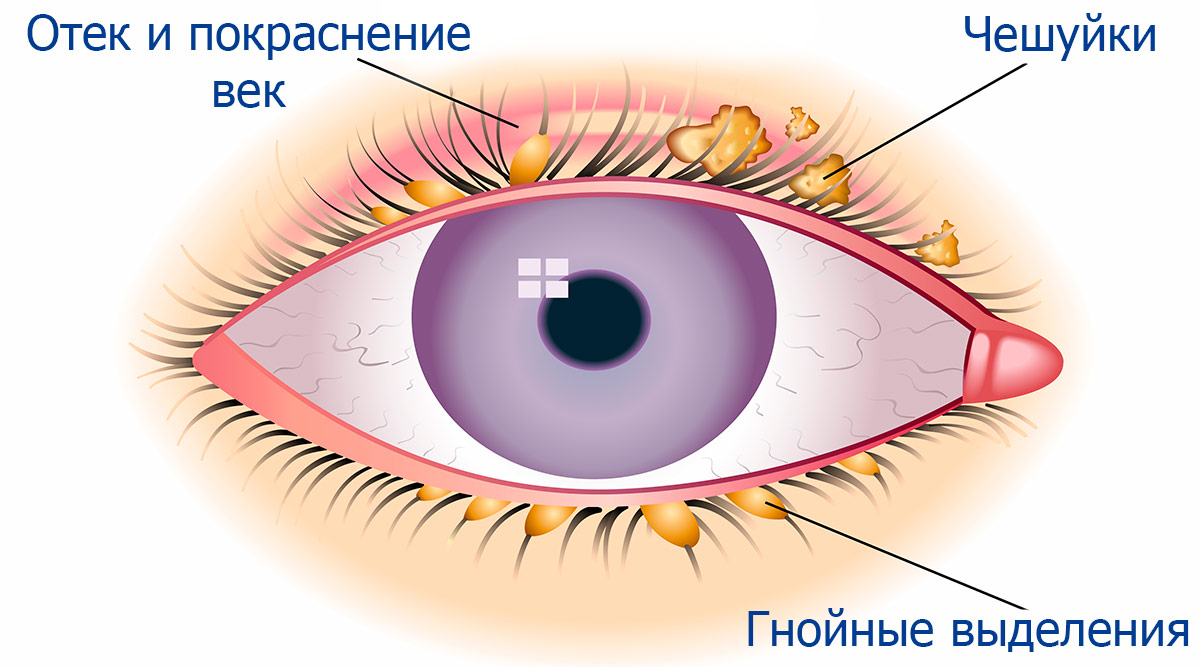
Воспаление краев век может быть односторонним и двусторонним, то есть с поражением одного или обоих глаз. Чаще всего воспаляются верхние веки, реже — нижние. Также по локализации воспалительного процесса блефарит разделяют на 3 вида:
- Передний краевой. Наблюдается поражение ресничного края век. Развивается сильная сухость в глазу. Происходит это из-за образования уплотнения в области мейбомиевых желез, отвечающих за смачиваемость конъюнктивы. Нарушается выработка секрета, что и вызывает пересыхание соединительной оболочки. Оно может спровоцировать слезотечение.
- Задний краевой, при котором воспаляются непосредственно мейбомиевые железы, в результате чего сухость слизистой становится еще более выраженной. Человек жалуется на постоянное присутствие на конъюнктиве инородного тела.
- Ангулярный, или угловой. Этот вид блефарита характеризуется развитием воспаления в уголке глаза.
Симптоматика определяется причинами заболевания, его локализацией и рядом других факторов. Перечислим разновидности блефарита, от которых зависит выбор лекарственных препаратов:
- мейбомиевый;
- себорейный;
- язвенный;
- демодекозный;
- аллергический.
Это самые распространенные виды патологии. Существуют и другие ее формы, более редкие, но тяжелые, например, блефарит при поражении век контагиозным моллюском или воспаление краев век при системных аллергозах. Охарактеризуем эти болезни, узнаем, как они проявляются и сколько времени необходимо, чтобы вылечить их у ребенка.
Функции слезной жидкости
Слезная жидкость выполняет множество важных функций:
- Защита от внешних факторов среды;
- Удаление пыли, соринок, иных загрязнений с поверхности глазного яблока;
- Предохранение роговицы от высыхания;
- Питание слизистых оболочек глаза полезными веществами;
- Противовоспалительное воздействие;
- Обеспечение правильного преломления света, нормального зрения.
Слезная жидкость выделяется в небольшом количестве при моргании. Этого минимального объема достаточно для выполнения всех вышеперечисленных функций. Зрительная система работает слаженно, каждая ее часть выполняет определенные задачи. Если же носослезный канал закрыт, то слезы скапливаются, возникает риск развития инфекции. Излишки слезной жидкости вытекают наружу частично, но основной их объем собирается под нижним веком. Из-за этого у ребенка возникает припухлость глаз.
Как выглядит диатез у грудничка
В возрасте 3 месяцев на лице ребенка появляются ярко-красные высыпания, причиняющие дискомфорт из-за постоянного зуда. Нередко сыпь может наблюдаться на шее, ушах, ягодицах, животе, локтях, паховых складках.
На лице и щеках сыпь может быть точечной или же представлять собой красные участки с шелушением. У некоторых малышей на щеках часто появляются корочки и пузырьки. В основном сыпь на лице имеет четкие границы, кожа утолщена, усыпана мелкими «чешуйками», во время прикосновений ощущается шероховатость.
При мокнущем диатезе возможно появление опрелостей на сгибах ручек, ножек, а также за ушками.
Когда нужно снимать швы
Заживление раны – главный показатель к снятию швов, однако срок проведения этой манипуляции в каждом конкретном случае определяется индивидуально. В ходе консультации хирург выявляет наличие местных осложнений, оценивает регенеративные способности тканей. Учитываются также возраст человека, его общее самочувствие, характер оперативного вмешательства. Раннее снятие швов может привести к воспалению, а если предпринимаются самостоятельные попытки извлечения нитей, то это может привести к инфицированию раны.
Примерные сроки удаления швов:
- с участков тела, имеющих активное кровоснабжение (голова/шея) – снятие проводится на 4-6-й день;
- с участков с меньшей степенью регенерации (голени/стопы) – снятие проводится позже – ориентировочно на 9-12-й день;
- с инфицированной раны часть швов необходимо удалить на следующий день, поскольку открытым способом процесс заживления протекает лучше;
- с чистой раны снятие швов допустимо на 5-7-й день.
Необходимо учесть, что пожилым людям эту манипуляцию проводят по истечении 14 суток. То же самое касается лиц, страдающих тяжелыми системными заболеваниями.
Что делать, если шелушится кожа у грудничка?
В первую очередь, не забывать, что обычно это — естественный этап развития, который малыш со временем перерастет. И принимать ряд мер для профилактики шелушения:
Купайте ребенка не больше одного раза в сутки. Можно даже реже — через день.
Используйте шампунь и детское мыло не чаще раза в неделю.
Не вытирайте кожу малыша после купания, а только промокните полотенцем, затем дайте ей высохнуть на воздухе.
После купания и переодевания смазывайте складочки на теле маслом.
Меняйте подгузники по необходимости, но не реже, чем каждые 3–4 часа. Вытерев кожу крохи, дайте ей подышать несколько минут.
Перед прогулкой зимой нанесите на открытые участки кожи масло, летом используйте солнцезащитный детский крем. Дайте средству впитаться до выхода на улицу.
Увлажняйте воздух в комнате малыша.
Используйте средства, предназначенные для стирки детской одежды.
Выбирайте подгузники, которые нежно заботятся о коже малыша.
Наш эксперт врач-дерматолог |
И помните, что малыша не нужно «кутать», даже если вам кажется, что в помещении прохладно. Накопление лишнего тепла приводит к потливости. Даже если ребенок на ощупь сухой, это не означает, что его тело перестало испарять влагу. Перекутанные дети потеют, охлаждаются, снова потеют, снова охлаждаются, и этот процесс ведет к снижению иммунитета и различным заболеваниям. К тому же, пот увлажняет одежду, снижая ее теплозащитные свойства. Поэтому необходимо учитывать всевозможные индивидуальные особенности ребенка, а также временные ситуативные факторы, которые будут определять выбор оптимальной одежды. |
Авторы: , врач-дерматолог
Симптомы блефарита у детей
Ребенок может не сразу заметить у себя первые признаки воспаления краев век. Как правило, блефарит начинается с зуда и покраснения. Больной трет глаза руками, гиперемия усиливается, возникают другие симптомы заболевания:
- отечность век;
- выделение секрета и склеивание ресниц;
- сухость глаза, ощущение «песка» на его поверхности;
- образование уплотнения в толще века, как при ячмене или халязионе.

При наличии любого из этих признаков необходимо показать ребенка врачу. Развитие воспаления приводит к усилению его симптомов. Они могут быть различными и зависят от формы протекания патологии и ее причины. Пациенты также жалуются на:
- повышенную чувствительность глаз к яркому свету;
- слезоточивость;
- двоение изображения;
- скопление гнойного экссудата в уголке глазной щели;
- появление по краям век желтоватых корочек;
- поседение, выпадение ресниц или неправильный их рост.
Многие из признаков говорят о нарушении кровоснабжения в веках и глазных яблоках. Если не принимать никаких мер, воспаление переходит на конъюнктиву или роговицу. Возрастает риск резкого ухудшения зрения.
ПРОФИЛАКТИКА
Профилактика заболевания должна начаться еще в период беременности. Будущей маме необходимо соблюдать правила питания и вести здоровый образ жизни.
Предотвратить появление корочек на коже поможет, использование крема для обработки складочек на теле. Прикорм нужно вводить на 4-6 месяце, это должны быть овощные пюре – кабачок, брокколи, тыква, цветная капуста. На 6-м месяце жизни малышу вводят мясной прикорм.
К профилактическим мерам себореи у детей младшего и среднего школьного возраста относятся:
- коррекция рациона ребенка, ограничения жирных блюд, фастфуда, картофеля, газировки;
- соблюдение правил гигиены мытья головы, использование гипоаллергенных шампуней;
- исключение индивидуальных аллергенов;
- повышение иммунитета для того, чтобы не допустить инфекционных заболеваний;
- исключение интенсивных физических и эмоциональных нагрузок;
- применение шампуней и других средств по уходу, соответствующих возрасту ребенка.
Профилактические меры особенно важны для пациентов, которые входят в группу риска. Это лица со склонностью к аллергическим реакциям и обладатели жирной кожи и волос. Себореей чаще страдают представители мужского пола.
Виды прыщей на лбу
Внутри каждой поры находится маленькая сальная железа. Она выделяет кожное сало, основная задача которого – защищать кожу от вредных воздействий окружающей среды. Но, помимо этого, кожное сало является очень благоприятной средой для развития бактерий. Если железы становятся более активными и начинают выделять больше кожного сала, то поры забиваются. Образуется пробка, внутри которой размножаются бактерии (Propionibacterium acnes), и возникает воспаление.
Комедоны (черные точки)
Черные точки появляются, когда поры забиваются омертвевшими клетками кожи, которые значительно темнеют под воздействием кислорода. Чаще всего они сосредотачиваются на носу, подбородке и зоне лба. Если вы обладатель жирной кожи, то черные точки в большем или меньшем количестве будут сопровождать вас постоянно. Однако чистки лица и домашние пилинги значительно сократят их видимость и глубину.
Папулы
Папула представляет собой воспалившиеся прыщи без гноя внутри. Они выглядят как маленькие шишки алого или коричневого цвета. Не стоит пытаться убрать папулы самостоятельно, это может привести к образованию рубцов и пигментных пятен. Для их устранения существуют специальные подсушивающие средства. Например, салициловая кислота, масло чайного дерева, зеленый чай.
Пустулы
Пустулы – это воспаленные гнойники, которые имеют форму пузырька и белую головку посередине. Они появляются, когда помимо кожного сала и бактерий, внутрь поры попадают омертвевшие клетки кожи. В основном сосредотачиваются на лице и спине, а после вскрытия оставляют после себя рубцы. Если на теле человека локализуется множество пустул, то такое состояние принято называть пустулезом.
Узелки и кисты
Кистозная форма – это самый серьезный вид акне. Возникает, когда кожное сало скапливается в самых глубоких слоях кожи. Причиной появления является инфекции, бактерии, омертвевшие клетки. Лицо покрывают не только угри, но и большие гнойные воспаления. Их стержень намного глубже, чем у обычных прыщей, которые находятся в верхних слоях кожи.
Лечение тяжелой степени акне производится с помощью ретиноидов, главное действующее вещество которых — витамин А. Наружные ретиноиды действуют в глубоких слоях кожи, стимулируя клетки активно делиться и качественно работать. Когда сыпь покрывает большую часть кожи, в качестве лекарственного метода используют пероральные антибиотики. Они уменьшают количество бактерий, которые способствуют образованию фурункулов. В особо тяжелых случаях кистозные образования акне удаляются хирургическим путем.
Средства при периоральном дерматите
Для профилактики дерматитов и ухода за раздраженной кожей разработана линейка эффективных косметических продуктов «Эмолиум». Средства не содержат агрессивных медикаментозных компонентов, в том числе стероидных гормонов. «Эмолиум» предлагает три варианта ухаживающей косметики:
- Специальная серия — предназначена для деликатного ухода за чувствительной кожей, склонной к сухости, шелушению, раздражению.
- Базовая серия — рекомендуется в ремиссионный период для профилактики кожных болезней. При периоральном дерматите помогает сократить количество рецидивов и продлить срок ремиссии.
- Триактивная серия — применяется в качестве вспомогательной терапии для ухода за поврежденной, атопичной, воспаленной кожей.
В состав триактивного крема «Эмолиум» входят:
- Натуральный комплекс Stimu-Tex AS. Содержит витамины, незаменимые жирные кислоты, фитостеролы, полученные из зерен ячменя. Снимает зуд, успокаивает воспаленную кожу.
- Стимулятор регенерации тканей Пантенол на основе витаминов группы В. Ускоряет заживление микропапул.
- Производная усниновой кислоты Evosina Na2GP. Подавляет активность бактериальной флоры, уменьшает воспаление.
- Масло рапса. В состав входят витамины A, B, E, D, каротиноиды, минералы и полиненасыщенные кислоты омега-3. Эффективно снимает раздражение, питает кожу и повышает ее эластичные свойства.
- Низкомолекулярная гиалуроновая кислота. Насыщает кожу, предотвращает потерю жидкости.
Косметические средств для гигиены и ухода «Эмолиум» помогают восстановить и сохранить здоровье кожных покровов. В каждой упаковке содержится подробная инструкция по применению.
Причины появления морщин между бровями
Как и «гусиные лапки» вокруг глаз, межбровные морщины появляются на лице в первую очередь. В молодом возрасте “недовольная” складка между бровями быстро исчезает, однако со временем становится все более выраженной.
Главной причиной появления «межбровки» является активная мимика. Постоянное сокращение этой маленькой, но упрямой мышцы приводит к её гипертонусу. Поэтому морщина не может исчезнуть самостоятельно, даже когда лицо расслаблено и не выражает никаких эмоций.
Другие причины появления морщин между бровями:
Гены. Кому-то повезло красиво стареть с минимальным количеством морщин, а кто-то уже с молодости видит возрастные изменения на своем лице. Все дело в том, что выработка коллагена, эластина и гиалуроновой кислоты также закладывается на генетическом уровне.
Воздействие солнца. УФ-излучение запускает процесс окислительного стресса в клетках меланоцитах, выполняющих защитную функцию кожи. В ходе фотостарения уменьшается синтез коллагена, что приводит к появлению морщин.
Сухая кожа. Для такого типа кожи характерна сниженная активность сальных желёз и, как следствие, – дефицит влаги в ней. Поэтому сухая кожа быстрее покрывается морщинами.
Возраст. Начиная с 25 лет, фибробласты выделяют на 1,5% меньше коллагена. К 50 годам производство это вещества снижается на 30%.
Курение. Наряду с алкоголем, курение наносит коже непоправимый вред: замедляет регенерацию клеток и вызывает их гибель, приводит к дефициту кислорода и питательных веществ, способствует чрезмерному оседанию и накоплению токсинов.
Неправильное питание. Жирная, жареная, соленая пища нарушает работу печени и приводит к преждевременному старению.
Хронический недосып. Пока мы спим и видим яркие и красивые сны, наш организм избавляется от токсинов, восстанавливает потраченные за день силы, компенсирует полученные повреждения и дефициты, усиливает кровоснабжение и работает над обновлением кожи. Но когда сон нарушен, кожа не может полноценно восстанавливаться и сообщает о своём “недовольстве” в виде морщин.
Стресс. Он запускает целый каскад гормональных нарушений, приводящих к значительному ухудшению и увяданию кожи. Гормон стресса, кортикостероид, стимулирует выработку фермента гиалуронидазы (она расщепляет гиалуроновую кислоту), ухудшает кровообращение (что ведет к спазму сосудов), снижает выработку эстрогена и тестостерона. В результате кожа теряет упругость, становится менее плотной и более сухой.
Плохое зрение. Например, близорукость заставляет человека чаще прищуриваться. При постоянных нагрузках в межбровной зоне лимфатические сосуды сужаются, а питание кожи тоже ухудшается. Поэтому появление морщин между бровями — дело времени.
Чрезмерное употребление сахара. “Белый яд” запускает процесс гликации – склеивания коллагеновых волокон. Поэтому сладкоежки обычно стареют быстрее.
Сухая и шершавая кожа у ребёнка: что это и как помочь грудничку?
Особенности и функции детской кожи
- Защитную. У новорождённых это качество слабо выражено, поэтому их кожа часто воспаляется и повреждается.
- Дыхательную. Кожный покров поглощает кислород и эвакуирует углекислый газ. Интенсивность кожного дыхания у младенцев намного сильнее, нежели у взрослых.
- Чувствительную. Рецепторы, воспринимающие раздражение, локализованы именно в коже. У грудничков самыми чувствительными частями тела являются руки, лицо и подошвы ножек.
- Терморегуляционную. Эпидермис отдаёт тепло и испаряет пот. У малышей терморегуляция несовершенна, поэтому они быстро перегреваются и переохлаждаются.
- Иммунную. Кожа включает клетки, осуществляющие многие иммунные реакции.
Что влияет на сухость кожи
- Недостаточный уровень влажности в детской комнате. Особенно часто сухие пятна на коже выявляются в холодное время года, когда греют батареи или используется обогреватель воздуха.
- Неправильная гигиена. Грудничков нельзя мыть каждый день, применяя моющие средства. Деток нужно обмывать обычной водой, а жидкое мыло применять один раз в неделю. Эпидермис может высохнуть и от редких гигиенических процедур, когда развивается воспалительный процесс и возникают сухие пятна на коже, которые шелушатся.
- Некорректное функционирование потовых и сальных желез. Эти железы начинают функционировать только после того, как ребёнок появляется на свет. Со временем сухость этой этиологии устраняется самостоятельно.
- Нарушенный обмен веществ. Это может быть вызвано патологиями поджелудочной либо щитовидной железы.
- Дефицит витаминов. Он обычно выявляется у деток, которых кормят грудью, если мама не получает витамина E и A.
- Аллергические проявления. Сухой дерматит возникает как реакция на продукты питания, которые употребляет мама, медикаменты, продукты гигиены, подгузники.
- шершавая сухая шелушащаяся кожа;
- интенсивный зуд;
- появление опрелостей.
Ошибки родителей
- Некоторые мамы и папы, сами того не желая, ухудшают состояние детского эпидермиса.
- Продолжительные водные процедуры – купание не должно длиться более 10 минут.
- Купание в горячей воде – температура воды не должна превышать 37 градуса.
- Редкая смена подгузника – меняйте памперс один раз в 2 часа.
- Отсутствие воздушных ванн – малышу нужно ежедневно позволять быть без подгузника в течение небольшого промежутка времени.
- Удаление корочек на голове – подобные действия ведут к повреждению кожи и её инфицированию.