Лечение воспаления молочной железы
В случае мастита, который появляется в послеродовом периоде и непосредственно коррелирует с периодом лактации, иногда применяют препараты, блокирующие выработку гормона пролактина, что приводит к снижению производства молока и ликвидации застойного процесса.
Чтобы уменьшить воспаление и боль молочной железы, рекомендуются препараты из группы НПВС.
В более тяжелых случаях лечение воспаления молочной железы требует включения антибактериальной терапии.
Если боль и жжение в груди не проходят несмотря на все терапевтические мероприятия, необходимо исключить другие патологии молочной железы, в том числе онкологию. Для этого проводится УЗИ молочных желез и биопсия, при которой маммолог получает фрагмент измененного участка и отправляет его на гистопатологическое исследование.
Профилактика галактоцеле
Прогноз заболевания при своевременном обращении благоприятный. При развитии осложнений потребуется отказ от кормления. После хирургического вмешательства возможно формирование рубцов, но рецидивов практически нет.
Профилактика галактоцеле включает:
- регулярное самообследование груди, особенно в период грудного вскармливания и после него;
- соблюдение правил гигиены во время кормления грудью (чистота, использование специальных прокладок для кормящих), профилактика и своевременное лечение трещин сосков;
- сцеживание при избытке молока после каждого кормления;
- ношение правильно подобранного белья, особенно во время беременности, кормления;
- своевременное обращение к маммологу при любых изменениях в груди.
Лекарственные средства, используемые для лечения вросших волос
После посещения косметолога вам могут быть назначены некоторые препараты, которые помогут избавиться от надоевшей проблемы. В этот список входят:
- Ретиноиды. Врач в некоторых ситуациях назначает кремы, помогающие убирать омертвевшие клетки с поверхности (так называемый пилинг). К ним относят препарат третиноин. Они помогают облегчить гиперкератоз, что значит утолщение, и гиперпигментацию – потемнение участка, которое часто можно заметить на смуглой коже, склонной к врастанию волосков;
- Кортикостероиды. Хорошая стероидная смесь помогает контролировать процесс, связанный с воспалением;
- Антибиотики. Мази, имеющие в своей основе антибиотики, могут предотвращать инфекцию, которая присоединяется вследствие повреждения болезненного участка. Если инфекция будет протекать в тяжелой форме, то для лечения могут назначаться антибиотики перорально.
Способы удаления вросших волос
Что же предпринять в том случае, если после депиляции начинают врастать волоски? Их в обязательном порядке аккуратно удаляют, чтобы не вызвать дополнительного воспаления. От вросшего волоса можно избавиться следующими методами:
- Если они располагаются не слишком глубоко, и нет воспаления, просто распарьте кожный покров и проведите домашний химический пилинг или скрабирование. Также для удаления мертвых клеток рогового слоя можно взять жесткую мочалку или специальную варежку. Удаление мертвых клеток можно осуществлять через день, а кожу после таких процедур следует обрабатывать увлажняющим кремом или лосьоном.
- Если есть воспаление, но нет гнойного пузырька или волос засел глубоко, производят механическое удаление волоса. Об этом методе подробно написано ниже. Механически вросший волос можно удалить и дома, но лучше предоставить эту процедуру специалисту, чтобы не возникли осложнения.
- Хирургический способ удаления вросшего волоска проводится, когда образуется пустула с серозным или гнойным содержимым и имеется обширное воспаление. Такую процедуру может провести хирург в обычной поликлинике. Хирургический метод удаления вросшего волоса заключается во вскрытии гнойника, санации раны и удаление волоса. Рана обрабатывается антисептиком и накладывается повязка или бактерицидный лейкопластырь.
- Фотоэпиляция проводится только в косметологическом кабинете. Вросшие волосы разрушаются под действием светового импульса. Для очень светлых и седых волос не подходит.
- Электроэпиляция тоже проводится только косметологом. Вросший волос удаляется даже на большой глубине при помощи иглы-электрода, через которую пропускается электрический ток.
- Удаление волос лазером. Самая применяемая и эффективная методика на сегодняшний день, применяется на коже любого цвета.
- Аппаратные процедуры проводятся только при отсутствии воспаления и нагноения.
- Также для решения этих задач можно взять на вооружение народные методы удаления вросших волос, они помогут вытянуть стержень на поверхность кожи. Чтобы помочь волосу пробиться через кожу необходимо подготовить компресс из нескольких таблеток аспирина, одной ложки глицерина и воды. Таким лосьоном обрабатывается проблемное место. В итоге волосок сам начнет прорастать наружу, и его надо будет удалить пинцетом, после этого не забудьте продезинфицировать кожу антисептиком. Другой вариант примочки: сделайте кашицу из порошка бодяги и перекиси водорода и нанесите на вросший волос на 10-15 минут, затем смойте. Если жжение будет сильным, смойте раньше.
Механическое удаление вросшего волоса в домашних условиях
Удалить вросший волос в домашних условиях вам поможет пошаговая инструкция. Для этой манипуляции необходимо запастись тонкой стерильной иглой (если волос врос глубоко) и маникюрным пинцетом. Перед началом процедуры медицинский пинцет обязательно обрабатывается медицинским спиртом или антисептиком (хлоргексидином).
1 шаг. Распариваем кожу в душе, чтобы поры максимально расширились. Используя скраб, избавляемся от омертвевшего слоя кожного покрова.
2 шаг. Область вросшего волоска также обрабатывается спиртом или антисептиком.
3 шаг. Необходимо найти кончик волоса и аккуратно подцепить его иголкой, потихоньку вытаскивая его наружу, высунувшийся волос зажимаем пинцетом и выдираем его с корнем
На данном этапе крайне важно не обломать волосок и извлечь его целиком, в противном же случае он врастет снова.
4 шаг. Кожу смазываем антисептиком или лучше спиртовой настойкой календулы, которая обладает противовоспалительным эффектом.
Подходит этот метод только в той ситуации, когда вросшие волосинки хорошо видны.
Похожие заболевания
Внутрипротоковая папилломаКистаМастопатияАденома
При присоединении бактериальной инфекции появляются симптомы общей интоксикации организма:
- недомогание, слабость;
- повышение температуры;
- отсутствие аппетита;
- увеличение шейных, подмышечных лимфоузлов;
- выделения различного характера (от серозно-кровянистых до гнойных).
Не стоит откладывать обращение к маммологу, если болит кончик соска, появляется зуд, покраснение, припухоль в ореолярной зоне, выделения из сосков. Начинать лечение нужно при первых признаках телита, иначе возникает риск серьезных осложнений – от мастита и абсцесса, до развития злокачественного процесса в тканях молочной железы.
Герпес
Эта область может поражаться вирусами простого и генитального герпеса, а также возбудителем, вызывающим опоясывающий лишай и относящимся к этой же группе.
При заражении у женщины возникают высокая температура, боль, покраснение и отек тканей железы. В дальнейшем на коже появляются красные раздраженные пятна и прозрачные пузыри. Пузырьковая сыпь увеличивается в размерах, темнеет и лопается, превращаясь в язвочки. Через некоторое время на ее месте образуются корки, которые постепенно отпадают.
Болезнь опасна постоянным рецидивированием и присоединением бактериальной инфекции, приводящей к гнойным поражениям. Кроме того, герпес заразен для окружающих.
Виды прыщей на лбу
Внутри каждой поры находится маленькая сальная железа. Она выделяет кожное сало, основная задача которого – защищать кожу от вредных воздействий окружающей среды. Но, помимо этого, кожное сало является очень благоприятной средой для развития бактерий. Если железы становятся более активными и начинают выделять больше кожного сала, то поры забиваются. Образуется пробка, внутри которой размножаются бактерии (Propionibacterium acnes), и возникает воспаление.
Комедоны (черные точки)
Черные точки появляются, когда поры забиваются омертвевшими клетками кожи, которые значительно темнеют под воздействием кислорода. Чаще всего они сосредотачиваются на носу, подбородке и зоне лба. Если вы обладатель жирной кожи, то черные точки в большем или меньшем количестве будут сопровождать вас постоянно. Однако чистки лица и домашние пилинги значительно сократят их видимость и глубину.
Папулы
Папула представляет собой воспалившиеся прыщи без гноя внутри. Они выглядят как маленькие шишки алого или коричневого цвета. Не стоит пытаться убрать папулы самостоятельно, это может привести к образованию рубцов и пигментных пятен. Для их устранения существуют специальные подсушивающие средства. Например, салициловая кислота, масло чайного дерева, зеленый чай.
Пустулы
Пустулы – это воспаленные гнойники, которые имеют форму пузырька и белую головку посередине. Они появляются, когда помимо кожного сала и бактерий, внутрь поры попадают омертвевшие клетки кожи. В основном сосредотачиваются на лице и спине, а после вскрытия оставляют после себя рубцы. Если на теле человека локализуется множество пустул, то такое состояние принято называть пустулезом.
Узелки и кисты
Кистозная форма – это самый серьезный вид акне. Возникает, когда кожное сало скапливается в самых глубоких слоях кожи. Причиной появления является инфекции, бактерии, омертвевшие клетки. Лицо покрывают не только угри, но и большие гнойные воспаления. Их стержень намного глубже, чем у обычных прыщей, которые находятся в верхних слоях кожи.
Лечение тяжелой степени акне производится с помощью ретиноидов, главное действующее вещество которых — витамин А. Наружные ретиноиды действуют в глубоких слоях кожи, стимулируя клетки активно делиться и качественно работать. Когда сыпь покрывает большую часть кожи, в качестве лекарственного метода используют пероральные антибиотики. Они уменьшают количество бактерий, которые способствуют образованию фурункулов. В особо тяжелых случаях кистозные образования акне удаляются хирургическим путем.
Причины развития галактоцеле
Галактоцеле вызывается любой закупоркой протоков груди во время или после прекращения лактации, когда молоко может задерживаться, становясь «застойным», и нарушается отток.
К закупорке протоков приводят:
- Лактостаз, который развивается при отказе от кормления, его резком прекращении, неправильном кормлении (отсутствие сцеживания, нарушение правил прикладывания младенца к груди), избыточном образовании молока;
- Аномальное строение протоков молочной железы. Это врожденные “дефекты”, когда протоки слишком маленького диаметра, искривленные, разветвленные;
- Мастит, воспаление тканей молочной железы. Развивается, когда инфекция проникает через микротравмы сосков, что приводит к воспалению, отеку, сужению самого протока, и воспалению близлежащих тканей;
- Механические повреждения, травмы, вмешательства, заканчивающиеся формированием спаечных процессов, затем рубцовых изменений;
- Гормональный дисбаланс. Встречается реже. В этом случае качественный состав грудного молока меняется, оно “сворачивается”, нарушается его отток.
Также может вызывать закупорку раковая опухоль — карцинома груди, которая приводит к таким жировым кистам. Но у большинства пациенток эти поражения возникают по более обычным вышеперечисленным причинам.
Карцинома груди
Когда нарушается отток молока, оно накапливается и происходит расширение протока. При этом нарушается обмен веществ между внеклеточной средой и клетками (внутренний слой протоков образован плоским эпителием, который уплощается и препятствует проникновению веществ). Это приводит к образованию густого молока, которое сворачивается и блокирует протоки. Так образуются кисты галактоцеле.
Диагностика травм груди
Некоторые женщины после получения казалось бы незначительной травмы груди не обращаются к маммологу. Кроме того, не все повреждения становятся заметными, что оттягивает визит к врачу. Но в результате любой травмы развивается патологический процесс, который затрагивает кожу, жировую или железистую ткань (все зависит от степени повреждения). Определить характер патологии, ее последствия, способен только маммолог, используя прежде всего визуализирующие методы диагностики.
Вначале проводится осмотр молочных желез, пальпация (стоя и лежа) и выяснение жалоб. Последовательно обследуется каждая грудь, подмышечные впадины и лимфоузлы
В первую очередь необходимо обратить внимание на:
- изменение цвета кожных покровов (есть ли синяки, кровоподтеки, пятна);
- наличие втянутости кожи, соска;
- наличие уплотнений, бугорков, болезненности.
После этого назначается УЗИ. УЗИ молочных желез относится к базовому необходимому методу диагностики травм груди у женщин любого возраста. Картина УЗИ зависит от давности травмы груди. В остром периоде (свежая травма, до 5 дней) структура тканей поврежденного участка нарушена, микрокровоизлияния выглядят как включения гипоэхогенной структуры. В промежуточном (от 5 до 14 дней) периоде гематома выглядит как овальной неправильной формы образование, в котором могут быть гиперэхогенные включения (сгустки крови), стенки образования утолщены.
Затем гематома в норме рассасывается. Если отсутствует лечение могут развиться посттравматические кисты, если была поражена жировая ткань – очаги ее некроза (стеатонекроз или жировой некроз груди).
Такие изменения видны при УЗИ исследовании, поэтому рекомендуется его повтор примерно через 3 недели после травмы. При старых травмах очаги поражения могут выглядеть как участки микрокальцинатов, либо фиброза (если образуется шрам).
Маммография назначается при подозрении на злокачественный процесс, при неоднозначных результатах УЗИ и женщинам после 40-45 лет. Маммограмма не всегда дает точные результаты в отношении ушибов и гематом:
- свежий ушиб может быть не виден;
- он может быть скрыт плотной тканью груди;
- может выглядеть как нормальная железистая ткань груди.
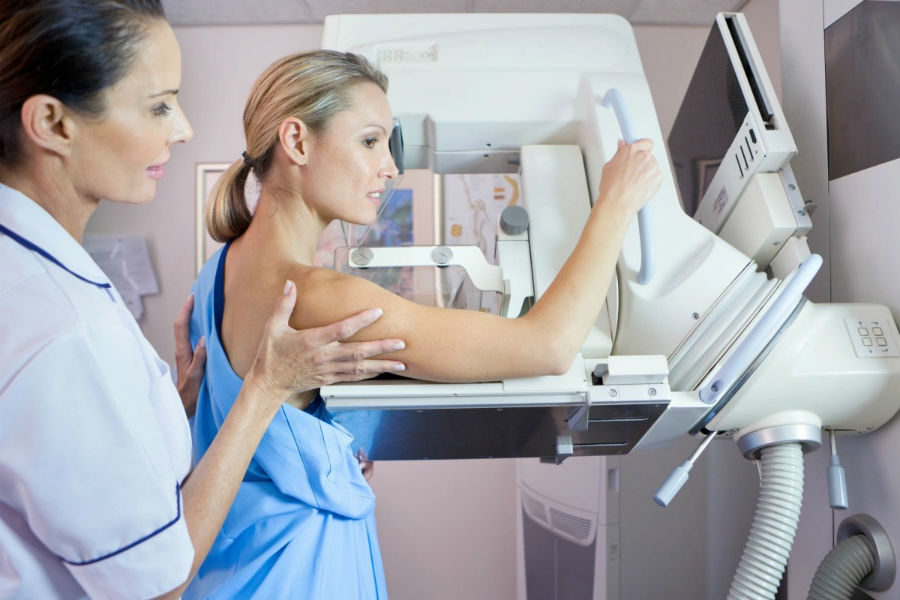 Маммография
Маммография
Но она позволяет дифференцировать посттравматические изменения от злокачественных. Большую пользу принесет сравнение ранее сделанных снимков (если они есть).
Радиотермометрия (измерение температуры как на поверхности, так и в тканях молочной железы) назначается, чтобы определить наличие воспаления тканей.
Клинический анализ крови назначается, чтобы узнать СОЭ и содержание лейкоцитов (при воспалительном процессе они повышены).
Редко, если не удается установить характер образования перечисленными выше методами, назначается МРТ молочных желез.
Петля
В данном случае инструмент для выдавливания прыщей носит название “петля Видаля”. Основное предназначение приспособления — удаление загрязнений из пор. При помощи петли можно очистить не только угри, но и глубоко залегающие комедоны. Прежде чем использовать такое приспособление, необходимо ознакомиться с правилами по его эксплуатации. Итак, как пользоваться инструментами для выдавливания прыщей в виде петли? Для этого требуется:
- Расширить поры. Это обязательное условие. Такая процедура позволяет полностью удалить прыщи, не травмировав при этом кожные покровы.
- Приспособление необходимо разместить так, чтобы прыщ или черная точка располагались в самом центре петли.
- После этого на инструмент необходимо слегка надавить, не причиняя при этом боли. Благодаря этому содержимое пор должно выйти.
- Если выдавить прыщ не получилось, необходимо распарить кожу еще раз. Если это не поможет, то стоит заменить приспособление на другой инструмент.
Как показывают отзывы, инструмент для выдавливания прыщей в виде петли больше подходит для удаления угрей, которые выступают из-под кожи и выходят плотной массой. Если же содержимое прыща похоже на кремообразную массу, то такое приспособление полностью не очистит поры.
Такое приспособление, как Петля Видаля используется для выдавливания неглубоких угрей и глубокозалегающих комедонов. Косметологи рекомендуют использовать этот инструмент для удаления крепких угрей, которые выдавливаются из пор без сильного надавливания. Что касается кремообразных загрязнений, то петелька в этом случае может не выдавить их.
Очищение лица с помощью петли проводится по следующей схеме:
- На начальном этапе с кожи лица снимаются поверхностные загрязнения. Очищение можно проводить, используя специальные средства в виде гелей, пенок, муссов.
- Перед тем как приступить к выдавливанию угрей необходимо распарить кожу. Это поможет полностью удалить содержимое пор и сведет к минимуму травмирование кожи. 3. Петля подносится к коже, чтобы угорь или прыщ был по центру.
- На петлю необходимо слегка надавить и постараться устранить всю грязь из пор. После каждого выдавленного угря, инструмент очищается спиртосодержащим раствором.
Если надавливание не помогло очистить кожу, можно повторно распарить кожу и попробовать сделать очистку, используя другое приспособление.
Хирургическое лечение гинекомастии
Хирургическое лечение гинекомастии в настоящее время является общепризнанным стандартом в мире. Оно назначается во всех случаях, когда консервативное лечение не показано или не дало эффекта. Целью операции является удаление железистой ткани, окружающей жировой ткани и восстановление нормального контура груди. Операция коррекции гинекомастии выполняется под общей анестезией.
Применяют следующие виды операций:
- подкожную мастэктомию с сохранением ареолы из параареолярного доступа;
- подкожную мастэктомию из параареолярного доступа с липосакцией;
- эндоскопическую мастэктомию (при небольших увеличениях молочных желез).