Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Лечение рахита
Терапию нужно начинать как можно быстрее, пока патологические процессы, происходящие в организме малыша, не стали необратимыми.
В первую очередь ребенку назначают прием витамина D. Кроме этого, необходимо нормализовать режим дня, больше времени проводить на свежем воздухе (особенно в теплую солнечную погоду), делать ребенку специальную гимнастику и лечебный массаж.
Продолжительность прогулок должна составлять примерно 2-3 часа, зимой это время можно немного сократить, а летом увеличить. Питание ребенка должно быть сбалансированным и содержать все необходимые растущему организму компоненты.
Если малыш находится на грудном вскармливании, то мать должна уделить серьезное внимание своему питанию. Ее рацион должен быть гипоаллергенным, сбалансированным, содержать достаточное количество полезных веществ, минералов и витаминов
При проблемах с выработкой молока можно попробовать пить специальные молочные смеси для повышения лактации, в составе которых содержится большое количество полезных для ребенка питательных веществ.
Не стоит перегружать пищеварительный тракт малыша, так как это приводит к ухудшению всасывания витамина D, что еще больше усугубляет течение рахита. Массажи и гимнастика необходимы для поддержания мышечного тонуса.
Медикаментозную терапию рахита назначает лечащий врач, в зависимости от общего состояния ребенка, наличия сопутствующих заболеваний, степени выраженности рахита. Он же определяет дозировку препаратов. Самолечение недопустимо и может привести к развитию тяжелых осложнений. Родители не должны самостоятельно давать ребенку даже витамин D, так как возможна передозировка, что также приводит к негативным последствиям для организма.
Дозировку витамина врач подбирает индивидуально для каждого пациента. Ударные дозы препарата, которые врачи выписывали в прошлые годы, не оправдали себя, поэтому сегодня витамин D назначают в небольших дозах, в течение длительного времени. Так он лучше усваивается организмом и приносит больше пользы.
Сейчас врачи чаще назначают водную форму препарата, так как он отлично всасывается даже при наличии у пациента аллергии и не вызывает проблем с пищеварением. В среднем в сутки назначается от 4 до 10 капель препарата, начиная с минимальной дозы и постепенно повышая ее до необходимых значений.
Назначение высоких доз показано только при сильных костных изменениях. Продолжительность терапии составляет 30-45 дней, после чего ребенку ежегодно с сентября по апрель назначается профилактическая доза витамина D, по одной капле в день. В ряде случаев параллельно назначается прием препаратов Са.
Диагностика рахита
Поставить диагноз «Рахит» опытный врач может, как говориться, на глаз, но для подтверждения диагноза все-таки необходимо пройти одно простое исследование – анализ мочи по Сулковичу. Это качественная проба на кальций в моче, взятой у малыша перед первым утренним кормлением. Для проведения анализа следует подготовиться (приобрести мочеприемник, чтобы было удобнее собирать мочу ребенка, сделать некоторые ограничения в питании и т.д.).
В тяжелых случаях, когда врачам необходимо выяснить степень нарушения фосфорно-кальциевого обмена и глубину поражения костной ткани, больному проводится более обширное обследование, включающее:
- Анализы крови на электролиты (кальций и фосфор), активность щелочной фосфатазы (показатель разрушения костной ткани), а также метаболиты витамина Д.
- Определение содержания кальция и фосфора в суточной моче.
- УЗИ костей предплечья.
- Рентгенографию (в последнее время применяется редко).
Что такое рахит у детей?
Рахит — это заболевание, вызванное нарушением кальций-фосфорного баланса при недостатке витамина Д. Основным и самым страшным последствием заболевания является деформирование костной структуры ребенка.
Рахит чаще всего проявляет себя у детей в возрасте до 2-х лет. Заболевание приводит как к физическому, так и моторному отставанию.
Необходимость витамина Д для грудничка
Действие витамина Д является неотъемлемым для развития детского организма.
- Элемент способен усиливать защитные силы детского организма, чтобы тот мог дать отпор вирусам и инфекциям.
- Участвует в гормональном синтезе щитовидной железы.
- Способствует ускорению поступления в костную ткань минералов и солей.
- Дает возможность кишечнику активно всасывать кальций.
- Ускоряет обмен кальция и фосфора в организме.
Факторы риска у новорожденных
Грудные дети имеют неокрепшую систему функционирования организма даже в условиях полноценного питания и поступления необходимых витаминов и минералов. Основные факторы, усугубляющие протекание заболевания, таковы:
Рождение ребенка раньше срока.
У недоношенного новорожденного нарушена ферментативная система. Это усложняет всасывание витаминов, даже несмотря на сбалансированное питание.
Новорожденный, находящийся на искусственном вскармливании.
В связи с особенностью состава молочной смеси и явных отличий от грудного молока, в организме ребенка происходят нарушения обмена минералов. Погрешности приводят к сложности поступления полезных для развития витаминов.
Крупный младенец.
Организм ребенка, имеющего большую массу тела, нуждается в поступлении увеличенного объема витаминов.
Дети, редко бывающие на солнце.
Когда солнечный свет попадает на младенца, организм запасает витамин Д. Причем касается это только прогулки на свежем воздухе, ведь ультрафиолетовые лучи не проходят через стекло.
Нарушение кишечной микрофлоры у новорожденного.
Проблемы с пищеварением только усугубляют процесс усваивания витаминов.
Цвет кожи.
Дети, имеющие светлый оттенок кожи, способны очень быстро восполнять запасы «солнечного» витамина. В то время как смуглому ребенку это дается не так скоро — для такой цели ему необходимо большее время находиться на солнце.
Как развивается заболевание у грудничков?
Рахит у грудничка имеет 3 стадии развития.
- Легкая стадия.
Первая степень заболевания отмечается незначительными нарушениями нервной системы ребенка, а также небольшими деформациями костной системы. На этом этапе могут проявляться беспокойный сон новорожденного, зуд на коже, при пальпации ощущается размягченный край родничка.
- Стадия средней тяжести.
Нарушения костной структуры становятся более выраженными. Поражаются мышцы и нервная система грудничка. У ребенка изменяется форма черепа, появляются «рахитические четки», искривляются конечности. Новорожденный начинает отставать в моторном развитии.
- Тяжелая степень.
На третьей стадии развития рахита происходит усугубление симптомов, а также поражение трубчатых костей. Ноги грудничка сильно изменяют форму, деформируются грудная клетка и позвоночник. У новорожденного может развиться плоскостопие и анемия.
Виды рахита по характеру протекания в раннем возрасте
По характеру развития рахита можно выделить 2 формы заболевания:
- Острый рахит. Выявляется только в дефиците витамина Д, который легко устраняется.
- Хронический рахит, являющийся осложнением острого. Запущенное заболевание плавно, но стабильно разрушает кости грудничков. Из-за скрытого протекания болезни хронический рахит лечится достаточно тяжело.
Формы проявления рахита
Рахит у новорожденного может проявляться в разных формах:
- Первичное заболевание. Проявляется в дефиците витамина Д или нарушениях его усвоения.
- Вторичное заболевание. Причиной развития считается наличие у ребенка проблем со здоровьем:
- заболевания почек, желчевыводящих путей;
- невосприимчивость клеток к витамину.
Зачастую спровоцировать развитие рахита у грудничка может прием препаратов, подавляющих судороги.
Доктор Комаровский рассказывает, почему родителям не стоит воспринимать заболевание рахит как нечто страшное.
Симптомы рахита у малышей
Первыми признаками рахита, обнаруживаемыми в основном на третьем месяце жизни младенца, являются: беспокойство ребенка, капризы, плохой сон, вздрагивание во сне. Он сильно потеет. На коже может появиться сыпь — «потница».
В дальнейшем, если ребенка не лечат, у него развиваются другие признаки болезни.
- Кости на темени и на затылке делаются мягкими.
- При тяжелых формах рахита увеличиваются бугры на лбу и темени, в результате голова приобретает неправильную, как бы четырехугольную форму.
- Роднички не зарастают к 12—15 месяцам жизни.
- Зубы прорезаются позднее.
- На ребрах, в месте соединения хряща и кости образуются утолщения — рахитические «четки». Ребра мягкие, податливые. Грудная клетка сдавлена с боков и расширяется книзу. Передняя часть — грудина — выпячивается, образуя так называемую «куриную грудь». Легкие в такой грудной клетке плохо располагаются, нарушается дыхание. Это, в свою очередь ведет к воспалению легких.
- Мышцы теряют упругость, живот отвисает. Из-за мышечной слабости движения не развиваются. Ребенок позднее, чем здоровые дети начинает ходить, стоять.
У страдающих рахитом детей нарушены функции пищеварения, появляются поносы, ухудшается аппетит; нередко развивается малокровие. Больные дети позднее, чем здоровые начинают говорить.
Первые симптомы
- Симптоматику, связанную с нарушением нервной системы, такую как плач, нервозность, нарушение сна (Читайте статью, почему дети плохо спят?>>>), мы можем спутать с проявлениями других заболеваний. Но точно указывают на рахит у детей симптомы повышенной потливости, а также кислый запах кала и пота;
- Если у вашего малыша вытертые волосы на затылке – прощупайте всю голову. Во время развития рахита долго не затягивается родничок, костная ткань в районе затылка и темени становится более мягкой. Размягчение вы можете почувствовать и на черепных швах;
- Определить симптомы рахита, вы сможете, сделав с малышом привычную гимнастику. Если ранее, для того чтобы развести ручки или ножки, нужно было приложить небольшое усилие, то при развитии заболевания, тонус мышц становится очень слабым;
- Вы должны забеспокоиться, если грудничок отстает в развитии от сверстников. Имеется ввиду, не держит голову к трём месяцам, долго не переворачивается на живот, не пытается садиться; О том, в каком возрасте малыши начинают садиться читайте в статье: Когда ребенок начинает сидеть?>>>
- Косвенными симптомами может служить позднее прорезывание зубов, особенно если у вас и вашего супруга в детстве зубы прорезались чуть ли не в трёхмесячном возрасте.
Оставлять проявления заболевания на самотёк вы не должны ни в коем случае.
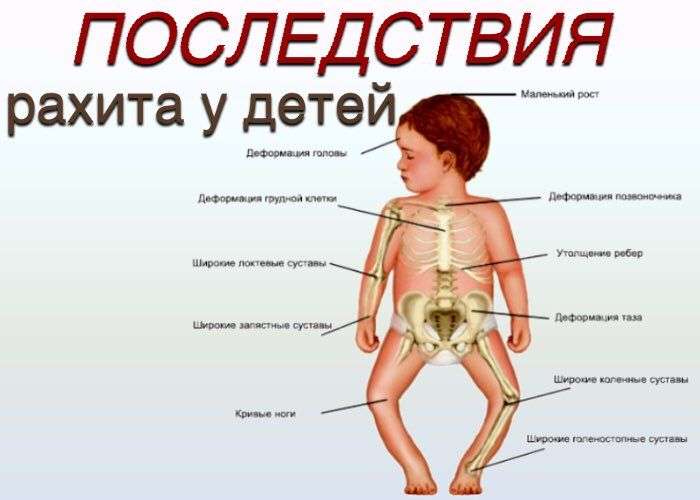
Что будет, если не лечить?
Детский рахит может иметь три стадии развития. Все перечисленные признаки и симптомы касались первой ступени. Если вовремя заняться профилактическими и лечебными неспецифическими либо лекарственными процедурами, то рахит можно остановить и вылечить. Но, если пустить ход заболевания на самотёк, то нескольких недель достаточно, чтобы болезнь прогрессировала во вторую стадию.
- Самые распространённые последствия перенесённой болезни – это кариес сначала молочных, а позже постоянных зубов. Причина – кальциодефицит;
- Еще одно последствие халатности родителей – искривление суставов нижних конечностей, причем ножки могут принять форму как колеса, так и наоборот, выгнуться внутрь;
- Болезнь всех школьников – сколиоз – также может быть отголоском младенческого рахита;
- Проблема, с которой сталкивается большинство беременных женщин – узкий таз, как вы уже догадываетесь, развился таким по причине детского рахита;
- Общее ослабление организма, вызванное нарушением обмена полезных веществ, может спровоцировать в старшем возрасте частые простудные заболевания, пневмонии, анемии. Даже близорукость вполне может быть следствием перенесенного еще в грудном возрасте рахита;
Чтобы избежать всех этих последствий, нужно проводить профилактику еще до рождения малыша, уделять питанию во время беременности и после достаточно внимания. При необходимости восполнять минеральный запас при помощи гомеопатических средств и поливитаминов, и гулять на свежем воздухе. стараться делать это в солнечные дни.
- Укропная водичка для новорожденного
- Прибавка в весе у новорожденных по месяцам
- Гноится глазик у новорожденного
Постнатальная профилактика в первые месяцы жизни
Постнатальная профилактика рахита у новорождённых начинается уже с первых дней жизни малыша. Неспецифические профилактические меры заключаются в следующем:
- грудное вскармливание ребёнка, а при его невозможности — применение адаптированных смесей;
- приём кормящей мамой поливитаминных препаратов по назначению врача;
- обеспечение активного двигательного режима малышу, проведение гимнастики, массажа;
- своевременное введение прикорма;
- подбор оптимального режима дня, закаливание и достаточное пребывание ребёнка на свежем воздухе.
Что касается специфической профилактики рахита у грудничков, то она заключается в назначении витамина D. Дозировка и режим приёма препарата может варьировать в зависимости от индивидуальных особенностей ребенка. Важны анамнестические данные, указание на аллергоанамнез у ребенка или у остальных членов семьи, срок гестации к моменту рождения, соответствие росто-весовых показателей возрасту ребенка и прочее.
Приём витамина D назначают всем доношенным детям, которые находятся на грудном вскармливании, начиная с третьей-четвёртой недели жизни, в количестве 500 МЕ в сутки. Педиатры рекомендуют обязательный приём кальциферола осенью, зимой и весной, с летним перерывом. Однако, нередко приём витамина Д оправдан и в летнее время при недостаточно солнечной погоде или в северных областях страны.
Если ребёнок находится на искусственном вскармливании, то при назначении дозы витамина D необходимо учитывать его количество в потребляемой смеси.
Как предупредить рахит?
Прежде всего, будущая мать, вынашивая плод, должна полноценно питаться: есть больше овощей, фруктов и принимать рыбий жир, содержащий витамин Д. Ей рекомендуется также частые прогулки, свежий воздух.
- Уже 1-2 месячному ребенку следует давать рыбий жир. Сначала по 3—5 капель в день, затем увеличивая с каждым днем. К трем месяцам можно давать по две чайные ложки, а к году — по три ложки ежедневно.
- С двух месяцев ребенку нужно давать соки ягод, фруктов, овощей, сначала 1 чайной ложке, а к пяти месяцам — по 8—10 чайных ложек в день. Ягоды, фрукты, овощи тщательно очищают, моют в горячей кипяченой воде. Разминают или режут. Сок отжимают удобным способом. Большинство соков приходится подслащивать сахарным сиропом.
- 5—6-месячного малыша пора прикармливать, так как одно материнское молоко уже не может удовлетворить все потребности его организма. Если прикорм начинают вводить поздно, может развиться рахит. Обычно сначала дают манную кашу, фруктовый или ягодный кисель, с 6—7 месяцев — овощное пюре, с 7—8 месяцев — свежий яичный желток. Пюре надо готовить так, чтобы больше сохранить витаминов.
Капусту, морковь моют, чистят и снова моют. Затем мелко нарезают, наливают немного горячей воды и ставят тушить в закрытой кастрюле. Неплохо добавить к овощам чайную ложку сахарного песку.
Картофель, нарезанный крупными кусками, кладут в кастрюлю немного погодя. Когда все овощи сварятся, их сразу же разминают, протирают сквозь сито, потом добавляют горячего молока, полчайной ложки сливочного масла, соль и сбивают.
Питание 10—12-месячного ребенка должно быть более разнообразным. В этом возрасте полезны протертая отварная печенка, паровые мясные и овощные котлеты.
Малышам необходимо есть овощи и фрукты: в них содержатся минеральные соли, витамины. Не годится, если ребенок получает преимущественно мучнистую пищу — лапшу, макароны, печенье.
В летнее время дети должны находиться весь день на воздухе, в тени, лучше всего в саду. Зимой (при температуре не ниже 10 мороза) следует выносить гулять даже двухмесячного ребенка, конечно, тепло одетого. Первая такая прогулка длится недолго — всего 10—15 минут. Постепенно время увеличивают, и когда малыш привыкнет, гуляют с ним 2—3 раза в день по полтора — два часа.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Показания к хирургической коррекции воронкообразной грудной клетки
Хирургическую коррекцию рекомендуется проводить по функциональным, косметическим и ортопедическим показаниям.
К функциональным показаниям относят нарушения, затрудняющие нормальную работу организма. ВГДК приводит к снижению объема грудной клетки, которое в свою очередь сказывается на основных функциях внутренних органов.
С точки зрения влияния на сердце воронкообразной деформации грудной клетки можно отметить его «раздражение», возможное сдавление и даже смещение относительно нормального положения. Сердцебиение учащается и сильно ощущается, особенно при нагрузках. Появляется одышка, боли в сердце.
Деформация влияет и на легкие пациента – снижается их жизненная емкость, нарушается механика дыхания. После проведения хирургической коррекции система транспорта кислорода в организме больного полностью восстанавливается. Также к функциональным показаниям к коррекции впалой грудной клетки можно отнести обще снижение выносливости и частые простудные заболевания.
Степень выраженности деформации определяется несколькими способами. Например, можно заполнить область деформации какой-либо жидкостью, тем самым измерив объем. Этот метод нагляден, но не стандартизирован. Для того, чтобы определить, нужна пациенту операция или нет, применяется индекс Галлера (ИГ). Для этого пациенту делают компьютерную томографию грудной клетки (РКТ, МСКТ) и вычисляют соотношение длины грудной клетки по средней линии (а) и расстояние от средней линии до самого глубокого места деформации (b). Если a/b составляет более 3,25 – пациенту необходима операция.
К косметическим показаниям относят, прежде всего, недовольство пациента (или его родителей) эстетическим состоянием грудной клетки. Часто воронкообразная деформация грудной клетки сопровождается психологическими нарушениями, наличием глубоких комплексов и внутренней неуверенности. Особенно это актуально для подростков, болезненно реагирующих на мнения окружающих. Однако, перед проведением операции лишь по косметическим показаниям необходимо более тщательное обследование пациента с целью выявления и сопоставления всех возможных рисков и результатов.
Ортопедические показания к операции являются наиболее спорным показанием. Они связаны с влиянием вогнутой груди на позвоночник. Исследования доказали наличие тех или иных нарушений в позвоночнике у пациентов с ВГДК, однако они связаны больше с мышечным напряжением, нежели с изменениями в позвоночнике. Тем не менее, успешно проведенные хирургические коррекции благоприятно сказываются на осанке пациента.
Что касается возраста проведения операции – оптимальным считается период перед пубертатом (от 12 до 15 лет), как только деформация начала себя активно проявлять. Выбор именно этого возраста связан с относительной мягкостью и эластичностью грудной клетки в этот период – поэтому и сама операция и послеоперационный период проходят гораздо легче. Кроме того, при вовремя проведенной коррекции можно избежать тяжелых психологические последствий и развития ощущения собственной неполноценности у пациентов с ВДГК. Если же по каким-либо причинам провести операцию вовремя не удалось – сегодняшние технологии позволяют провести операцию в любом возрасте.
Спешка в проведении операции может стать причиной различных осложнений, а также повторного возникновения впалой груди. Если операция проводится в раннем детском возрасте — риск рецидива остается довольно высоким. Кроме того, в раннем возрасте ребенка деформация редко бывает настолько выраженной, чтобы сформировать у ребенка комплексы и психологические нарушения. Поэтому спешить с проведением оперативной коррекции ВГДК не стоит.
Причины рахита
Главная причина рахита – недостаток витамина D, который отвечает за кальций-фосфорный обмен в организме. В минимальном количестве он содержится в продуктах питания, но основная доля вырабатывается в слоях эпидермиса под воздействием ультрафиолетовых лучей. Поэтому мамам рекомендуется чаще гулять с ребёнком на свежем воздухе.
На всасывание и доставку питательных веществ в костные ткани влияют и другие факторы:
- расстройство желудочно-кишечного тракта;
- нарушения работы печени и почек;
- генные мутации (характерные для наследственных форм рахита).
Факторы риска
Существуют также факторы риска, которые могут провоцировать болезнь.
У матери это следующие факторы:
- слишком юный или зрелый возраст (беременность до 18 и после 40 лет);
- недостаточное пребывание на солнце и свежем воздухе во время беременности;
- хронические заболевания;
- неправильное или неполноценное питание;
- недостаток физической активности;
- промежуток между родами менее двух лет;
- третьи и последующие по счёту роды;
- многоплодная беременность.
У ребёнка:
- нарушения развития плода в период вынашивания;
- неправильная организация кормления: недокорм, перекорм, подбор питания не по возрасту;
- плохое усвоение компонентов смеси при искусственном вскармливании;
- проблемы с пищеварением;
- расстройства нервной системы.
Диагностика и лечение рахита у детей
Правильно диагностировать рахит у младенца может педиатр. Диагноз ставится в ходе сдачи анализов крови и мочи на основании общей клинической картины.
Что помогают выявить данные исследования анализов и диагностика:
- понижение уровня общего и ионизированного кальция;
- понижение концентрации фосфора;
- мощное повышение щелочной фосфатазы;
- моча имеет либо отрицательную реакцию, либо слабоположительную;
- существенные изменения на рентгенограммах костей.
Соотношение показателей кальция, фосфора и щелочной фосфатазы помогают определить стадию заболевания.
В наши дни, к счастью, особо тяжелых форм заболевания уже не встречается, однако, молодые матери все равно не должны терять бдительности и следить за здоровьем своего малыша. Главное помнить, что вовремя оказанная медицинская помощь способна предотвратить развитие любой болезни.
Медикаментозное лечение
Для лечения рахита у детей широко применяются следующие медикаментозные средства.Аквадетрим – водный раствор витамина D3, который быстро всасывается и не накапливается, поскольку выводится через почки. Так, давая его младенцу, можно не переживать по поводу передозировки. О правилах приема лучше проконсультироваться с врачом. Обычно доза составляет 6-10 капель, а применяется лекарство около 4-6 недель.Девисол – масляной раствор витамина D3. Если у ребенка присутствует аллергия на аквадетрим, то ему смело можно давать девисол, который не вызывает диатеза. Однако он противопоказан детям, страдающим дисбактериозом и проблемами всасывания. Вопросы дозировки нужно решить с педиатром, так как здесь нет единого мнения.
Физиотерапия
Физиотерапевтические мероприятия включают в себя следующее:
- гуляйте с ребенком на улице не реже 4 часов в сутки, увеличьте количество пребываний на природе;
- старайтесь постоянно проветривать помещение, чтобы воздух там не застаивался;
- наладьте младенцу сбалансированное питание, если нет возможности кормить его грудью, подойдут правильно подобранные искусственные смеси;
- делайте ребенку солевые ванны, это успокоит его и укрепит иммунитет;
- водите ребенка на специальный лечебный массаж или занимайтесь с ним гимнастикой, аккуратно разрабатывая ножки и ручки (советы по поводу упражнений может дать врач).
Радикальное лечение
К радикальным мерам лечения рахита обычно прибегают крайне редко, но такие методы также имеют место в терапии.
- курсы ультрафиолетового облучения;
- хирургическое вмешательство (допускается при неэффективности лекарственных препаратов и последней стадии заболевания).
Прогноз
При ранней диагностике заболевания прогноз благоприятный и все заканчивается полным выздоровлением ребенка без развития осложнений.
При отсутствии лечения происходит деформация тазовых костей, возникает плоскостопие, снижается острота зрения и иммунитет, что делает ребенка уязвимым перед различными инфекционными и вирусными заболеваниями.
Дети, перенесшие рахит, в течение трех последующих лет должны каждые три месяца проходить профилактический осмотр у педиатра. Делать прививки при рахите не запрещено. Первая запланированная прививка может быть поставлена спустя две недели после начала приема витамина D.








Очень важная тема, особенно для молодых родителей. Полезно знать признаки рахита, чтобы вовремя обратиться к врачу и начать лечение.