Диагностика
Адекватное лечение возможно лишь при правильной диагностике. Подтвердить или исключить дакриоцистит помогают следующие методики.
Канальцевая проба
Суть исследования заключается в закапывании ребёнку цветной жидкости. Средство изготавливается на основе колларгола 2%. Далее на протяжении 10 минут ведётся наблюдение за глазом. При обесцвечивании врач опровергает непроходимость слёзного канала. Если насыщенность цвета раствора сохраняется – патология подтверждается.
Носовая проба
Тот же раствор 2% колларгола вводят в носовой ход. Ребёнка в это время необходимо удерживать в вертикальном положении, наклонив слегка головку вперёд. Если пробка в канальце для выхода слёз отсутствует, то турунда вскоре окрасится. Процесс занимает около 5 минут.
Если в течение 10 минут отмечается лёгкое окрашивание, диагностируется частичная непроходимость. Дакриоцистит подтверждается в том случае, если отсутствует даже намёк на изменение цвета тканей глаз.
В случаях, когда проведённые диагностические мероприятия не дали точного ответа относительно диагноза, врач назначает промывание и зондирование слёзных каналов. Помимо этого проводится лабораторный анализ выделений с целью исследования возбудителя, определения его чувствительности к антибиотикам.
К какому врачу обращаться
Предварительный диагноз ставит педиатр. Подтверждает его или опровергает узкопрофильный специалист – детский офтальмолог.
Показания и противопоказания к процедуре
Диагностировать у малыша дакриоцистит может только детский офтальмолог, однако заподозрить это заболевание по силам любому внимательному родителю. Непроходимость слезоотводящих путей часто путают с конъюнктивитом. Эти заболевания действительно похожи: их основным симптомом являются гнойные выделения из глаз. Однако если от конъюнктивита можно легко избавиться с помощью капель с антибиотиком, то при непроходимости носослёзных каналов такое лечение будет неэффективным.
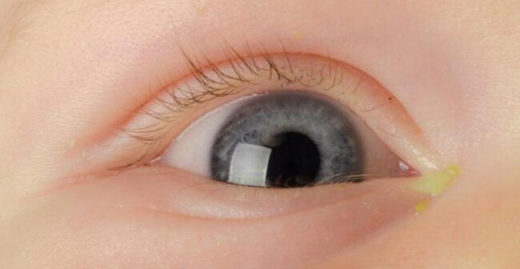
Закупоренная слёзная железа — идеальное место для размножения бактерий, вследствие чего из глаза начинает выделяться гной
Основными симптомами дакриоцистита являются:
- постоянное слезотечение;
- покраснение глаз;
- гнойные выделения;
- отёк внутреннего края глаза;
- выделение гноя при надавливании на слёзные мешки.
Как правило, после сна или плача интенсивность выделений усиливается. Чтобы ребёнок мог нормально видеть, гной приходится убирать с глаз довольно часто.
Если неприятные симптомы сохраняются на протяжении трёх и более месяцев, врачи направляют малыша на зондирование одного либо обоих носослёзных каналов. Это, однако, касается только тех случаев, когда непроходимость не обусловлена сложными патологиями. Зондирование не назначается при:
- врождённых пороках строения носослёзного канала;
- искривлённой носовой перегородке;
- нарушении свёртываемости крови;
- высокой температуре и общем плохом самочувствии.
Поскольку процедура проводится под местной анестезией, перед её началом нужно убедиться в том, что у малыша нет аллергии на обезболивающий препарат.
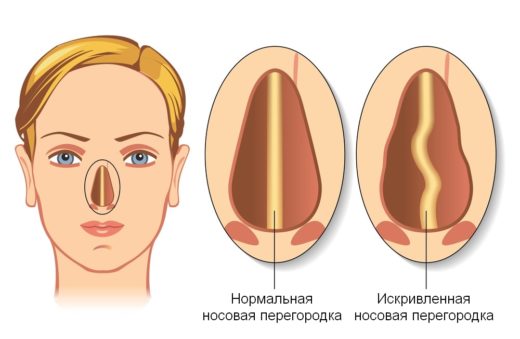
Искривлённая носовая перегородка также может стать причиной дакриоцистита, однако при этой патологии зондирование не поможет
Правила введения прикорма
Вопрос, что делать, если ребёнок не ест прикорм, может и не возникнуть, если предупредить развитие нежелательных явлений. Для этого необходимо знать главные правила введения прикорма в рацион младенца.
Ориентируйтесь на ребёнка
Меньше обращайте внимание на советы знакомых и родственников. Конечно, у бабушек и тётушек имеется опыт в уходе за своими детьми, но здесь ключевое слово именно «свои»
Каждый малыш развивается в индивидуальном темпе, поэтому полезные, казалось бы, рекомендации могут не подойти к конкретному случаю.
Если возникают какие-либо вопросы, лучше обратиться к педиатру. Он расскажет о нормах, но одновременно укажет и на особенности малыша. Мамина интуиция и опытность лечащего доктора – залог успешности введения первого прикорма.
Ни в коем случае не подражайте подругам, которые хвастаются, что их пятимесячные ребятишки уже вовсю уплетают мясные или овощные пюре. Если вы видите, что кроха не готов к введению прикармливания, отложите этот важный момент на некоторое время.
Прикармливайте только здорового ребёнка
Нельзя дегустировать новые продукты, если малыш недомогает. Высокая температура, лихорадочное состояние, вирусные инфекции, режущиеся зубки, дисбактериоз, период до или после вакцинации – все эти факторы плохо совмещаются с введением прикорма.
Если пренебречь этим фактором, то малыш подсознательно может связать новый продукт со своим болезненным состоянием. К тому же детский организм и так находится в стрессе, поскольку вынужден сопротивляться болезни. Как результат – привыкание существенно затянется.
Давайте понемногу
Любой незнакомый продукт необходимо давать ребёнку в очень небольшом количестве, чтобы избежать негативных реакций со стороны желудочно-кишечного тракта или возникновения аллергии.
Подобная осторожность крайне важна, поскольку маленький человечек впервые пробует новую пищу. Неизвестно, как его организм отнесётся к безвредному, казалось бы, яблоку либо кабачку
Начинать можно с минимальной дозы – половине чайной ложечки, несмотря на то, что ребёнку уже может быть семь или восемь месяцев. За неделю следует постепенно довести объём нового продукта до нормы, которая соответствует возрасту.
Откажитесь от насилия
Заставить ребёнка есть – крайне вредная и непродуктивная родительская тактика. Нельзя упорствовать, вводя прикорм, поскольку так можно сформировать неправильное пищевое поведение с ранних лет.
С другой стороны, питание малыша должно быть разнообразным, поэтому важно отличать обычную капризность от неприязни к конкретному продукту. В первом случае стоит попробовать вновь предложить пюре или кашу через некоторое время
Вводите каждый раз по одному продукту
Всякий раз следует знакомить младенца только с одним новым продуктом. Это так называемый принцип монокомпонентности. Если вы даёте ребёнку овощное пюре, то нельзя смешивать кабачок и морковь. Сперва предлагается кабачок, а уже затем морковка.
Последовательное знакомство с продуктами помогает определять, как детский организм реагирует на тот или иной продукт. Если у малыша появится сыпь либо возникнет диарея, можно будет понять, что именно стало причиной нежелательных последствий.
Начинайте с «правильных» продуктов
Чаще всего первым вариантом прикорма становится овощное пюре. Но это если вес малыша соответствует возрастным показателям. В случае дефицита массы тела эксперты по кормлению рекомендуют давать блюда из злаков – различные виды каш.
Не начинайте прикорм с измельчённых сладких фруктов. Приятный вкус этих блюд может стать причиной того, что в дальнейшем ребёнок откажется от более пресных овощных пюре.
Формы
Этиология дакриоцистита за последние десятилетия претерпела существенных изменений. Современные учёные выделяют 3 клинические формы патологии у новорожденных:
- катаральная;
- гнойная;
- флегмонозная.
Различаются они по этиологической структуре возбудителей, по чувствительности возбудителей к лекарственным средствам, обладающим антибактериальным действием. Метод лечения грудничков подбирается с учётом микробиологических исследований и особенностей фармакологических препаратов.
Классификация по видам
По видам патология подразделяется на острый и хронический дакриоцистит.
Острая форма – для лечения используется преимущественно консервативный метод, предусматривающий применение антибиотиков, компрессов, и массажа. При абсцессе и флегмоне пациентам назначают хирургическое вмешательство с проведением дренирования полости.
Далее планируется дакриоцисториностомия. Характерная симптоматика для острой формы: покраснение внутреннего уголка, припухлость век, резкая боль, повышение температуры тела.
Хроническая форма – проблема решается преимущественно дакриоцисториностомией. Распознаётся хроническая патология по характерным признакам: припухлость век без боли, стойкое слезотечение, проступание гнойных масс.
Профилактика у взрослых
Для предотвращения острого гайморита или развития хронического есть простые меры профилактики. Прежде всего, нужно полностью долечивать любые простуды, сопровождающиеся насморком и заложенностью носа. При затяжном насморке обязательно нужно обращаться к врачу. Также полезны следующие рекомендации:
- Регулярное посещение стоматолога, своевременное лечение кариозных поражений, болезни десен.
- Отказ от пребывания в пыльных, загазованных помещениях с сухим воздухом, наличием дыма.
- При наличии аллергии – обязательное посещение аллерголога и лора для подбора адекватных препаратов для профилактики гайморита у взрослых на фоне поллиноза или круглогодичного ринита.
- Употребление большого количества свежих плодов (сезонные овощи, различные фрукты, ягоды) для стимуляции, поддержки иммунитета.
- Разобщение с людьми, имеющими признаки различных инфекций, использование в общественных местах одноразовой защитной маски с ее регулярной сменой.
- Использование капель от насморка строго по инструкции, без злоупотреблений. Хотя капли в нос применяются для профилактики гайморита, чтобы не создавать застоя слизи, их длительный прием только ухудшает отечность.
- Употребление как можно большего количества обычной питьевой воды для увлажнения слизистых.
- Промывание полости носа растворами с содержанием морской или обычной соли или использование специальных солевых спреев.
Людям, имеющим склонность к гаймориту или риск перехода в хроническое течение, могут быть рекомендованы таблетки или капли для профилактики гайморита (на растительной основе или с синтетическими компонентами). Им нужно избегать бассейнов с хлором, увлажнять воздух в помещениях, реже бывать на холодном воздухе.
После перенесенного гайморита профилактика строится на тех же принципах. Но при развитии насморка нужно сразу активно его лечить. Промывание носа солевыми спреями, отварами лекарственных трав, прием витаминов и минеральных добавок не позволит инфекции распространяться.
Кроме того, важно немедленное обращение к врачу при наличии первых же признаков обострения воспаления или острого гайморита. Профилактика болезни всегда гораздо лучше, чем ее длительное лечение
Профилактика
Врожденную непроходимость носослезного протока предупредить не удастся
В этом случае важно как можно раньше установить диагноз и начать лечение под наблюдением врача. У старших деток закупорка слезного канала является следствием травм и хронических инфекционных болезней
Поэтому необходимо своевременно лечить все инфекционно-бактериальные патологии, беречь нос и зрительную систему от травмирования, не пренебрегать правилами личной гигиены. Кроме этого, полезно укреплять иммунитет, правильно питаться и пить в достаточном количестве жидкость. При выраженной симптоматике запрещено заниматься самолечением. Только своевременный визит к врачу поможет избежать осложнений и последствий.
СИМПТОМЫ
Первыми признаками заболевания является слизистое или слизисто-гнойное из конъюнктивального мешка одного или обоих глаз, слезостояние, слезотечение (редко) в сочетании со слабо выраженным покраснением конъюнктивы, припухлость во внутреннем углу глаза. Довольно часто педиатры это расценивают как коньюнкитвит и назначают противовоспалительные капли, но такое лечение не помогает.
Отличительными признаками дакриоцистита является выделение слизисто-гнойного характера, при надавливании на область слезных точек. Иногда этот симптом не выявляется, что может быть связано с предшествующей медикаментозной терапией.
Тяжелым осложнением нераспознанного и невылеченного дакриоцистита новорожденных может быть флегмона слезного мешка, сопровождающаяся значительным повышением температуры тела и беспокойством ребенка. Как исход заболевания нередко образуются свищи слезного мешка.
При хроническом течении процесса основным клиническим признаком является обильное гнойное отделяемое из слезного мешка, которое заполняет всю глазную щель, обычно после сна или плача.
Каналикулит: лечение
Стратегию лечения воспаления слёзного канала определяет лечащий врач, руководствуясь инициирующим фактором, данными диагностики и индивидуальными показаниями пациента. Манипуляция, которая даёт хорошие результаты при всех видах заболевания, — удаление скопившихся масс путём надавливания на кожу в проекции слёзного канальца. После его очистки его промывают антисептиками.
Устранение инфекционного агента достигается за счёт медикаментозного лечения, препараты которого подбирают исходя из выявленного возбудителя. Таким образом устраняют этиологический фактор. Снятие воспалительных процессов обеспечивает инстилляции кортикостероидных мазей, которые вводятся непосредственно в полость протока.
Лечение микотического каналикулита — хирургическое. Оно направлено на рассечение протока и извлечение из него некротизированных тканей и гноя с последующим введением антисептических и противогрибковых препаратов. Исключить формирование рубцов позволяет стент.
Для того, чтобы стимулировать восстановительные процессы и нормализовать ток лимфы и крови, рекомендуются тёплые сухие компрессы и массажи. Благодаря им устраняются отёки, стимулируются восстановительные процессы. Прогноз при острой форме заболевания благоприятен. Хронические с трудом поддаются лечению, могут привести к формированию сужений и рубцов.
Не откладывайте своё здоровье — записывайтесь на приём к специалистам клиники «Сфера»: +7 (495) 480-75-08.
Промывание слезного канала у взрослых
Медики могут диагностировать закупоренность слезных каналов у пациентов любого возраста. Чаще всего у взрослых процедура проходит в диагностических целях. С помощью данного метода возможно установить процент пассивной проходимости слезоотводящих путей (в некоторых случаях диагностику проводят несколько раз).
Проблемы с проходимостью у взрослых устраняются сложнее, чем у детей младенческого возраста. В данном случае не помогает ни зондирование, ни массаж. Из-за плотно сформированных тканей единственным способом восстановления слезотока является многократное промывание.
Как и в случае с новорожденными, пациенту после процедуры вводятся антибиотики, позволяющие предотвратить осложнения. Препараты принимаются во время реабилитационного периода. Они могут быть в форме назальных спреев, в виде капель.
Хирургическое лечение
Если в течение двух недель лечения массажем и антибактериальными каплями не наступает выздоровления, необходимо попробовать разорвать мембрану при помощи промывания слезных путей антисептическим раствором, который вводят под давлением. Часто во время этой процедуры применяют протеолитические ферменты, такие как Трипсин, Лидаза, которые способны растворять ткань.
В небольшом количестве случаев даже многократное зондирование не приводит к полной ремиссии заболевания. В такой ситуации у старших детей применяют введение специальных распорок в слезные пути, а также сложные операции по созданию соустья между полостью слезного мешка и полостью носа — дакриоцисториностомию.
Видео
Человек плачет не только от переизбытка чувств. Слезы нужны еще и для защиты глаза — они не дают глазному яблоку высохнуть, а также выступают в качестве противомикробного щита. Их продуцируют железы за верхним веком и в покровах конъюнктивального мешка. Жидкость копится у внутреннего края глаза, затем поступает в слезный мешок и далее в нос. Когда человек моргает, веко выполняет ту же роль, что и «дворники» на стекле автомобиля: происходит выделение новой порции жидкости и очищение глаза.
Процесс операции
Дакриоцисториностомия может выполняться как с внешним, так и с эндоскопическим доступом.
Внешний имеет следующие недостатки:
- длительный период заживления;
- дискомфорт для пациента;
- возможность образования шрамов.
На фоне вышесказанного врачи медицинского центра «Мед-Союз» выполняют менее инвазивную и более эффективную операцию — эндоназальную микроэндоскопическую дакриоцисториностомию. Она является более комфортной для пациента, позволяет практически полностью исключить рецидив и образование косметических дефектов (шрамов). Такую операцию офтальмолог выполняет в паре с оториноларингологом.
На первом этапе под видеоконтролем с применением современной видеоэндоскопической системы и хирургического лазера через ноздрю формируется костное окно размером 1-1,5 см с последующим введением зонда, который помогает определить слезный мешок и выполнить резекцию его передней стенки. Затем, при помощи раствора врач проверяет новообразованный канал на проходимость. После оперативного вмешательства и при соответсвующих показаниях в слезном мешке может остаться мягкий катетер, который будет извлечен через 14-21 день.
Процедура зачастую мгновенно приносит облегчение пациенту и отлично переносится.
Выделения из уретры: диагностика
Диагностика выделений из мочевыделительного канала предусматривает следующее:
- Врачебный осмотр промежности/полового члена с целью выявления высыпаний, выделений или травм члена;
- Проведение пальпации и оценивание плотности, размера и подвижности лимфоузлов в паху;
- Проведение пальцевого обследования простаты у мужчин для получения выделений и их исследования;
- Сбор мазков из уретры для лабораторных исследований;
- Уретроскопия для оценки состояния слизистой канала;
- органов таза;
- Общий анализ крови и мочи;
- .
Наши врачи
Ярочкина Марина Игоревна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием
Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 31 год
Записаться на прием
Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием
Шульженко Светлана Сергеевна
Врач — гинеколог, врач высшей категории
Стаж 32 года
Записаться на прием
Кардава Инна Васильевна
Врач акушер-гинеколог, УЗИ
Стаж 15 лет
Записаться на прием
Выделения из уретры: лечение
Методика лечения в данном случае напрямую зависит от причины, вызвавшей такое явление, как патологические выделения из уретры
Важно понимать, что самостоятельное лечение может стать причиной развития осложнений, поэтому является недопустимым. Выделения могут возникнуть вследствие проникновения различных типов возбудителей, бороться с которыми необходимо разными методиками
Чаще всего медикаментозная терапия предусматривает использование антибиотиков, однако их подбор должен осуществляться в индивидуальном порядке. Как правило, применяют следующие средства:
| Группа | Когда применяют | Название |
|---|---|---|
| Антибактериальные | ЗППП | «Азитромицин», «Амоксиклав» |
| Уросептики | Уретрит | Раствор хлоргексидина и колларгола |
| Сульфаниламидные | При обнаружении бактерий, вызывающих воспаления | «Доксициклин» |
| Противомикробные | Трихомониаз | «Метронидазол» |
Помимо этого, больным рекомендуют омывать половые органы отварами спорыша, ромашки, календулы или специальными антисептическими растворами. Хорошие результаты дают прогревающие аппликации и электрофорез.
Профилактика
Здоровый образ жизни — это профилактика от многих заболеваний и те, которые вызывают патологические выделения из уретры, не исключение. Именно поэтому профилактические меры в данном случае заключаются в следующем:
- Сбалансированное питание, сведение к минимуму потребления жирных и острых блюд, консервантов и канцерогенов, которые создают серьёзную нагрузку на почки и мочевой пузырь;
- Исключение риска переохлаждения тела, ношение тёплой удобной одежды, надёжно защищающей нижнюю часть тела в холодное время года;
- Исключение стрессовых ситуаций и чрезмерных физических нагрузок;
- Отказ от потребления спиртных напитков и табакокурения;
- Соблюдение правил личной гигиены;
- Отказ от ношения нижнего белья из синтетических материалов, способных стать причиной аллергической реакции.
- Кровь в моче
- Головная боль
Назначение препаратов
Параллельно с массажем врачи назначают капли. При непроходимости слезного канала у новорожденных они используются для того, чтобы предупредить присоединение инфекции. При этом выбор должен быть сделан на основе микробиологического исследования. Обычно это капли для глаз, которые необходимо закапывать несколько раз в день.
Хорошей антибактериальной активностью обладают следующие препараты: «Вигамокс», «Тобрекс», «Левомицитин». Используется также «Офтатвикс» и «Гентамицин». Дозировка для малышей не более 0.3 %. А вот использование «Альбуцида» нежелательно для малышей по двум причинам. В первую очередь он вызывает жжение, а также для него свойственна кристаллизация, то есть выпадение осадка. Это может усугубить непроходимость канала. Врач может назначить несколько препаратов, тогда их нужно будет закапывать по очереди, с интервалом 20 минут.
Особенности и техника массажа
Симптоматика закупорки слезного канала нередко вызвана патологическим состоянием под названием дакриоцистит. Это заболевание широко распространено среди новорожденных детей. Справиться с ним в кратчайшие сроки помогает ежедневный массаж глаз младенца. Методика лечебного массажа доступна для каждой молодой мамы, заинтересованной в этом вопросе.
Перед началом массажного мероприятия не забудьте позаботиться о соблюдении правил гигиены. Массаж необходимо проводить в стерильных условиях. Ногти на руках мамы необходимо обрезать. После этого руки тщательно вымыть и воспользоваться стерильными латексными перчатками
При выполнении массажных движений важно избегать использования грубой силы и резких движений
Непосредственно массажная техника имеет такой вид:
Перед началом массажных движений необходимо идентифицировать слезный мешочек новорожденного во внутреннем углу глаза. Распознать данное анатомическое образование не представляет труда. Его можно легко нащупать указательным пальцем, который располагают по направлению от внешнего угла глаза к внутреннему;
Следующим этапом лечебного массажа являются аккуратные надавливания подушечками указательных пальцев на область слезного бугорка
В этом вопросе необходимо соблюдать осторожность, не прибегая к резким движениям;
При наличии гнойных выделений из слезного канала у новорожденного ребенка массирующие движения осуществляются с использованием стерильных салфеток или ваты, при помощи которых очищаются глазки малыша;
После очищения слезных мешочков глазки ребенка необходимо промыть отваром ромашки или слабым раствором Фурацилина;
Осуществляя массирующие движения в области слезного канала, двигаются по направлению к надбровным дугам;
Далее плавными движениями массируют по направлению от внутреннего угла глаз к кончику носа грудничка. Данная манипуляция оказывает не только благотворное воздействие на носослезный канал, но и способствует разрыву так называемой эмбриональной пленки.. После выполнения данной процедуры малышу закапывают по 2-3 капли Витабакта или Левомицетина в каждый глазик
При необходимости массажную процедуру выполняют до 4-5 раз в день. Длительность курса лечения составляет не менее 14 дней. При необходимости срок увеличивается до 21 дня
После выполнения данной процедуры малышу закапывают по 2-3 капли Витабакта или Левомицетина в каждый глазик. При необходимости массажную процедуру выполняют до 4-5 раз в день. Длительность курса лечения составляет не менее 14 дней. При необходимости срок увеличивается до 21 дня.
Важным моментом в достижении положительного результата является не только плавность движений, но и их толчкообразность. Данный тип движений способствует равномерному очищению слезных мешочков от гнойного и слизистого содержимого. Кратность повторений массажных движений составляет не менее 15 раз. При постановке диагноза дакриоцистит у новорожденных детей лечебный массаж выступает в качестве эффективного и безопасного метода коррекции этого состояния.
Сама методика не вызывает затруднений у большинства молодых родителей, однако при этом нельзя забывать о мерах безопасности. Для того чтобы не навредить новорожденному грудничку, это мероприятие проводится в соответствии с общепринятой инструкцией.
При возникновении вопросов относительно техники лечебного массажа родителям можно обратиться за консультацией к медицинскому специалисту, который продемонстрирует золотой стандарт проведения лечебного массажа глаз у новорожденных детей. При соблюдении указанных рекомендаций родители смогут наблюдать положительный результат через 2-3 процедуры лечебного массажа.
Подписывайтесь на нашу группу Вконтакте