Лечение вульвита у девочек
Лечение вовремя диагностированного вульвита не составляет труда. А вот запущенное воспаление грозит серьезнейшими осложнениями, среди которых стоит выделить хроническое воспаление, подъем инфекции вверх по мочеполовой системе и синехеи – сращение половых губ.
Лечение вульвита начинается с выявления причины (возбудителя вызывающего воспаление) и только затем выбирают метод и препарат для устранения причины. Назначение кремов, мазей, дезростворов без результатов исследования запрещено т.к. можно получить к бактериальному воспалению аллергическое раздражение, что усугубит состояние. Назначение антибиотиков оправдано при выявленном пораженном определенным возбудителем поражающим слизистую вульвы и инфекцирующий мочеполовой тракт.
В случае аллергического вульвита назначается лечение антигистаминными препаратами.
Слизистые и белые выделения у новорожденных девочек
Наличие белых выделений у грудных девочек связывают со следующими причинами:
- Остатки первородной смазки. Обозначаются в виде слизистого налета, напоминающего липкие бели, во влагалище и на складках половых губ. Педиатры не советуют вымывать их специальными средствами, а рекомендуют дождаться, пока вещество исчезнет естественным образом. С помощью него чувствительная кожа младенца адаптируется к новой внешней среде.
- Слизь может вырабатываться и железами влагалища. Причина этих выделений та же, что и у кровавых — гормоны, только в данном случае работают гормоны, отвечающие за выработку молока: пролактин и прогестерон. Такого рода секреция у грудничка обычно пропадает к концу первого месяца.
- Подобный признак может иметь место вследствие реакции организма новорожденной на гормональную перестройку, способную спровоцировать развитие вульвовагинита. Выделения обозначаются в небольшом количестве, и они имеют белый, желтый, зеленый цвет, а иногда и носят прозрачный характер. Нередко вагинит сопровождается покраснением и припухлостью внешних половых органов малышки. Симптомы проходят через несколько дней и не доставляют крохе дискомфорта.
Правильные выделения из влагалища и патологические выделения – как отличить?
Нормальные выделения из влагалища не имеют запаха, практически бесцветны. Иногда, в зависимости от дня цикла, они могут быть слегка окрашены в беловатый и слегка опалесцирующий цвет. Нормальные выделения из влагалища также однородны: они не должны быть хлопьевидными, с включением примесей.
Слизь у здоровых женщин производится большими и меньшими вестибулярными железами. Ее реакция слабокислая, рН 3,8-4,5.
У девочек влагалищные выделения появляются как признак начала полового созревания. Первые выделения из влагалища предшествуют последующим стадиям созревания. У новорожденных девочек также могут наблюдаться выделения из влагалища – это результат действия материнских гормонов (эстрогенов, прогестерона), которые вместе с кровью матери поступали к плоду во время беременности. Влагалищные выделения у новорожденных очень быстро исчезают по мере снижения концентрации этих гормонов в крови ребенка.
Выделения из влагалища – совершенно нормальное явление, сопровождающее женщину всю жизнь. Во время менопаузы и после менопаузы количество вырабатываемой слизи значительно уменьшается, что связано со старением половых органов и связанными с этим гормональными изменениями. Недостаток влагалищной смазки вызывает более частые интимные инфекции, слизистая легко травмируется, что выражается в образовании ссадин и снижении сексуального удовлетворения.
Другое дело, патологические выделения из влагалища. Это опасный симптом, указывающий на целый ряд нарушений репродуктивной системы.
Первичная профилактика рака шейки матки. Вакцинация от ВПЧ
Вирус папилломы человека (ВПЧ) вызывает рак шейки матки при длительной персистенции высокоонкогенных типов вируса в тканях. Одним из самых последних достижений науки явилось создание вакцины против ВПЧ.
Первичная профилактика рака шейки матки должна быть направлена на повышение сексуального образования подростков, а также вакцинацию мальчиков и девочек до начала половой жизни (оптимальный возраст 9-13 лет). Эти вакцины профилактические, они не содержат вирус, а состоят из вирусоподобных частиц, благодаря которым вырабатываются антитела (защитные клетки), работающие против вируса. Детям до 13 лет эта вакцина вводится двукратно, с 13 лет – трехкратно.
Напоследок хочется обратиться ко всем родителям девочек: если вы хотите в свое время понянчиться с внуками, позаботиться об этом важно уже сейчас, пока ваша доченька еще совсем маленькая. Дорогие мамы! Если у вас появились вопросы, напишите нам в соцсетях и приходите на прием! Будем рады помочь вам!
Дорогие мамы! Если у вас появились вопросы, напишите нам в соцсетях и приходите на прием! Будем рады помочь вам!
Как собрать мочу правильно?
Перевозить мочу нужно аккуратно при соблюдении определенных температурных условий. Сильный мороз или жаркая погода могут негативно сказаться на диагностике. Если погода за окном вызывает сомнение, воспользуйтесь термосумкой
Важно следовать следующим рекомендациям педиатров:
- Не давайте ребенку за сутки перед сбором мочи незнакомых продуктов, не кормите его овощами и фруктами, в составе которых есть натуральные красители;
- Поддерживайте нормальный температурный режим в помещении, малыш не должен перегреваться или мерзнуть;
- Позаботьтесь о настроении ребенка – это тоже влияет на результат анализа, который может быть искажен из-за плохого эмоционального состояния;
- Постарайтесь собрать самую первую порцию утреннего мочеиспускания, натощак перед утренним кормлением.
Какие нюансы соблюдать в интимной гигиене девочек?
Первый совет для родителей — подмывать новорожденную следует особенно аккуратно. Интимная гигиена у новорожденных девочек — особая тема: родителям стоит изучить и учитывать все нюансы устройства организма новорожденной, от этого в том числе зависит, как правильно расположить кроху прежде чем включить кран.
Интимная зона у новорожденных девочек устроена так, чтобы создать максимальную защиту от внешнего воздействия и бактерий. Большие половые губы увеличены и почти полностью закрывают нежную зону
Это важно знать, отвечая на вопрос, как ее правильно подмывать. Косметические средства не должны попадать внутрь, чтобы не вызвать раздражения или сухости слизистой у новорожденной
Подмывая девочку, мама должна действовать плавно, ее задача — лишь смыть загрязнения с половых губ девочки.
У некоторых девочек в первую неделю жизни появляются мажущие выделения. Они могут быть кровянистого, желтоватого, рыжеватого или бело-серого цветов. Не стоит пугаться — это явление объясняется избытком отдельных гормонов. Организм малышки перестраивается — отвыкает от воздействия маминого гормона эстрогена, реагирует на действие гормонов, содержащихся в грудном молоке, иногда таким образом избавляется от переизбытка солей (последнее характерно не только для девочек, но и для мальчиков). Обычно выделения прекращаются сами собой через 5-7 дней. Тем не менее стоит внимательно наблюдать за гениталиями, своевременно подмывать ребенка, очищая кожу от выделений.
Отдельный серьезный вопрос — частота гигиенических процедур для девочек. Если на новорожденной одноразовый подгузник, то стоит подмывать девочку сразу после того, как она сходила в туалет по маленькому. Подгузники защищают от излишней влаги, поэтому будет правильно провести очищение после смены подгузника.
Родителям не нужно в первые же дни жизни девочки обзаводиться десятком разнообразных аксессуаров для подмывания — как бы ни хотелось порадовать новорожденную. Для ежедневного ухода за нежной кожей не нужны ни губки, ни твердые мочалки — достаточно воды и нежности маминых рук.
Как подмывать новорожденную девочку?
Чтобы освоить, как подмывать новорожденную девочку под краном, нужно запомнить алгоритм из 5 шагов:
Девочку нужно уложить спинкой на руку, развернуть животиком к раковине. Головка малышки должна расположиться на вашем локтевом сгибе, а попка — на вашей ладони. Не стоит сразу подставлять малышку под струю, она может сопротивляться и испытывать дискомфорт от такого взаимодействия с водой. Лучше набрать немного в свободную ладонь и таким образом смочить кожу. Следите, чтобы вода стекала от животика к попке.
Необходимо направлять движения спереди назад. Так вы сможете удалить все загрязнения и не занесете их в интимные места. Помните о том, что девочку нужно омывать, а не оттирать.
После подмывания нужно промокнуть кожу ребенка теплым мягким полотенцем.
Оставьте малышку на 5-10 минут подышать без подгузника, чтобы влага испарилась естественным образом.
Выберите и нанесите на кожу ребенка подходящее средство. Например, защитный крем под подгузник.
Не забудьте перед подмыванием новорожденной тщательно помыть руки с мылом и убедиться, что температура проточной воды не слишком высокая или низкая. Для определения температуры воспользуйтесь специальным градусником или смочите собственный локоть — именно этой частью тела можно наиболее точно определить, комфортной ли будет температура для ребенка.
2.Причины аномальных выделений из влагалища
Любые изменения в микрофлоре влагалища могут повлиять на цвет, запах выделений влагалища или их текстуру. Вот некоторые вещи, которые вполне способны нарушить баланс микрофлоры во влагалище:
- Антибиотики или стероиды;
- Бактериальный вагиноз – бактериальная инфекция, которая чаще всего встречается у беременных женщин или женщин, имеющих нескольких половых партнеров;
- Противозачаточные таблетки;
- Рак шейки матки;
- Хламидиоз или гонорея – заболевания, передаваемые половым путем;
- Диабет;
- Контрастный душ, ароматизированные мыла или лосьоны, пены для ванны;
- Инфекция тазовых органов после операции;
- Воспалительные заболевания тазовых органов;
- Трихомониаз – паразитарная инфекция, как правило, передающаяся половым путем;
- Вагинальная атрофия – истончение и высыхание стенок влагалища во время менопаузы;
- Вагинит – раздражение во влагалище или вокруг него;
- Грибковые инфекции.
Как вы видите, возможных причин ненормальных выделений влагалища достаточно много. Это и серьезные заболевания, и вполне бытовые явления, с которыми сложно связать появление проблем со здоровьем.
Что это такое?
Детским мочеприемником пользуются миллионы родителей во всем мире. Даже в условиях стационара такие устройства выдаются для детей при необходимости выполнения анализа мочи. Мочеприемник представляет собой прочное устройство, изготовленное из полиэтилена со специальным креплением к коже. Для грудничков применяют приспособление, вмещающее в себя 100-120 мл биологической жидкости. Малышам первого и второго года жизни рекомендован резервуар объемом 200 мл. Приспособление для сбора мочи состоит из полиэтиленового мешка, отверстия для принятия урины и липкой зоны для крепления. Конструкция помещена в водонепроницаемый пакет.
Использование сборника для мочи у новорожденных – это безопасный и несложный процесс. Устройство позволяет собрать урину без каких-либо проблем и дополнительных сложностей. Внутренняя поверхность прибора стерильная, поэтому можно не переживать за ложный результат лабораторного исследования.
Один конец мочеприемника детского плотно запечатан. Это позволяет не переживать об утере материала для обследования. На другой части устройства находится липкая поверхность. Данной стороной прибор надежно закрепляется на коже грудного или новорожденного ребенка.
Показания для применения
Использовать мочеприемник надо при необходимости собрать урину у младенца. В большинстве случаев это требуется при проведении стандартного лабораторного исследования: общего анализа мочи. Дети первого года жизни проходят данную диагностику не менее 2 раз. Сдавать мочу необходимо при болезни для дифференцирования патологического состояния, после лечения. В силу того, что ребенок маленький, он еще не может сказать о том, что его беспокоит. Диагностика мочи в данном случае может выявить проблемы с почками, мочевыделительной системой в целом, а также косвенно свидетельствовать о патологиях эндокринного аппарата, поджелудочной железы и печени.
Также биологическая жидкость может понадобиться при необходимости проведения бактериологического исследования и других видов анализов. Сдают мочу перед вакцинацией, при прохождении диспансеризации. Важным условием подобных диагностик является тщательная подготовка.
Лейкорея и другие выделения из влагалища – варианты нормы и патологии
Выделения из влагалища оцениваются по следующим параметрам:
- цвет;
- последовательность;
- запах;
- количество.
В частности, у женщин могут наблюдаться следующие выделения из влагалища:
- Прозрачные: они не указывают на какую-либо патологию. Это выделения без запаха, не сопровождающиеся симптомами, физиологически вырабатываемые в различных количествах в зависимости от колебаний половых гормонов или под влиянием других факторов. Они не должны вызывать беспокойства.
- Белые: указывают на наличие слизи и являются нормальными для женщины детородного возраста. Если они особенно обильные или плотные, могут сопровождаться чувством интимного дискомфорта и быть признаком интимного воспаления или указывать на наличие патологий, которые необходимо выявить при тщательном гинекологическом осмотре.
- Желтые или зеленые: указывают на интимную инфекцию. Другие симптомы: неприятный запах, интимное жжение или боль, зуд.
- Коричневые: указывает на наличие крови. Нужно уметь отличать от нормальных менструальных потерь, которые происходят у женщин каждые 28-30 дней. Такие кровянистые выделения происходят в период между одним менструальным циклом и следующим и могут быть вызваны различными причинами, такими как: стресс, первоначальный прием противозачаточных таблеток или патологиями, в числе которых: эндометриоз, кисты яичников, полипы или миомы матки, гинекологические инфекции.
 Желтые выделения
Желтые выделения
Главные симптомы патологий
Патологический вагинальный секрет обычно сопровождается комплексом других симптомов, что помогает доктору быстро и правильно диагностировать проблему. Если малышка жалуется на болезненное и частое мочеиспускание, боли внизу живота, у нее повышается температура тела – это признаки цистита (см. также:
- язвочки, покраснения, пузырьки (герпетическая инфекция);
- белое отделяемое, по консистенции схожее с творогом (молочница);
- зеленый или желто-зеленый секрет (заражение трихомонадами);
- запах гнилой рыбы (бактериальный вагиноз);
- кровянистые примеси;
- жжение;
- зуд в интимной зоне у ребенка;
- покраснение вульвы.
Выделения с неприятным запахом, как правило, свидетельствуют о присоединении бактериальной инфекции
При возникновении патологических вагинальных выделений у малышки требуется как можно скорее обратиться к детскому гинекологу. Только специалист сможет провести комплексную диагностику, выявить причину изменений и подобрать эффективное и безопасное лечение. Основными диагностическими мероприятиями становятся:
- лабораторный анализ крови на уровень содержащихся в ней гормонов;
- визуальный осмотр половых путей для выявления механических повреждений и присутствия инородных тел;
- анализ кала – позволяет выявить глистную инвазию, подтвердить или исключить дисбактериоз;
- мазок из влагалища для выявления патогенных микроорганизмов, спровоцировавших воспалительный процесс;
- общий анализ мочи и крови;
- для выявления разновидности возбудителя болезни – ПЦР.
Зеленые выделения у девочек – не единственные симптомы воспалительного процесса. Среди других признаков отмечают:
- краснота половых органов и близлежащих участков кожного покрова;
- отеки;
- жжение и зуд, которые не проходят, а усиливаются при мочеиспускании.
Выделение желто-зеленой слизи у девочек 3 лет говорит о бактериальном вульвовагините.
Беззаботное детство
При трихомонадной инфекции у 14-летней девочки возникают пенистые выделения.
Аллергический вульвовагинит провоцирует водянистые бели, а слизистая при этом оболочка сухая.
Когда обратиться к врачу? Что проверяет гинеколог? Как проходит гинекологический осмотр?
Обратиться к гинекологу для проверки нужно, если вы заметили желтые, зеленые или коричневые выделения из влагалища или в случае особенно обильных и раздражающих белесых слизистых выделений.
Гинекологический осмотр, прежде всего, включает в себя подробный анамнез, который учитывает такие факторы, как:
- симптомы;
- любые принимаемые лекарства;
- аллергия;
- хирургические вмешательства;
- доношенные беременности или выкидыши;
- методы контрацепции (если используются);
- характеристики менструального цикла (когда он появился, регулярность, продолжительность и количество кровотечений, было ли оно связано с болью / другими нарушениями);
- наличие заболеваний – диабет, опухоли, преждевременная менопауза или изменения менструального цикла, заболевания щитовидной железы, нарушения свертывания крови, метаболические заболевания, гипертония, болезни сердца;
- любые нарушения сна;
- любые нарушения аппетита;
- привычки – курение сигарет, алкоголь, наркотики;
- вес тела.
Затем женщине предлагается лечь на гинекологическое кресло, оборудованное двумя опорами для ног. Гинеколог проводит:
- наблюдение и пальпацию наружных половых органов;
- внутренний осмотр с помощью зеркала и бимануальной пальпации (вагинальной и абдоминальной);
- трансвагинальное УЗИ.
Благодаря зеркалу и трансвагинальному ультразвуковому исследованию можно выявить большинство причин лейкореи.
Другие возможные тесты, проводимые во время медицинского обследования, включают:
Пап-тест. Это цитологическое исследование, которое позволяет изучить цервикальный материал, взятый гинекологом во время осмотра. Обследование безболезненно и включает использование небольшого шпателя, вводимого во влагалище для сбора клеток и слизи с шейки матки.
Этот материал размазывают на предметных стеклах, а затем анализируют в лаборатории с помощью микроскопа и окрашивания предметных стекол. Это позволяет различать:
- нормальные клетки;
- клетки с доброкачественными изменениями (из-за воспаления и / или инфекций);
- клетки измененные в результате физиологического старения репродуктивной системы (климакс);
- атипичные клетки, свойственные для предраковых поражений, называемые CIN (от цервикальной интраэпителиальной неоплазии), или раковые.
В случае положительного результата мазка Папаниколау (т.е. при подозрении на злокачественные новообразования) показаны дополнительные тесты, такие как исследование вирусной ДНК вируса папилломы человека (ВПЧ ) и кольпоскопия.
Кольпоскопия. Позволяет исследовать шейку матки с помощью специального инструмента – кольпоскопа. Он позволяет наблюдать пораженный участок под увеличением. Введение во влагалище некоторых жидкостей, таких как уксусная кислота или йодированные растворы, позволяет лучше визуализировать любые аномальные клетки.
Во время исследования можно взять небольшие образцы ткани (биопсию) или удалить аномальные части с помощью электроэксцизии.
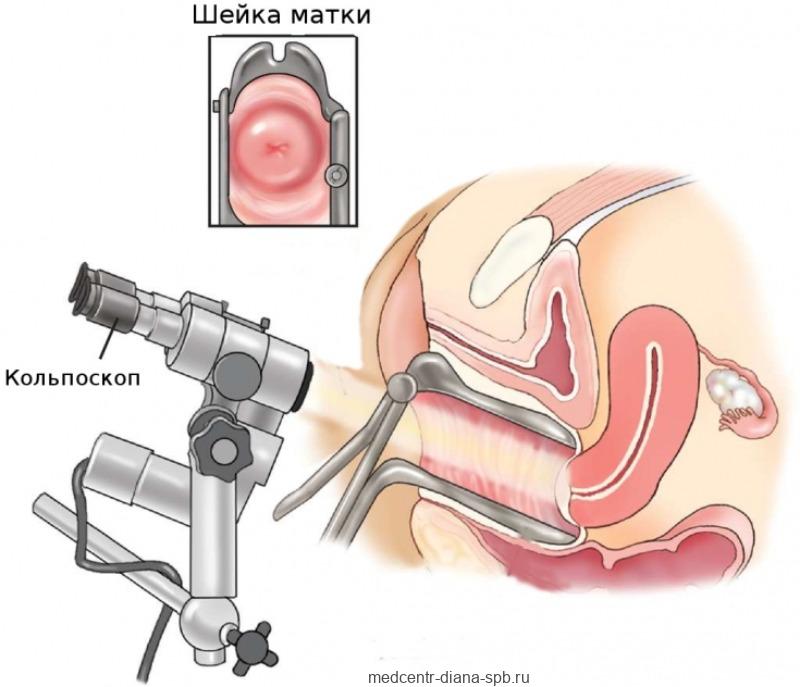 Кольпоскопия
Кольпоскопия
Кюретаж (или кюретаж). Это образец биопсии ткани матки, который отправляется в лабораторию для диагностики исключения возможных злокачественных опухолей.
Гистероскопия. Это эндоскопическое исследование для поиска и возможного удаления небольших маточных образований или небольших пороков развития. Следовательно, есть 2 возможные цели: диагностика и лечение.
Гинеколог осматривает после введения инструмента, называемого гистероскопом, влагалище, тело и шейку матки. В случае полипа (или миомы) матки будут наблюдаться образования:
- обычно небольшие по размеру (от нескольких миллиметров до 2-3 см);
- на ножке или сидячие (с основанием имплантата);
- одиночные или множественные.
КТ и / или магнитно-резонансная томография (МРТ). Может потребоваться в случае подозрительных или сомнительных новообразований.
Если гинеколог подозревает инфекцию, он может назначить:
- Посев вагинального секрета или анализ мочи с антибиограммой для установления стабильной причины и специфического лечения.
- Анализы крови. Могут сигнализировать о наличии продолжающегося воспалительного процесса, увеличивая значение таких индексов, как СОЭ, С-реактивный белок, лейкоциты.
Как быть при появлении выделений у новорожденной?
Родителей новорожденной обычно пугает появление на памперсах или пеленках малышки выделений красноватого или желтоватого оттенков. Чаще всего это вполне нормальное явление, которое имеет определенное название и причины. Обычно это связано с тем, что материнские гормоны попадают в организм девочки во время родов. Позднее их выведение происходит путем выделений.
Половой криз у новорожденных
Половой (гормональный) криз у новорожденных — это процесс очищения и адаптации детского организма к внешней среде. На протяжении первых дней (недель), организм новорожденной очищается от избытка эстрогенов (материнских гормонов). Этот процесс может начаться еще в роддоме и длиться от 2 до 8 недель. Своего пика гормональный криз достигает к концу первой недели.
Этот процесс может быть как в организме девочки, так и у мальчика, а может не происходить вовсе. Основной признак полового криза – нагрубание молочных желез, часто сопровождается выделениями наподобие молозива. Нельзя самостоятельно предпринимать какие-либо меры по этому поводу, особенно выдавливать жидкость.
Также половой криз проявляется в виде:
- угревой сыпи;
- отечности;
- припухлости половых органов (у мальчиков);
- влагалищных выделений различного цвета и консистенции (у девочек).
Последний из перечисленных признаков особенно пугает молодых родителей, поскольку проявляется наиболее явно. Выделения могут быть: светлые, прозрачные, белесые, желтоватые, кровянистые.
Кровянистые выделения
Капельки крови могут появиться в памперсе или пеленке маленькой девочки на 3 или 4 сутки после рождения. Обычно они не обильны и продолжаются 2-3 дня. В этот период слизистые оболочки влагалища, матка и шейка матки находятся в состоянии характерном для предменструального периода.
https://youtube.com/watch?v=hxnS8ud1fD8
Это происходит в результате отторжения слизистых оболочек матки при резком прекращении действия материнских гормонов (эстрогенов) после рождения.
Такое физиологическое явление не требует лечения. Необходимы частые подмывания теплой кипяченой водой, чтобы избежать случайного заражения половых органов.
Белые выделения
Белые выделения возникают в виде накоплений в складках половых губ новорожденной. Молодая мама может перепутать их с остатками первородной смазки и попытаться избавиться от выделений. Но нет необходимости в применении каких-либо дополнительных мер, кроме обычного ухода. Это естественная реакция организма.
Причины этого явления такие же, как и появления кровянистых выделений. Источником являются стенки влагалища. Стимулирует появление выделений прогестерон и пролактин, которые содержатся в грудном молоке. Обычно к концу первого месяца жизни слизистые выделения прекращаются и половая щель очищается. Лечения или особенной обработки такие выделения не требуют.
Желтые выделения
Являются признаком мочекислого криза. Возникает в результате избавления от лишних солей. Это явление бывает у младенцев не зависимо от пола. Появляются чаще желтые, иногда оранжевые выделения. Проходит самостоятельно, особого лечения не требует.
Что делать при выделениях?
В период полового криза необходимо:
- прилежно соблюдать правила гигиены, особенно — половой;
- подмывать новорожденную движениями только спереди кзади, т. е., сначала подмывать половые органы, только потом – задний проход;
- для подмывания использовать теплую кипяченую воду (отвар ромашки);
- подмывать малышку чаще, чем положено;
- не пытаться удалить белый налет между половыми губами;
- не прилагать усилий при подмывании, чтобы не повредить уязвимую слизистую оболочку новорожденной
- аккуратно раздвигать половые губы, чтобы не допустить их сращения;
- периодически давать “подышать” коже и половым органам, освободив их от подгузников и пеленок.
Когда обратиться к врачу?
Следует внимательно наблюдать за здоровьем малышки, и в случае появления первых негативных признаков обратиться к врачу, чтобы не допустить развития серьезных заболеваний. К таким признакам относятся:
- продолжение выделений по истечении 8 недель;
- боль и рези при мочеиспускании;
- гнойные выделения из влагалища;
- неприятный запах влагалищных выделений;
- длительные выделения из влагалища (более 3 суток);
- обильные выделения;
- воспаление половых органов;
- изменение цвета мочи;
- примеси крови в моче;
- анатомические нарушения в строении половых органов.
Правильный уход за новорожденной предотвращает развитие патологических состояний, избавляя малышку от дискомфорта, а родителей от лишнего волнения. Если девочка здорова, ничто не сможет помешать вам в полной мере насладиться материнством.
Какие влагалищные выделения – это физиологическая норма?
У женщин репродуктивного возраста в норме ежедневно образуется до 5 мл отделяемого. Этот объем сравним с 1 чайной ложкой.
Цвет: нормальные выделения могут быть беловатыми или прозрачными.
Консистенция: густые или слизистые.
Запах: нет либо слабый
Важно, что характер и количество выделений
— отличаются у разных женщин;
— зависят от фазы менструального цикла. Например, в период овуляции и за неделю до начала менструального цикла, выделения становятся более густыми;
— становятся более обильными при беременности, а также при приеме оральных контрацептивов, использовании других противозачаточных средств.
Из-за такого непостоянства при оценке выделений к слову «норма» принято добавлять «физиологическая».
У вас появились вопросы?
Позвоните нам — мы ответим на все вопросы и при необходимости вместе с вами
подберем удобное для вас время первого приема.
Поделиться
Заказать обратный звонок
Записаться на прием
Оставить благодарность
Написать директору
Наши адреса: Казань, пр. Победы, 152/33
ул. Маяковского, 30
График работы:
Пн.-Пт.: 7.30 — 20.00Сб.: 9.00 — 18.00Вс.: 9.00 — 14.00
Вся представленная на сайте информация, касающаяся стоимости, носит информационный характер и ни при каких условиях не является публичной офертой.
Точную стоимость можно уточнить у наших менеджеров по телефону +7 (843) 207-04-40
О возможных противопоказаниях необходимо проконсультироваться с врачом







