Как проводится скрининг новорожденных
Зачастую, когда проводится процедура скрининга, роженицу не оповещают о заборе у новорожденного крови с пятки. Пугаться не стоит, ведь скрининг является абсолютно безопасным.
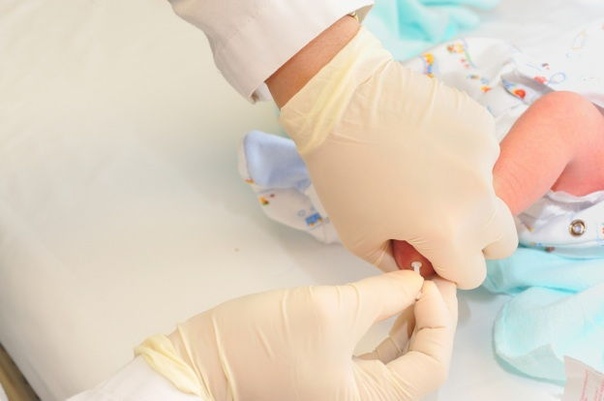 Пяточное Тестирование (Рис-1)
Пяточное Тестирование (Рис-1)
Проводится скрининг только из пятки, поскольку пальцы новорожденного маленькие и неразвитые.
Для процедуры, с пяточки новорожденного берется несколько капель крови. Изначально ногу моют с мылом, протирают спиртовым раствором и насухо протирают, с использованием стерильной салфетки, а затем пяточная зона стопы прокалывается на 1-2 мм в глубину.
Первую каплю снимают с помощью стерильной салфетки. После сдавливая, пятку новорожденному кровью смазывают лабораторные тестовые бланки, так, чтобы кровь пропитала бумагу насквозь. После забора крови пятка грудничка станет синим цветом на некоторый промежуток времени.
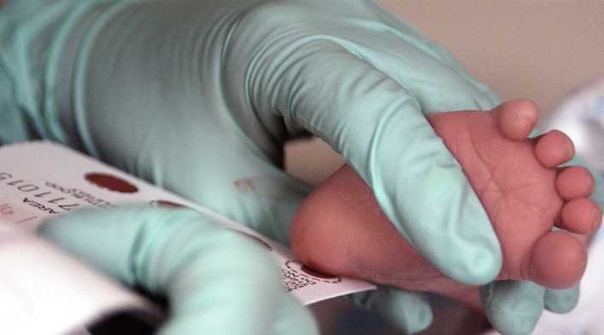 Пяточное Тестирование (Рис-2)
Пяточное Тестирование (Рис-2)
В бланке фиксируется полная информация о новорожденном, учреждении, где брали кровь с пятки. В основном потребуется закрасить 5 кружков бумаги, на предмет 5-ти распространенных генетических болезней. Бланки пропитаны реактивом, когда материал попадает на тест, он окрашивает его в определенный цвет. Тестовую бумагу высушивают 4 часа, кладут в конверт и отдают на анализирование.
Что подразумевается под скринингом
Неонатальный анализ материала с пятки новорожденного осуществляется, чтобы выявить тяжелые наследственные болезненные процессы, которые на стадии формирования протекают без выраженных признаков.
Изначально анализирование материала с пятки проводили, чтобы выявить врожденные отклонения, которые способны спровоцировать появление отсталости на умственном уровне у новорожденного. Сегодня исследование проходит на предмет обнаружения 5-ти самых зачастую встречаемых генетических болезней.

Забор материала из вены новорожденного, не всегда выходит взять сразу. Чтобы найти подходящий сосуд можно долго искалывать руку малыша. Кровь из пальца не всегда является целесообразным, требуемый объем собрать не получается. А материал из пятки новорожденного можно получить в достаточном количестве.
В диагностике новорожденного учитывают 2 исследования:
- Определение объема ТТГ – своеобразный тиреотропный гормон в кровеносной системе. При повышенном значении, есть вероятность наследования ребенком гипотиреоза.
- Поиск фенилкетонурии – если он присутствует в большом количестве, то это один из симптомов фенилкетонурии.
После врачом ставится отметка в карте новорожденного, а взятый биоматериал отправляют для лабораторного исследования.
Анализ не проходят малышам до 3 дней жизни, так как во время скрининга, выполненного в столь ранние сроки, существует риск ошибки. Исследование способно показать как ложноположительный, так и ложноотрицательный исход. Рекомендовано пройти исследование на протяжении 10 суток после рождения.
Если рождение ребенка проходит не в стенах больницы и ему не оказывается требуемая помощь медицинского персонала, соответственно и анализы новорожденному не проводятся. В таком случае роженицы подвергают своих детей риску. Нужно непременно показать новорожденного врачам, сдать необходимые анализы и пройти ультразвуковое исследование.
Неонатальный скрининг
Проведение неонатального скрининга предусмотрено каждому новорожденному. Благодаря такому экспресс-анализу можно выявить болезни со стороны защитной функции организма и обменных процессов. Достоинством такого обследования является то, что присутствующие отклонения выявляются до формирования первоначальных признаков серьезных патологий.
Скрининг с пятки новорожденного берется на голодный желудок, малыша последний раз кормят за 3 часа до манипуляции. Делая небольшой прокол в пятке новорожденного, извлекают пару капелек крови. Ею смазывают тестовый бланк, имеющий 5 разделов. После чего ответы отправляются для проведения лабораторного анализа.
При положительном исходе тестирования, специалистом, исходя из единоразового скрининга пятки, не будет выставлено заболевание новорожденному. Для постановки диагноза потребуется провести иные информативные методы.
Тяжелая комбинированная иммунная недостаточность — место в неонатальном скрининге
Первичные врожденные иммунодефициты характеризуются неспособностью организма противостоять микробам и вирусам. Это неизбежно приводит к частым инфекционным заболеваниям, протекающим тяжело, длительно, с осложнениями и необходимостью раз за разом принимать антибиотики.
Наиболее опасной формой первичного иммунодефицита является тяжелая комбинированная иммунная недостаточность (ТКИН), при которой у детей резко снижено число лимфоцитов.
Заподозрить врожденный иммунодефицит в первые месяцы жизни ребенка сложно, ведь какое-то время болезнь может ничем себя не проявлять или имитировать симптомы других более распространенных патологий. Однако именно время установления диагноза во многом определяет успех лечения.
Наиболее эффективный метод лечения детей с тяжелой комбинированной иммунной недостаточностью — это трансплантация гемопоэтических стволовых клеток. В случае ее проведения в возрасте до 3,5 месяцев и при отсутствии инфекционных процессов отмечается хороший результат.
Неонатальный скрининг на ТКИН уже проводится в США, Израиле, некоторых странах Европы, Ближнего Востока и Азии.
Внесение ТКИН в программу неонатального скрининга в нашей стране позволит на ранних сроках диагностировать тяжелый врожденный иммунодефицит, вовремя проводить соответствующее лечение и предупреждать инфекционные осложнения.
Анализ крови в роддоме – зачем и как берут?
Главное диагностическое исследование проводится на основе анализа крови. Это может быть:
- Общий клинический анализ;
- Установление группы крови и резус – фактора;
- Поиск фенилаланина и специфического тиреотропного гормона;
- Определение уровня билирубина.
Чтобы сделать анализ крови новорожденного в роддоме, используют пуповинную кровь или производят забор из пятки младенца. Такой способ является наиболее простым (пальчики еще очень маленькие, вены тоненькие) и практически не доставляет беспокойства ребенку. При наличии особых показателей (например, при желтушке) делается анализ венозной крови.
Скрининг новорожденных проводится на 4 день после рождения. Если младенец родился недоношенным или есть какие-то отклонения в состоянии его здоровья, то эту процедуру переносят на 7-й день.
Для проведения пяточной пробы капельки крови наносятся на бумажный фильтровальный бланк, на котором размещено 5 ячеек. Обычно это делает медсестра в роддоме. Но если вас выписали раньше указано срока, то такой анализ можно сдать в своей поликлинике.
Исследование крови проводится в специальной скрининг-лаборатории. Этот процесс может длиться 3 – 4 недели. Родителям и участковому педиатру сообщается только о положительном результате проб. Если с новорожденным все в порядке, то никакой информации из лаборатории не поступает, а в карточке малыша делается запись, что все необходимые анализы были сданы.
О том, что происходит с малышом в этот период, узнайте из статьи: Что должен уметь ребенок в 1 месяц>>>?
Аудиологический скрининг
Еще одним важным дополнительным исследованием является аудиологический скрининг. Он проводится на 4-й день жизни новорожденного для определения проблем со слухом.
- В ходе данного обследования используется специальная аппаратура, с помощью которой в слуховой проход новорожденного направляют звуковые волны и фиксируют степень их отражения;
- Ребенок, в процессе таких манипуляций, не испытывает никакого дискомфорта. При их проведении нужно следить, чтобы в помещении была тишина, а малыш лежал неподвижно и не издавал никаких звуков;
- Важным результатом данного скрининга является диагностирование тугоухости, от которой можно успешно избавиться. В некоторых случаях возможна эффективна коррекция других проблем со слухом (частичная потеря, глухота).
Что такое неонатальный скрининг
Неонатальный скрининг — массовое обследование всех новорожденных детей для раннего выявления наиболее распространенных наследственных или врожденных заболеваний.
Цель: обнаружение у малыша недуга до появления клинических признаков и назначение советующего своевременного лечения.
Правовое регулирование скринингового исследования новорожденных в Российской Федерации
Начиная с 2006 года, в рамках национального проекта «Здоровье» всем новорожденным детям проводят исследование на выявление врожденного гипотиреоза, фенилкетонурии, муковисцидоза, адреногенетального синдрома и галактозмии.
Ранее на протяжении 15 лет проводилось тестирование лишь на врожденный гипотиреоз и фенилкетонурию.
Порядок и сроки выполнения скрининга регламентируются Приказом Минздравсоцразвития России от 22.03.2006 г. № 185 «О массовом обследовании новорождённых детей на наследственные заболевания».
С 2007 года проводится аудиологический скрининг, рано выявляющий нарушения слуха у ребенка первого года жизни.
По Свердловской области перечень расширен до 16 патологий на основании Приказа МЗ СО от 02.03.2012 г. № 166-п «О совершенствовании массового обследования новорожденных детей на наследственные заболевания на территории Свердловской области».
Дополнительные одиннадцать заболеваний:
- Лейциноз
- Тирозинемия первого типа
- Цитруллинемия
- Множественная карбоксилазная недостаточность
- Недостаточность очень длинных цепей ацил-СоА-дегидрогеназы жирных кислот
- Недостаточность средних цепей ацил-СоА-дегидрогеназы жирных кислот
- Недостаточность митохондриального трифункционального белка/ недостаточность длинных цепей гидроксил-СоА-дегидрогеназы жирных кислот
- Глютаровая ацидурия первого типа
- Изовалериановая ацидемия
- Метилмалоновая ацидемия
- Пропионовая ацидемия
Сроки и условия проведения скрининга
Неонатальный скрининг проводится в стенах родильного дома после рождения ребенка или же в течение первого месяца жизни. Если во время родов не было осложнений, то взятие крови из пятки новорожденного осуществляется на 4-е сутки.
Детям, которые недоношены, обследование назначают на 7-ой день от рождения. Если маму с грудничком отпустили домой ранее положенного времени, то обследование на обнаружение генетических патологий проводят в поликлинике либо на дому.
Исследование крови с пятки новорожденного занимает около 10 суток. Бывают случаи, чтобы изучить материал требуется 21 день.
Когда исход отрицательный, то родителей не оповещают об этом, а анализы фиксируются в карте новорожденного. При положительном итоге, маму информируют сразу. Тогда рекомендуется повторная сдача крови из пятки. Также родителям назначают консультирование с генетиком, где будут обсуждаться профилактические мероприятия, способные препятствовать формированию заболевания, а при надобности пропишется терапевтический курс.
Генетический скрининг в роддоме у новорожденного
Основное предназначение скрининга новорожденных – тест на наследственные заболевания. Такой анализ крови дает возможность проверить наличие пяти генетических болезней:
- фенилкетонурии;
- муковисцидоза;
- галактоземии;
- адреногенитального синдрома;
- врождённого гипотиреоза.
Каждая из этих болезней опасна как для физического, так и психического здоровья ребенка. При получении положительного результата, родители новорожденного приглашаются на беседу к педиатру. Обязательно назначается повторный анализ, а в случае подтверждения диагноза проводится консультация с узкими специалистами и выбор соответствующего лечения.
Хочу отметить, что даже при установлении наличия заболевания не стоит паниковать. Ведь самое главное, что при ранней диагностике эти болезни поддаются лечению! Большое счастье для родителей, если благодаря генетическому скринингу новорожденных, удастся спасти своего малыша от развития тяжелой патологии.
Когда можно узнать результат
Осуществление анализа крови из пятки у новорожденного вызывает у большинства родителей тревожность и опасение. По этой причине родителей не уведомляют о заборе материала с пятки.
Исследование материала осуществляется около 3-х недель. Когда ответ отрицательный, а это большинство случаев, то о результате никому не сообщают. Только данные анализа фиксируются в карточке новорожденного.
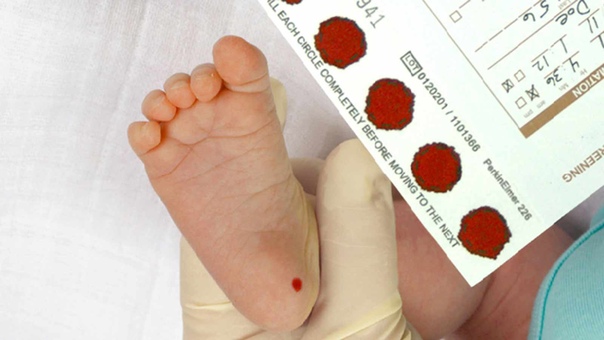
При положительном исходе перезванивают из больницы и просят, повторно сдать материал с пятки. Если при повторном обследовании диагноз не подтвердился, то родителей просят явиться к генетику.
Он направит к специалистам узкого профиля, где будут проведены дополнительные обследования:
- Копрограмма.
- ДНК-диагностика.
- Потовый тест, если есть подозрение на наличие муковисцидоза.
Возможно ли проведение обследования новорожденных дома? Бывают ситуации, когда маму с грудничком выписывают на 3-ие сутки после появления на свет и из-за этого обследование на предмет генетических болезней не проводилось. Тогда анализирование проходит в больнице.
Некоторые роженицы рассказывают о своем опыте, что некоторые вызывали врача на дом, другие ходили на сдачу крови с пятки в клинику. А также были случаи, когда медсестра сама являлась к новорожденному на дом и брала материал для скрининга наследственных болезней.
Можно воспользоваться услугами платной лаборатории, когда сроки сдачи материала с пятки поджимают. Кроме того, родители могут пойти в вышестоящую инстанцию здравоохранения, для получения информации о дальнейшем их действии в сложившемся положении.
Все болезни, присутствие которых способно обнаружить неонатальное обследование, являются тяжкими и могут спровоцировать глубокую инвалидность в последующем. Но при раннем выявлении, еще на этапе рождения малыша, от заболеваний реально избавиться полностью, или же приостановить их формирование на том этапе, когда заболевание еще не обрело непоправимые формы.
Забор материала с пятки новорожденных в родильном доме делается быстро, он безболезненный для детей. Медиками рекомендуется осознанно подходить к процедуре обследования, которое проходит по программе государства и инициативе ВОЗ. К несчастью, при запоздалом обнаружении наследственных патологий обменных явлений ведет к необратимым последствиям, инвалидности и гибели маленьких пациентов.
Сроки и условия проведения неонатального скрининга новорожденных
Исследование выполнятся в родильном доме на четвертый день жизни у доношенного ребенка, у недоношенного малыша — на седьмой или позднее. При тестировании на более ранних сроках возможно получение ложноположительных или ложноотрицательных результатов.
Набирается капелька крови из пятки малыша до кормления утром натощак либо чрез три часа после любого очередного кормления. Затем кровь наносится на тестовые бланки (фильтровальную бумагу) на область специальных кружочков, пропитанных специальным веществом.
Иногда скрининг не проводится в родильном доме — например, при выписке из стационара ранее четвертых суток жизни ребенка. Вам на руки выдается заполненный тест-бланк для забора крови, а в обменной карте указывается, что кровь на скрининг не взята. Набор крови проводится на участке согласно рекомендованным срокам.
Как расцениваются итоги исследования?
Результаты можно узнать в поликлинике по месту жительства через 10 дней после забора анализа.
Ребенок здоров при отрицательных результатах тестирования. Обычно родителей об этом не извещают. Наблюдение за ребенком проводится по возрасту согласно рекомендованным срокам в плановом порядке.
Положительный или сомнительный результат не всегда означает, что ребенок болен.
Скрининг — лишь расчет вероятного риска наличия недуга у крохи. Для уточнения диагноза проводится повторный забор крови. При вновь повышенных показателях ребенка с родителями направляют в медико-генетическую консультацию для тщательного и детального обследования.
Как и когда проводится аудиометрия?
Исследование выполняет отоларинголог (ЛОР-врач) при помощи аудиометра в родильном доме или поликлинике в первые дни жизни ребенка. Если малыш спокойный, то тестирование обычно занимает всего несколько минут. Результат вы получите сразу после его завершения.
Варианты проведения исследования
* В наружный слуховой проход ребенка вводится небольшой микрофон и подается звуковой сигнал, который улавливают клетки в ухе малыша и отправляют ответный сигнал (эхо). При отсутствии проблем со слухом эхо улавливается прибором.
* Малышу надеваются наушники, а к голове прикрепляются электроды. Через наушники подается звуковой сигнал в наружный слуховой проход, активизирующий участки головного мозга, которые отвечают за слух. Их электрическую активность улавливают электроды и передают прибору.
Выявление отклонений на аудиометрии вовсе не означает, что у малыша обязательно имеются проблемы со слухом. Возможно, результаты исследования были искажены из-за того, что кроха во время тестирования был беспокойным, плакал или двигался.
При неудовлетворительном результате аудиометрии в первые дни жизни малыша исследование проводится повторно немного позднее: обычно в месячном возрасте.
Как видите, возможности неонатального скрининга довольно большие, что позволяет рано выявить недуг и назначить лечение.
В следующем материале — описание наиболее часто встречающихся наследственных заболеваний, выявляемых при помощи «пяточного теста»: Неонатальный скрининг: описание основных заболеваний и тактики ведения больных детей
врач-ординатор детского отделения
фото: http://globallookpress.com/
Неонатальный скрининг: 5 основных заболеваний
В большинстве регионов России проводится неонатальный скрининг на 5 основных генетических заболеваний.
Фенилкетонурия — наследственное нарушение метаболизма аминокислот, в данном случае фенилаланина.
Характеризуется поражением центральной нервной системы. Единственный способ избежать тяжелых последствий — соблюдение диеты с низким содержанием фенилаланина уже с первой недели жизни ребенка.
Адреногенитальный синдром, или врожденная дисфункция коры надпочечников, — наследственная ферментопатия. Развитие болезни обусловлено дефицитом стероидных гормонов (кортизола и альдостерона) и увеличением синтеза полового гормона — тестостерона.
Проявления заболевания разнообразны: от тяжелых нарушений водно-солевого обмена и полиорганной недостаточности до неправильного развития половых органов, маскулинизации и в дальнейшем бесплодия у девочек. В качестве лечения используется заместительная гормонотерапия.
Врожденный гипотиреоз — неспособность щитовидной железы нормально развиваться или производить необходимое количество гормонов.
При отсутствии должного лечения происходит задержка психомоторного и речевого развития, наступает отставание в физическом и половом развитии. Показана пожизненная заместительная терапия препаратами тиреоидных гормонов.
Галактоземия — нарушение углеводного обмена, при котором в организме накапливается избыток галактозы и ее метаболитов. Эти вещества обладают токсическим действием и повреждают различные органы и ткани.
Основная роль в лечении отводится диете с пожизненным исключением продуктов, содержащих лактозу и галактозу.
Муковисцидоз — наследственное заболевание, при котором поражаются железы внешней секреции, а выделяемый ими секрет при этом становится чрезмерно густым и вязким.
Наиболее ярко болезнь проявляет себя со стороны органов дыхания — респираторная форма. Она дебютирует в раннем возрасте, проявляется частыми ОРВИ, бронхитами и пневмониями, сопровождается постоянным приступообразным кашлем с густой мокротой. В дальнейшем появляются и нарастают явления дыхательной и сердечной недостаточности.
Лечение муковисцидоза симптоматическое (единственное исключение из обязательной «пятерки» скрининга) направлено на снижение вязкости мокроты, восстановление проходимости бронхов и устранение инфекционного воспаления.
Скрининг новорожденных входит в программу ОМС и проводится бесплатно.
Расширенный неонатальный скрининг
Современная технология диагностики — тандемная масс-спектрометрия — позволила на порядок расширить перечень наследственных заболеваний, которые можно включить в программу скрининга новорожденных: болезни обмена веществ, гемоглобинопатии, спинальная мышечная атрофия, тяжелый комбинированный иммунодефицити другие.
В Москве с 2018 года дополнительно включены 6 заболеваний, отвечающих критериям Всемирной организации здравоохранения:
- глутаровая ацидурия тип 1;
- тирозинемия тип 1;
- лейциноз;
- метилмалоновая/пропионовая ацидурия (ацидемия);
- недостаточность биотинидазы;
- недостаточность ацил-КоА-дегидрогеназы среднецепочечных жирных кислот.
Все эти заболевания со столь сложными названиями относят к врожденным болезням обмена веществ (ВБО) или врожденным аномалиям метаболизма.
Причина их появления — дефекты единичных генов, которые кодируют ферменты, способствующие превращению одних веществ в другие. В результате таких нарушений метаболизма происходит накопление токсических веществ, воздействующих на различные органы и ткани, и отмечается дефицит важных веществ.
25% всех врожденных болезней обмена веществ дебютирует уже в период новорожденности. При этом они протекают тяжело, часто скрываются под маской других заболеваний и могут привести к смерти ребенка без должного лечения.
Неонатальный скрининг позволяет предупредить дебют опасной болезни и вовремя начать терапию.
Все ВБО контролируются путем соблюдения соответствующей диеты, ограничивающей поступление в организм веществ, обмен которых нарушен. Или, наоборот, путем введения в организм недостающих метаболитов.
До внедрения технологии тандемной масс-спектрометрии в практику неонатального скрининга в Москве было проведено исследование в Свердловской области в 2012-2014 годах. Тестирование прошли более 150 тысяч новорожденных детей на 16 врожденных болезней обмена веществ. Всего было выявлено 9 больных детей, что составляет 1 случай на 1130 детей.
Результат близок к средней по стране распространенности этих заболеваний. Исследование доказало эффективность нового метода диагностики и возможность его внедрения в другие регионы страны.
Анализы у новорожденного – зачем?
Самая главная причина ваших страхов и переживаний – отсутствие полной информации о процедуре скрининга новорожденных. Постараюсь рассказать обо всех ее нюансах.
- Забор анализов у младенцев не является каким-то новшеством в наших роддомах. Это происходило и раньше, просто чаще всего об этой процедуре не сообщали родителям (только в том случае, если результат был положительным);
- Также хочу подчеркнуть, что скрининг проводят абсолютно всем новорожденным! Так что не следует считать, что ваш случай особенный;
- В нашей стране скрининг делают с середины 80-х годов. Проводится он и в странах Европы, в США;
- Нет никаких данных о том, что эта процедура представляет опасность для ребенка и его здоровья, а вот польза от таких исследований очевидна. Главное преимущество в том, что в неонатальном периоде многие болезни еще никак себя не проявляют и даже самое тщательное наблюдение не дает возможности выявить их симптомы, поэтому диагноз можно установить только на основе биохимических анализов.
Знайте! Скрининг в переводе с английского обозначает «сортировка», т.е. в результате проведения необходимых анализов определяется, здоров новорожденный или у него есть серьезное заболевание
Это очень важно, ведь раннее выявление отклонений в работе или развитии внутренних органов позволяет вовремя начать лечение
Такой подход дает возможность полностью избавиться от недуга или значительно улучшить качество жизни ребенка в будущем. Согласитесь, что лучше сразу узнать о проблемах со здоровьем у новорожденного, когда есть возможность ему помочь, а не потом, когда все просто разведут руками и лишь констатируют, что ребенок стал инвалидом.
Можно ли отказаться от анализов?
Если после прочтения статьи у вас останутся сомнения в необходимости скрининга, то вы можете отказаться от проведения всех или каких-либо конкретных анализов. В обязанности медперсонала входит предоставление информации о предстоящем обследовании. После этого родители могут написать заявление – отказ. Никаких неприятностей это не повлечет.
Однако, хочу отметить, что все процедуры и манипуляции, проводимые в роддоме, рекомендованы Министерством здравоохранения после тщательных исследований их воздействия на организм новорожденного и разработки методики их проведения.
Поэтому родителям, которые имеют намного меньше информации и опыта в подобных вопросах, я бы рекомендовала больше доверять врачам и меньше поддаваться общей тенденции типа «я лучше знаю, что нужно моему ребенку».
Отказавшись от генетического анализа новорожденного в роддоме, всю ответственность за его здоровье вы берете на себя
Перед принятием такого важного решения советую вам тщательно обдумать все доводы и оценить потенциальную пользу и вред, которые такой отказ может повлечь
- Прибавка в весе у новорожденных по месяцам
- Когда у новорожденного меняется цвет глаз?
- Гемангиома у новорожденных
Неонатальный скрининг: как проводится?
Обследование на генетические заболевания проводят детям в первые 10 дней после рождения. Забор капиллярной крови из пяточки выполняют медицинские сотрудники родильного дома или поликлиники доношенным детям на 4 сутки жизни, а недоношенным — на 7 сутки жизни.
Почему скрининг проводят так рано? Такие сроки обследования связаны с тем, что болезни, на которые проверяют малышей, дебютируют в первые месяцы жизни и угрожают развитием тяжелых необратимых осложнений.
Лечение, начатое до появления первых симптомов, увеличивает шансы на успех. Ребенок сможет полноценно расти и развиваться наравне со сверстниками.
Пребывая в хлопотах и заботах, родители порой забывают о том, что их малышу проводили скрининг. Действительно, ведь при отсутствии отклонений от нормы информировать их не принято. Зато при повышении того или иного показателя, у ребенка в кратчайшие сроки возьмут кровьна повторный анализ.
В дальнейшем, если диагноз будет подтвержден, то наблюдение и лечение будет осуществлять специалист в профильном учреждении.
Неонатальный скрининг: прошлое и настоящее
Неонатальный скрининг сейчас — это простой, доступный и перспективный метод обследования новорожденных для выявления тяжелых наследственных заболеваний.
Его история началась в 1960-х годах в США с проведения биохимического теста на выявление фенилкетонурии.
Затем технология распространилась во многих странах мира и стала основой для создания перечня генетических болезней, которые можно диагностировать у детей в первые дни после рождения.
Существуют определенные критерии, по которым заболевание включается в перечень для скрининга в стране:
- четко описанные симптомы и биохимические проявления;
- высокий риск тяжелых осложнений, приводящих к инвалидности или смерти ребенка;
- распространенность не менее 1 случая на 10-15 тысяч новорожденных детей;
- существование доступных методов диагностики;
- существование готового, эффективного и зарегистрированного в стране патогенетического (направленного на причину болезни) метода лечения.
Пожалуй, последний пункт особенно важен. Ведь основная цель неонатального скрининга — не столько выявить заболевание, сколько начать вовремя лечение, чтобы обеспечить полноценную жизнь ребенку.
На сегодняшний день неонатальный скрининг проводится более чем в 50 странах мира, а перечень насчитывает более 50-60 заболеваний.
- В нашей стране обследование грудничков на фенилкетонурию и врожденный гипотиреоз началось в 1980-х годах в рамках пилотного исследования в нескольких регионах.
- В 1993 году была разработана и утверждена президентская программа «Дети России», согласно которой неонатальный скрининг вышел на федеральный уровень.
- В 2006 году перечень наследственных заболеваний для тестирования был расширен. Добавлены: галактоземия, муковисцидоз и адреногенитальный синдром.
- С 2018 года, согласно приказу Департамента Здравоохранения, в роддомах Москвы проводится расширенный неонатальный скрининг на 11 наследственных заболеваний.
При домашних родах или ранней выписке из родильного дома обследование тоже проводят. И пройти его нужно обязательно, это в интересах и родителей, и малыша.