Красная попа от подгузников: что делать для профилактики покраснений?
Избежать появления под памперсом высыпаний, раздражения и красных прыщей можно в том случае, если соблюдать несложные профилактические меры:
Необходимо минимизировать контакт нежной кожи малыша с остатками испражнений. Для этого рекомендуется подмывать ребенка каждый раз после процесса дефекации, использую чистую теплую (не горячую!) воду
После окончания гигиенических процедур нужно осторожно промокнуть паховую область и попу ребенка мягким хлопковым полотенцем. При этом нужно избегать резких трущих движений, так как они могут стать причиной новых раздражений
Кожа крохи должна дышать. Для этого рекомендуется сократить время ее контакта с памперсами, ограничиваясь использованием этих средств только ночью и во время прогулок. Кроме того, ежедневно желательно оставлять малыша без одежды на 10-20 минут для обеспечения притока свежего воздуха к коже( воздушные ванны)
Необходимо менять подгузник через каждые 1–3 часа в течение дня и, как минимум, один раз ночью, а также в случае его выраженного загрязнения
Необходимо уделить особое внимание выбору подходящих подгузников
Желательно остановить свой выбор на одноразовых трехслойных, выполненных из гипоаллергенных материалов
Также важно подобрать подходящий размер: использование слишком большого памперса может привести к протеканию, а слишком маленький будет натирать нежную кожу. На возникновение красной сыпи под подгузником влияет характер питания новорожденного
Дети, находящиеся на естественном грудном вскармливании, реже страдают от раздражения, чем малыши, которых кормят смесями. Это обусловлено разницей в составе детских экскрементов: у младенцев, которые получают материнское молоко, каловые ферменты имеют меньшую активность, вследствие чего снижается вероятность развития раздражения.
Для стирки вещей малыша (в том числе – тканевых пеленок, если вы используете их) нужно пользоваться специальными детскими стиральными порошками и кондиционерами, которые не вызывают раздражение.
Следите за температурой и влажностью в помещении, где находится младенец. Если в комнате слишком тепло и/или влажно, вероятность того, что у ребенка на попе возникнут опрелости и покраснение, возрастает.
Важная роль отводится использованию подходящего крема или мази для подгузников от красноты. Чтобы защитить малыша от раздражения, опрелостей и покраснений, вы можете воспользоваться средством торговой марки «Ла-Кри» – Кремом под подгузник. Его негормональный состав, в который входят такие активные компоненты, как оксид цинка, пантенол, масло жожоба, масло ши, пчелиный воск и экстракт солодки, обеспечивает деликатный уход за паховой зоной и ягодицами крохи. В результате использования данного средства кожа малыша получает необходимую защиту от раздражений, сохраняет свою мягкость и бархатистость. Состав крема совершенно безопасен, поэтому данным средством можно пользоваться с первых дней жизни крохи.
Соблюдение этих простых правил поможет вам защитить нежную попу младенца от появления красной сыпи, сохранить ее кожу нежной и здоровой.
Отекли нижние веки у новорожденного ребенка из-за дакриоцистита — что делать?
У малыша опухло нижнее веко? Это может быть дакриоцистит. Закупорка слезного канала у младенцев бывает врожденной и приобретенной. У плода, находящегося в утробе матери, слезные каналы закрыты и защищают дыхательную систему от попадания околоплодных вод. В норме при рождении ребенка, слезный канал должен открыться — малыш плачет, и под давлением пленка разрывается, а протоки открываются. Если этого не произошло, у новорожденного может развиться дакриоцистит из-за застоя слезы — будет отекать нижнее веко. Вторичный дакриоцистит, при котором отекает нижнее веко, развивается у более старших детей на фоне продолжительных болезней или травмы.
Если Вы заметили, что у ребенка сильно краснеет и отекает нижнее веко или веко над глазом, обращайтесь к педиатру — врач назначит курс специализированного лечения. Без лечения отеки не проходят, болезнь осложняется гнойным инфекционным конъюнктивитом, что может сказаться на остроте зрения младенца. Нередко при дакриоцистите появляется свищ слезного мешка. Дакриоцистит диагностирует офтальмолог, проводя тест на проходимость слезных протоков.
Как лечат дакриоцистит, при котором отекает веко:

- регулярная гигиена век, очищение глаз от гноя и выделений — если веко отекает сильно и есть выделения, используются антисептические растворы;
- антибактериальные капли и мази — препараты назначаются врачом на основе полученных результатов посевов и высеяной микрофлоры;
- массаж — движениями с легким надавливанием необходимо массировать участок от уголка глаза и вдоль носовой перегородки, повторяя упражнение до 10 раз два-три раза в сутки.
Родителям детей, у которых отекает нижний веко или верхнее, стоит быть предельно внимательными и ответственными, так как симптомы этого заболевания часто путают с конъюнктивитом и пытаются его лечить компрессами, каплями для глаз и т.д. В случае с дакриоциститом, даже после антибактериальной терапии, улучшение будет незначительным, так как, кроме лекарств, еще необходимы массажи для освобождения слезного канала. Если консервативные методы оказываются неэффективными и глаза по-прежнему отекают, назначается операция — прокол слезного канала.
Отекают веки — какие нужны обследования?
При всей схожести симптомов болезней, при которых отекают нижние или верхние веки, есть все же существенные различия, по которым можно предварительно предположить наличие того или иного заболевания. Врачи учитывают во время визуального осмотра ребенка, насколько часто отекают веки, затрагивает ли процесс оба глаза или только один, находится ли малыш на грудном вскармливании или на искусственном питании, также изучается анамнез, в том числе и родителей.

Отекают нижние или верхние веки — диагностика:
- визуальный осмотр;
- аллергопробы;
- соскоб с век для микробиологического исследования;
- анализы крови, мочи;
- консультация офтальмолога, аллерголога.
Что делать, если у младенца опухло верхнее веко? В чем причина такого состояния? Среди неочевидных причин, по которым могут отекать веки у новорожденного, — заболевания желудка и кишечника, сахарный диабет, ослабленный иммунитет. Поэтому родители должны как можно быстрее реагировать на любые изменения в состоянии здоровья ребенка и обращаться за помощью к профильным специалистам. Помните, что нельзя длительно игнорировать болезненное состояние, если у ребенка отекли глаза, пытаясь вылечить, например, компрессами, аллергический отек. Без специфического лечения аллергии существует высокая угроза жизни ребенка.
Отекают глаза, появился ячмень у ребенка — что делать?
Появление небольшого покрасневшего бугорка на веке ребенка может говорить о развитии ячменя. Обычно отекают глаза и появляется фурункул у ребенка тогда, когда его иммунитет ослаблен, а также если малыш перегрелся или перемерз. Спровоцировать развитие ячменя может и стафилококковая инфекция. Если Вы заметили, что у ребенка верхнее веко или нижнее начинает отекать и появился ячмень, обратитесь к врачу, чтобы он назначил подходящую мазь, которая размягчит кожу и ускорит созревание ячменя.
Как лечить ячмень у новорожденного:
- очищение поверхности век от выделений — если отекли глаза и есть слизь и выделения, используйте теплый раствор фурацилина, прохладные жидкости могут навредить, так как холод провоцирует застой;
- теплые компрессы на основе трав с противовоспалительным эффектом (при условии отсутствия аллергии у ребенка) — при ячмене хорошо помогают отвары ромашки и семян укропа;
- антибактериальные мази закладывают за нижнее веко — так они равномерно распределяются и на верхнее веко, и на нижнее, мазь необходима для предупреждения бактериального инфицирования;
- глазные капли назначают, если отекли глаза и с ячменем развивается конъюнктивит.
Что делать, если отекает и болит веко верхнее или нижнее? В случае с ребенком обращение к врачу обязательно, да и взрослым не нужно игнорировать такие опасные состояния. Лучше своевременно обращаться за консультацией. Выбор препаратов для лечения ячменя у младенцев невелик, поэтому их подбором должен заниматься профильный специалист, который учтет возраст ребенка, его склонность к аллергии и подберет оптимально подходящие лекарства.
Как вылечить опрелости у малыша?
На первой стадии лучшим лечением является правильный уход. При появлении опрелостей у новорожденного главное — не допустить развития заболевания и перехода на следующую стадию. Еще раз прочитайте правила профилактики и следуйте им, без исключений.
Вы соблюдали гигиену, но вопрос, как убрать опрелости у новорожденного на попе или в другом месте, все же встал? Присмотритесь внимательно к одежде малыша, его косметике, средству для стирки. Если что-то вызывает у вас сомнения в качестве — меняйте.
Для обработки опрелостей у новорожденных на первой стадии используйте присыпку. Йод, зеленку и другие похожие средства не рекомендуется применять для этих целей без консультации с врачом — они могут привести к ожогам.
В начале второй стадии, когда появляются небольшие мокнущие трещинки, для лечения опрелостей у малышей можно применять растительные отвары с подсушивающим эффектом, такие как ромашка, череда, кора дуба. Отвары добавляются в ванночку при купании, но только после того, как вы убедитесь, что у малыша нет аллергии на это растение. Для этого нанесите раствор на небольшой кусочек кожи и подождите несколько часов.
Если дело зашло дальше, и вы наблюдаете сильную опрелость на попе у новорожденного или в другом месте, обращайтесь к педиатру. Он осмотрит маленького пациента и расскажет, чем его лечить.
Читай нас на
Слезятся глаза и отекли веки у грудничка — что делать?
У маленьких детей часто отекают и слезятся глаза, когда развивается конъюнктивит, при этом может присутствовать и гнойное отделяемое. Такое происходит, если произошло бактериальное заражение из-за инфекции, неправильного ухода за новорожденным. Что же делать, если у грудничка отекли веки и начался конъюнктивит? Необходимо соблюдать все этапы лечения, назначенного врачом.
Лечение конъюнктивита у новорожденных:
- очищение глаз от гноя — если отекли глаза и есть гной, нужно использовать теплый раствор антисептика на основе кипяченой воды;
- антибактериальная терапия — при микробной инфекции назначаются глазные капли с антибиотиком, детям грудного возраста подбирают препараты с наименьшей степенью токсичности;
- противовирусные и противомикробные мази — в зависимости от вида возбудителя инфекции назначается препарат в виде мази, которую нужно аккуратно закладывать за веко новорожденного.
Для промывания глаз можно использовать и отвары трав, обладающих антисептическим действием, но сперва нужно убедиться в том, что у ребенка нет аллергии на один из компонентов травяного сбора. Лучше всего для очищения век от гноя подходят отвары таких трав, как ромашка, календула, шалфей.
Как предотвратить
Педиатр GMS Clinic рекомендует:
- спички и зажигалки хранить в недоступном для детей месте
- горячие продукты и напитки держать дальше от края стола
- включенные утюги, щипцы для завивки располагать так, чтобы ребенок не мог дотянуться
- готовить на задних конфорках, поворачивать ручки кастрюль и сковородок к стене или вбок, чтобы ребенок не мог случайно схватить их
- использовать защитные устройства-блокаторы включения плит
- не носить ребенка на руках в момент приготовления пищи
- не оставлять ребенка без присмотра в комнате с работающими обогревателями
- проверять температуру в ванной перед купанием детей
- не подпускать детей к кострам и не запускать рядом фейерверки
- отказаться от ингаляций над горячими отварами и вареной картошкой при ОРВИ — это неэффективно и создает высокий риск ожога дыхательных путей и лица.
Классификация паронихии и основные симптомы
Характерные формы
- Простые виды паронихии проявляются как самостоятельная форма заболевания, не являющаяся следствием осложнения других болезней. Кожа вокруг ногтя краснеет, отекает, появляются незначительные болевые ощущения. Как правило, при хорошем иммунитете организм за несколько дней справляется с простой формой паронихии, обращение к врачу не требуется.
- Гнойная (пиококковая) форма развивается при попадании в ткани микроорганизмов (стафилококков, стрептококков). Начинается заболевание с появления отека и пульсирующей боли. Через пару дней происходит нагноение мягких тканей. Выздоровление начинается после вскрытия гнойника. Иногда абсцесс может перейти на кисть, крайне редко – распространиться по организму, поражая внутренние органы.
- Кандидамикотическая форма – спровоцированная грибками рода кандида. Ногтевой валик лишается внутреннего слоя, ограждающего ноготь от повреждений. Данная форма относится к хроническим, сопровождается незначительным воспалением. Гнойный процесс, как правило, отсутствует или не сильно выражен. Когда грибки затрагивают не только кожу, но и пластину ногтя, она начинает слоиться, крошиться, утолщается, меняет оттенок. Чаще всего воспалением в хронической стадии страдают работники кондитерской отрасли.
- Язвенная форма – обычно вызывается патогенными микроорганизмами или веществами бытовой химии, температурным воздействием, травмами, экземой или псориазом. Язвенная паронихия иногда проявляется как осложнение простой формы. На коже вокруг ногтя образуются язвочки, которые могут стать причиной вторичного заражения.
- Роговая форма – встречается нечасто, в основном у больных сифилисом, характеризуется появлением гиперкератозных папул.
- Сухая форма – отличается слабовыраженным воспалением и отсутствием процесса нагноения. Ногтевой валик при этом заметно огрубевает и шелушится.
- Турниоль – форма, при которой через ранки, заусенцы в ткани попадают бета-гемолитические стрептококки, стафилококки, грибковая микрофлора. На коже появляются неплотные пузырьки, содержимое которых начинает гноиться. После вскрытия пузырьков вокруг ногтя остаются ранки в виде подковы. Возможно появление таких симптомов как слабость, повышение температуры тела. Турниоль опасен полной отслойкой ногтя, развитием лимфаденита.
- Экзематозная и псориатическая формы – ногтевой валик отекает, слегка воспаляется, появляются пузырьки, шелушение, кожа становится толстой. Когда везикулы вскрываются, образуются корочки. Ногти приобретают решетчатую поверхность, продольные бороздки, желтеют, крошатся и слоятся.
При развитии гнойного процесса самостоятельно вскрываются лишь самые маленькие гнойники. Поэтому, чтобы избежать абсцесса, необходимо как можно скорее обратиться за медицинской помощью.
Почему это так больно
Кожа — самый большой орган: 4−6% от общего веса тела. Она содержит до 82% воды и треть общего объема крови. В коже 2 млн нервных окончаний, 1,5 млн из них — болевые рецепторы.
Температура выше 44 °C разрушает белки кожи — нарушается целостность клеточных оболочек и вода из клеток уходит в пространство между ними. Это можно представить на примере яйца. Оно содержит примерно 73% воды, 13% белка, 12% жира и минеральные вещества. При варке белки в составе клеточной оболочки разрушаются и сворачиваются — вода выходит наружу. То же самое происходит с кожей, только вода уходит в другие ткани. Поэтому появляется отек.
Затем в сосудах дермы склеиваются тромбоциты и закупоривают просвет. Снабжение кровью обожженного участка уменьшается, что может привести к полной гибели тканей, если вовремя не оказать помощь. Ожог также приводит к выбросу в кровь веществ, провоцирующих воспаление.
Методы диагностики контагиозного моллюска
Контагиозный моллюск можно спутать с проявлениями других заболеваний, в том числе таких серьезных как сифилис или рак. Также активность вируса контагиозного моллюска повышается при снижении иммунитета, поэтому в 20% случаях контагиозный моллюск сопутствует ВИЧ-инфекции. А это означит, что при появлении высыпаний, соответствующих описанию контагиозного моллюска, требуется врачебное обследования, чтобы исключить подобные варианты.
При обращении к врачу-дерматологу доктор произведет осмотр больного, поставит диагноз и предложит метод лечения.
Осмотр
В большинстве случаев диагноз контагиозный моллюск ставится врачом-дерматологом по результатам осмотра пациента.
ПЦР-диагностика
Так как ВИЧ часто сопутствует контагиозному моллюску может быть назначена ПЦР-диагностика на ВИЧ.
Серологический анализ крови
При обнаружении контагиозного моллюска у взрослых назначается серологический анализ крови для выявления инфекций, которые передаются половым путём (гепатиты B и C, ВИЧ, сифилис и т.д.).
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».


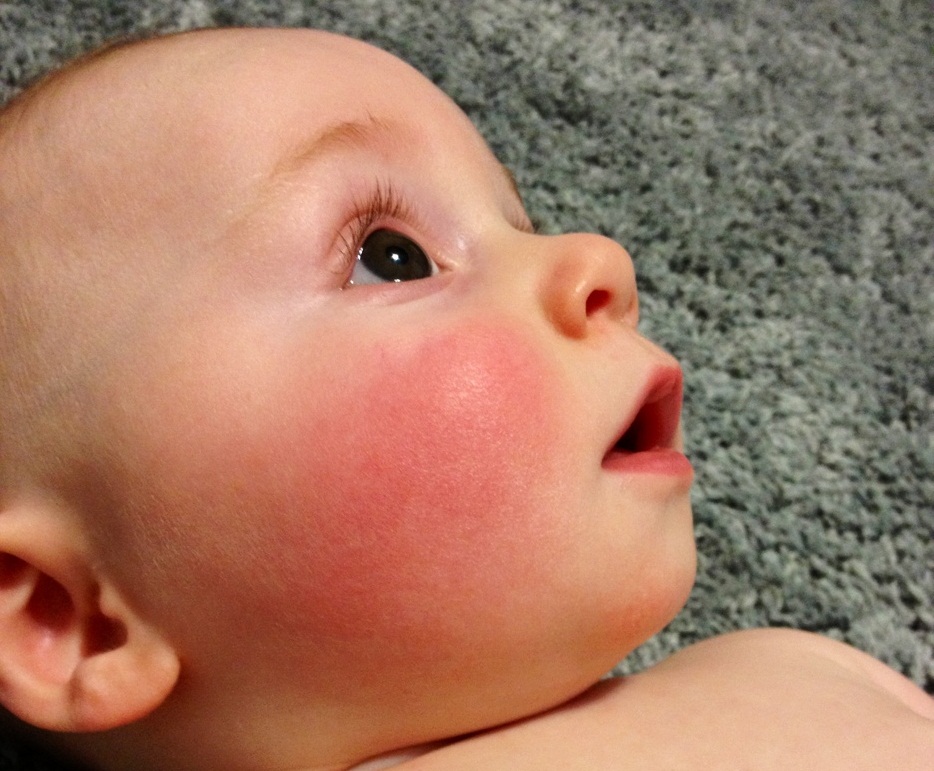
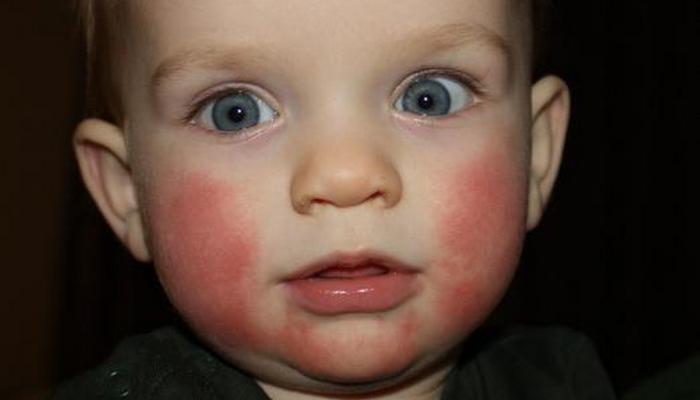

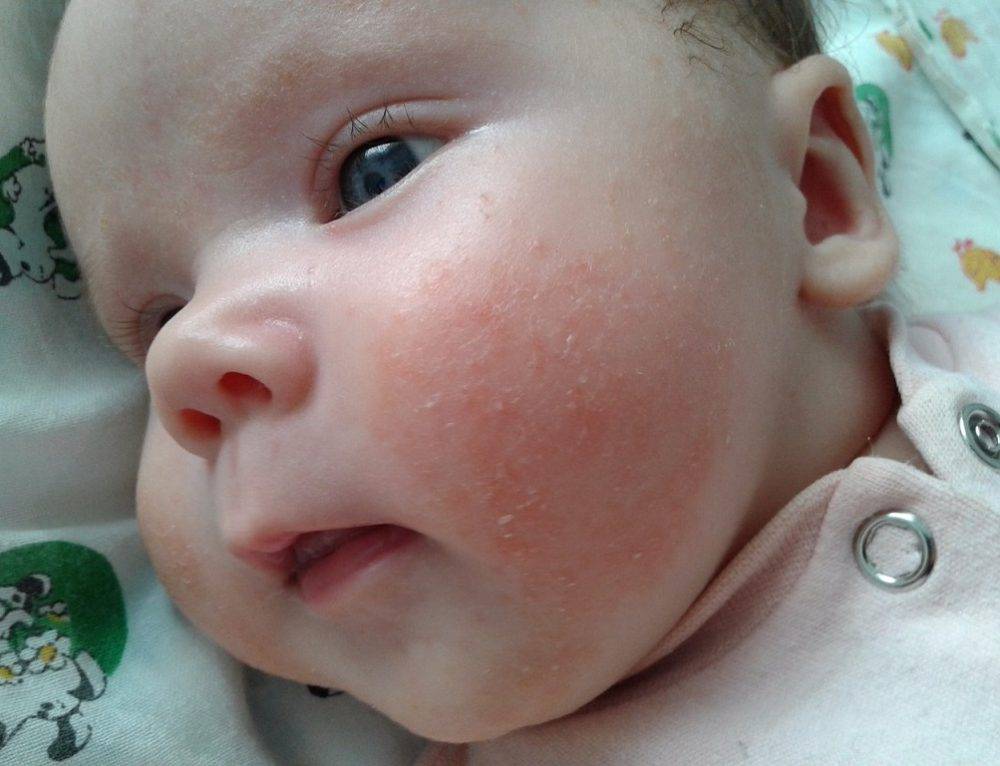
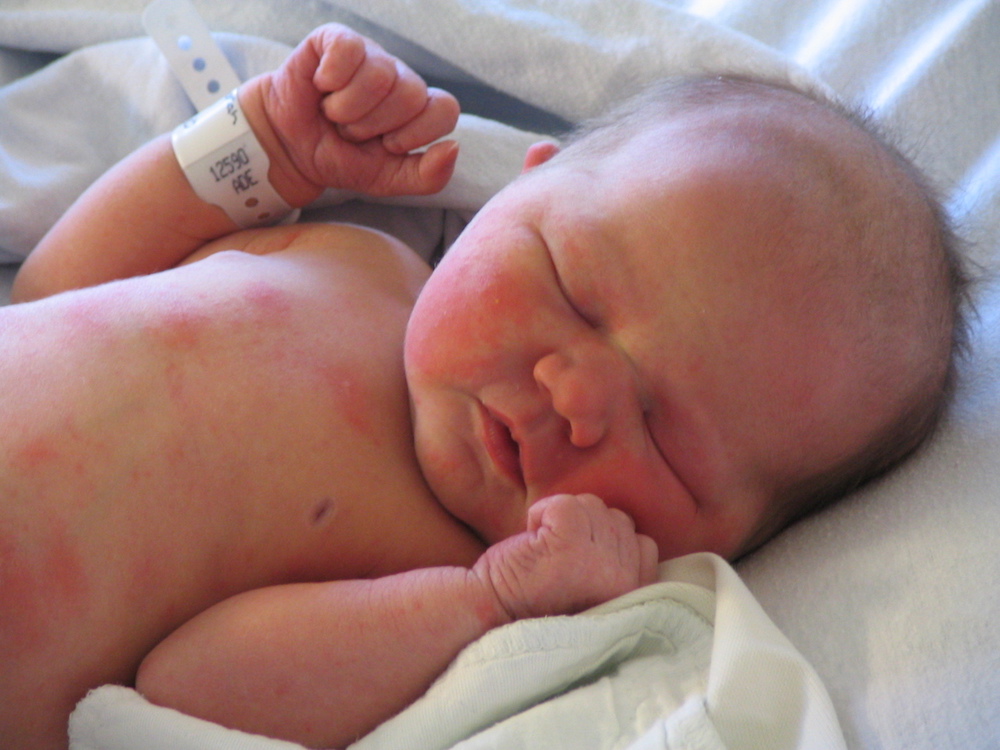


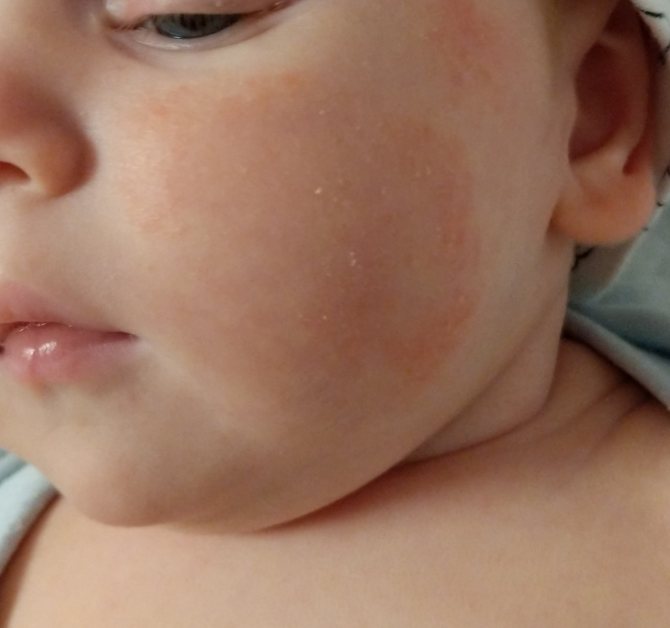
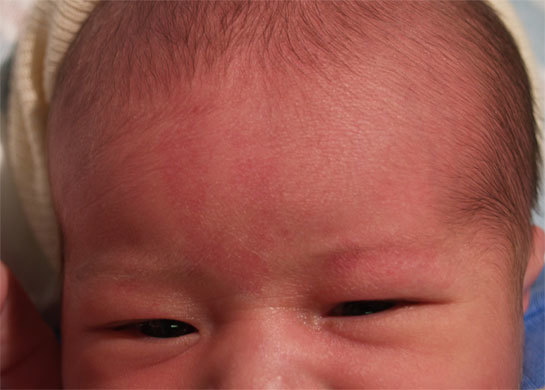
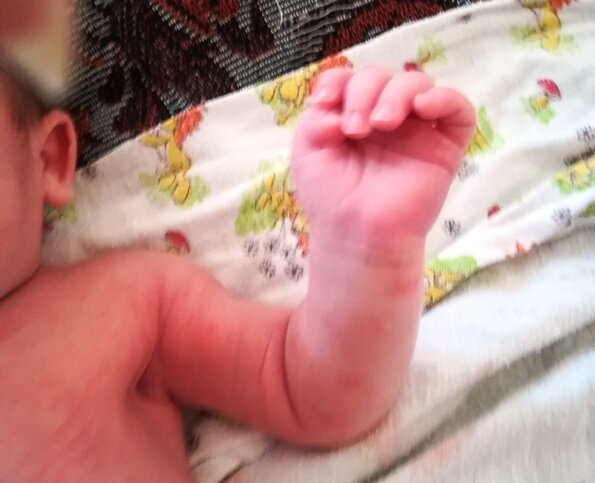

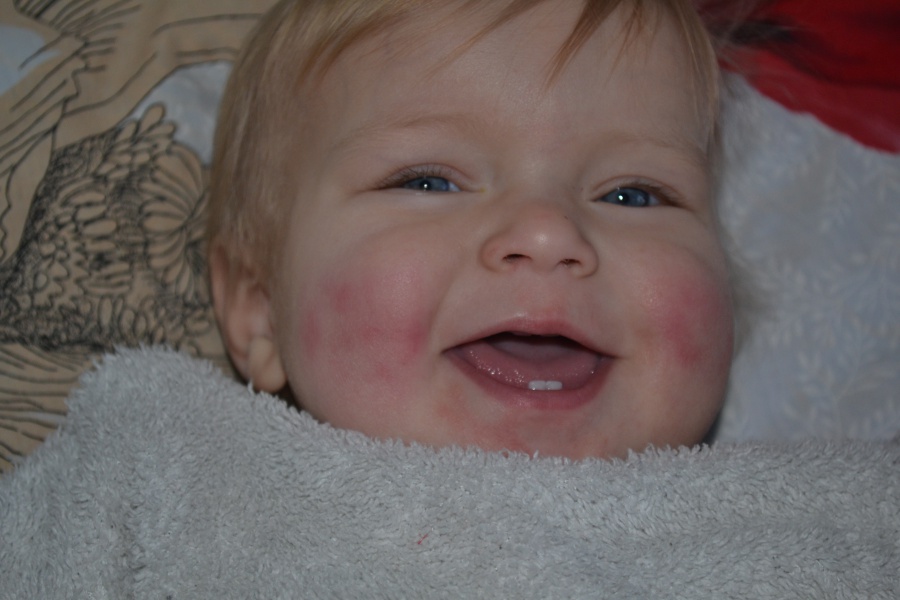

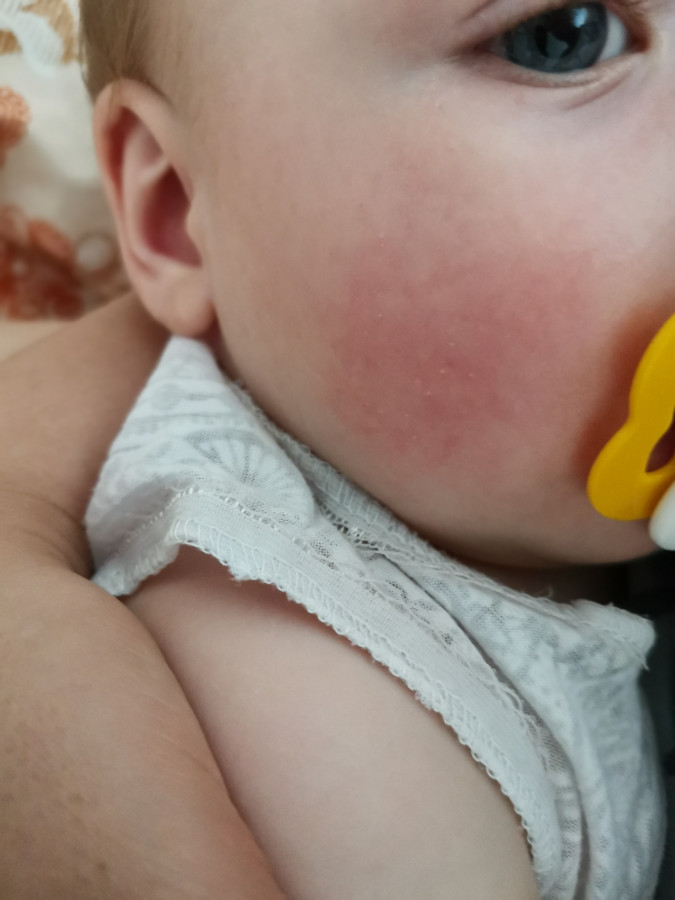
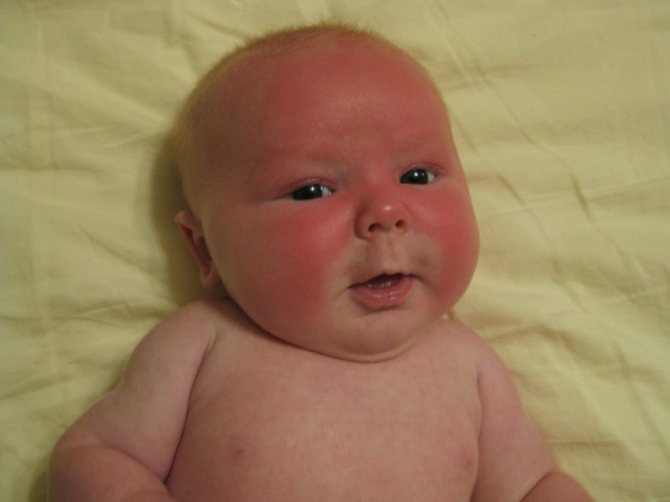



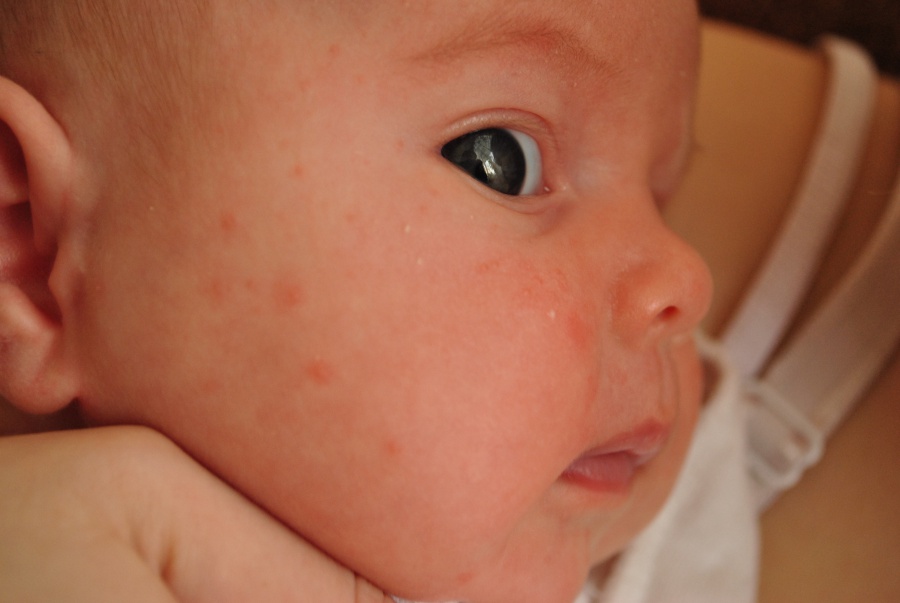
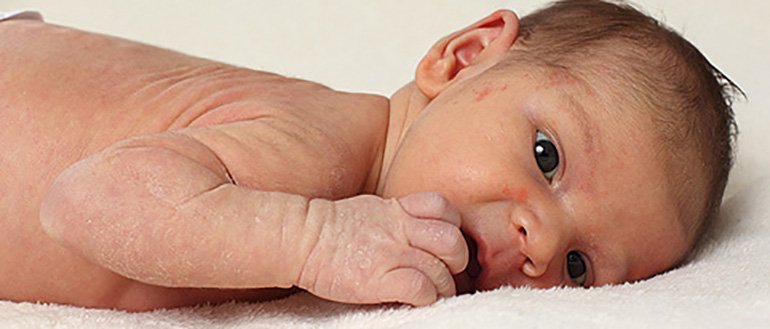
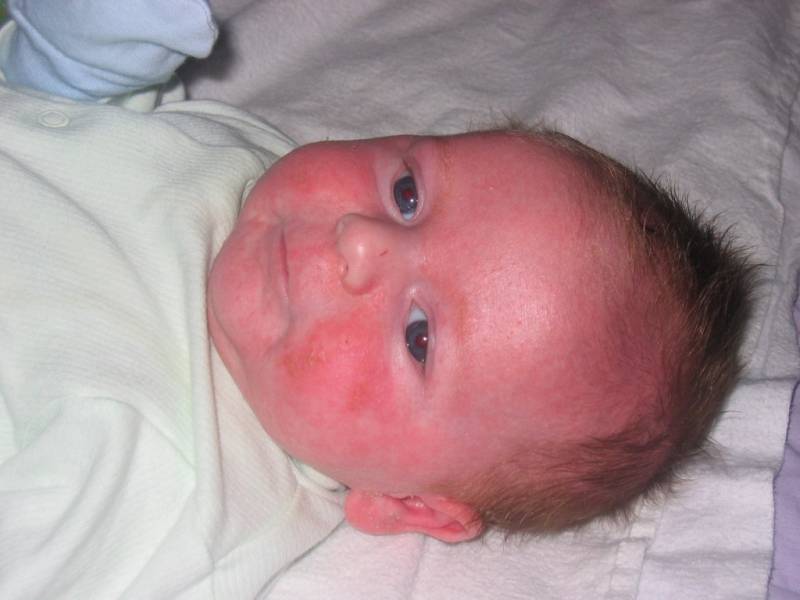
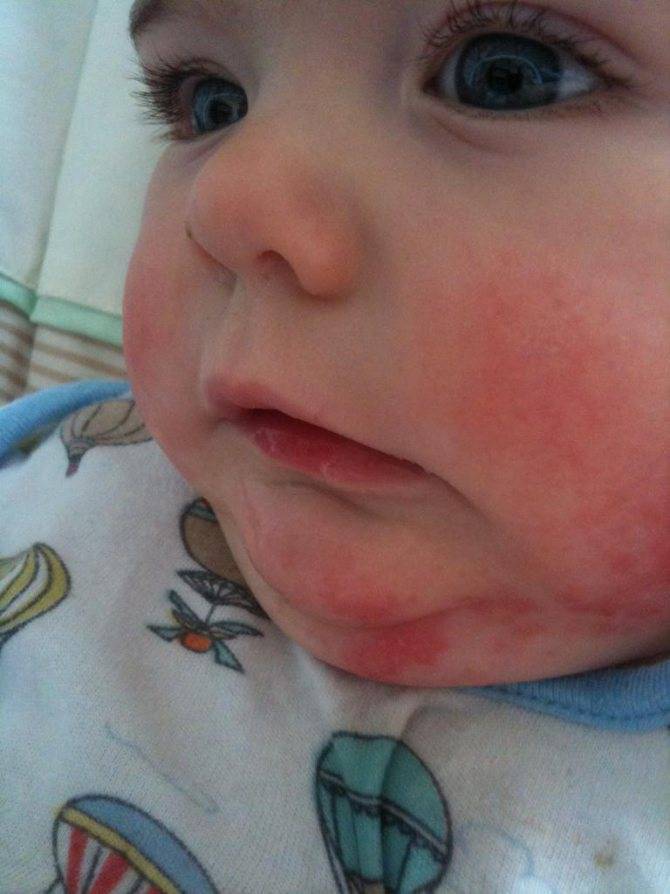
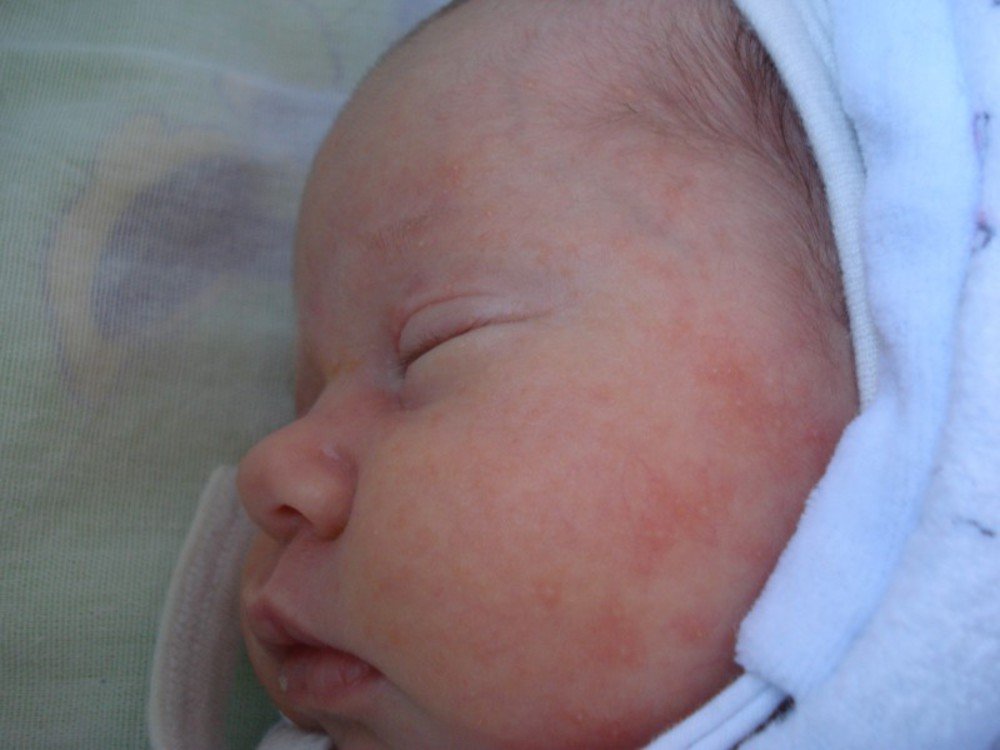
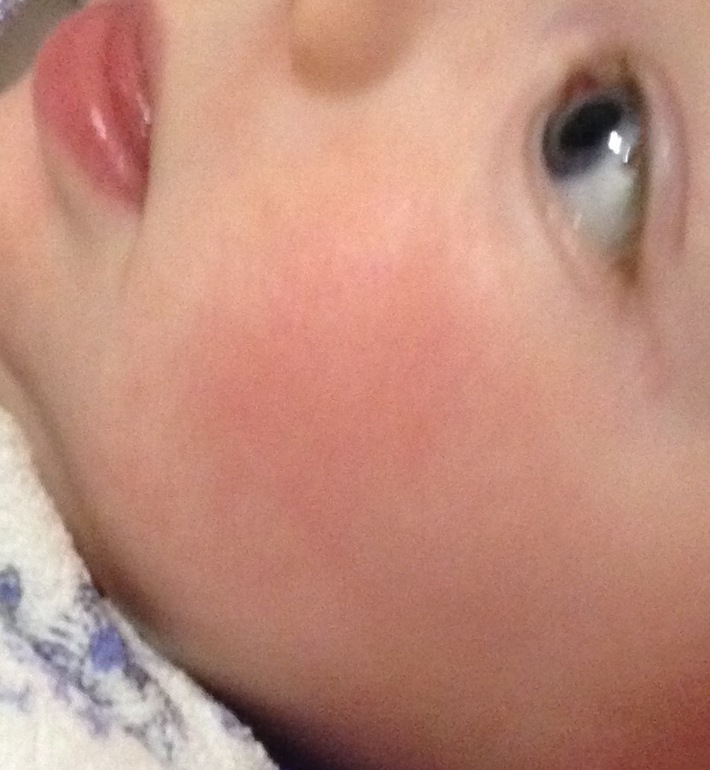





Красная кожа у новорожденного может быть вызвана изменениями в кровообращении, адаптацией к новой среде или реакцией на раздражители. Обычно это состояние проходит в течение нескольких недель после рождения, но если краснота не исчезает или сопровождается другими симптомами, лучше обратиться к врачу для консультации.